La date/heure actuelle est Dim 12 Mai 2024 - 20:21
286 résultats trouvés pour cardiovasculaires
Exploit au CHU de Lille : deux nourrissons opérés d’un rétrécissement de l’aorte
Les petits Victor et Jules, 2 bébés nés à Jeanne de Flandre, ont bénéficié il y a quelques jours d'une opération du cœur, au CHU de Lille, par les équipes du projet #KidsHeartsCette intervention, sur un rétrécissement de l’aorte, marque un cap pour l'équipe, il s'agit des premiers bébés de moins de 4kg opérés. Victor et Jules sont les plus jeunes patients a avoir bénéficié du projet KidsHearts, permettant une opération à Lille
Les deux petits patients vont aujourd'hui très bien et vont tous deux pouvoir passer Noël chez eux, entourés de leurs familles
Kidsheart, filière de chirurgie cardiaque pédiatrique mise en place par le CHU de Lille, vient de passer une « grosse » étape symbolique en opérant des nourrissons de moins de quatre kilos... Un exploit unique dans la région.
Opéré la semaine dernière d’un rétrécissement de l’aorte, Victor est en aujourd’hui pleine forme.

Olivia Domanski et Francis Juthier : « Kidsheart est avant tout un travail d’équipe qui couvre tous les champs».
« Victor est né le 26 novembre à Jeanne-de-Flandre. Ce 15 décembre, il a été opéré du cœur à la suite d’une malformation cardiaque... Tout s’est passé très vite. Je n’en reviens pas de la vitesse à laquelle il récupère. Il est sorti de l’hôpital ce 20 décembre et se porte très bien... » Chloé, 42 ans, avocate lilloise et maman de Victor, a juste eu le temps de souffler. Un pédiatre de ville l’alerte sur une absence de pouls. « Tout s‘est ensuite enchaîné », glisse-t-elle. L’épreuve a été « très dure à vivre » mais a pu être dépassée grâce à la coordination d’une filière de chirurgie cardiaque pédiatrique mise en place par le CHU de Lille et intitulée Kidsheart (lire par ailleurs). « Ce programme, véritable travail d’équipe, vient de passer une étape très symbolique », poursuit le Pr Francis Juthier, chirurgien cardiaque, pilier de Kidsheart. « Aujourd’hui, nous sommes en mesure d’opérer des nourrissons de trois kilos... »
La réussite de ces interventions (quatre déjà) permet non seulement de « rassurer » sur la qualité de la prise en charge mais elle garantit aux parents, qui auparavant devaient être envoyés à Paris ou à Bruxelles, de rester à Lille. « C’est à la fois beaucoup moins de stress organisationnel et beaucoup moins risqué que dans le cadre d’un transfert », glisse Chloé qui a pu accompagner son bébé tout au long du processus.
« Didier Deschamps... »
Le fait que Kidsheart franchisse aujourd’hui cette nouvelle étape est également loin d’être le fruit du hasard. Le CHU de Lille s’est assuré la collaboration du Pr Mark Hazecamp, pointure mondiale, « qui est à la chirurgie cardiaque infantile ce que Didier Deschamps est à l’équipe de France », sourit Francis Juthier. La qualité d’intervenants tels que le Dr Olivia Domanski, cardiopédiatre, ajoute à la consolidation de l’édifice qui avance pas à pas. « Nous ne gérons toujours pas les urgences absolues ni les pathologies jugées exceptionnelles. » Tout le reste (soit plus de 80 % des cas) peut être couvert en « semi-programmé » à Lille.
Sur la nature de l’opération qui a concerné Victor, Olivia Domanski précise : « Nous sommes intervenus sur un rétrécissement de l’aorte (coarctation)... » Une pathologie relativement fréquente qui, la semaine dernière, a conduit l’équipe à sauver Jules, quinze jours et... « 3,2 kg ». Un exploit. Chloé, elle, « fêtera Noël en famille » avec un Victor « en pleine forme ».
Grâce à la création d’une filière de chirurgie pédiatrique (Kidsheart), de nombreux enfants atteints d’une malformation cardiaque peuvent bénéficier d’une intervention chirurgicale hyperspécialisée directement au CHU de Lille. Ces enfants et leurs familles étaient auparavant orientés vers Paris ou Bruxelles.
[size=16]Source de l'article[/size][size=16] : [/size]Exploit au CHU de Lille : deux nourrissons opérés d’un rétrécissement de l’aorte - La Voix du Nord
#coeur #maladies #cardiovasculaires
- le Dim 1 Jan 2023 - 16:10
- Rechercher dans: Cardiologie pédiatrique
- Sujet: Exploit au CHU de Lille : deux nourrissons opérés d’un rétrécissement de l’aorte
- Réponses: 0
- Vues: 114
Si vous souffrez d'hypertension, ne dépassez pas une tasse de café par jour
La consommation de deux tasses de café ou plus par jour était associée à deux fois plus de risque de décès par maladie cardiovasculaire chez les personnes dont la pression artérielle était de 160/100 mm Hg.Un adulte sur trois souffre d’hypertension artérielle mais seulement la moitié est au courant. Selon une étude publiée dans le Journal of the American Heart Association, boire deux tasses de café ou plus par jour peut doubler le risque de mort cardiaque chez les personnes souffrant d'hypertension sévère (160/100 mm Hg ou plus).
Cette étude a été menée auprès de 18 600 personnes au Japon, tous les participants ont donné des informations sur leur alimentation, leur mode de vie, leur état de santé, etc. "Notre étude visait à déterminer si l'effet protecteur connu du café s'applique également aux personnes souffrant de différents degrés d'hypertension ; et a également examiné les effets du thé vert dans la même population", a expliqué l'auteur principal de l'étude, Hiroyasu Iso. Avant de compléter : "Au meilleur de notre connaissance, il s'agit de la première étude à trouver une association entre la consommation de 2 tasses de café ou plus par jour et la mortalité par maladie cardiovasculaire chez les personnes souffrant d'hypertension sévère". Parmi les participants, certains prenaient des traitements hypertenseurs, les résultats ont été ajustés en prenant cette donnée en compte.
Un risque doublé
Les chercheurs ont constaté que boire deux tasses de café (ou plus) quotidiennement était associé à deux fois plus de risque de décès par maladie cardiovasculaire chez les personnes souffrant d'hypertension sévère par rapport aux non-buveurs de café."Ces résultats peuvent étayer l'affirmation selon laquelle les personnes souffrant d'hypertension artérielle sévère devraient éviter de boire trop de café. Parce que les personnes souffrant d'hypertension sévère sont plus sensibles aux effets de la caféine, les effets nocifs de la caféine peuvent l'emporter sur ses effets protecteurs et peuvent augmenter le risque de décès", résume le chercheur.
Bonne nouvelle, une seule tasse de café n’augmentait pas le risque de décès par maladie cardiovasculaire dans toutes les catégories de tension artérielle. De plus, le thé vert n’augmentait pas non plus le risque de mortalité quel que soit le niveau de pression artérielle alors que les deux boissons contiennent de la caféine.
Source de l'article : Si vous souffrez d'hypertension, ne dépassez pas une tasse de café par jour | Santé Magazine (santemagazine.fr)
#coeur #hypertension #maladies #cardiovasculaires
- le Jeu 29 Déc 2022 - 11:02
- Rechercher dans: Hypertension artérielle
- Sujet: Si vous souffrez d'hypertension, ne dépassez pas une tasse de café par jour
- Réponses: 0
- Vues: 102
Cardiopathie congénitale : pour la première fois, un bébé guérit grâce aux cellules souches
Une équipe de chercheurs vient de sauver la vie d'un nourrisson anglais atteint de cardiopathie congénitale en injectant directement des cellules souches dans son cœur.C'est la première fois qu'une opération de ce type est réalisée. Et c'est un succès ! Des chercheurs de l'université de Bristol (Royaume-Uni) viennent de changer la vie de Finley, un nourrisson en proie à une cardiopathie congénitale. Pour ce faire, ils ont injecté directement des cellules souches au niveau de son cœur. Explications.
Limiter le recours aux opérations à répétition
Les symptômes de la cardiopathie peuvent survenir quelques heures après la naissance. Chez Finley, ils se sont manifestés quatre jours après sa venue au monde : le nourrisson a dû subir une opération de 12 h à cœur ouvert, après un diagnostic de transposition des grandes artères, une inversion des connexions de l’aorte et de l’artère pulmonaire avec le cœur.Après sa première chirurgie, l’état du nourrisson s’est rapidement détérioré. En temps normal, il aurait dû subir plusieurs interventions chirurgicales, étant donné que les matériaux utilisés doivent être régulièrement remplacés pour s'adapter à la taille du cœur de l'enfant. Mais les chercheurs ont décidé d’injecter des cellules souches directement au niveau de son cœur, lors d’une seconde intervention chirurgicale, afin d’augmenter les chances de cicatrisation de ses vaisseaux endommagés et stabiliser l’apport sanguin dans son ventricule gauche. L’efficacité de cette technique avait déjà été démontrée sur des modèles animaux, mais il s’agissait du premier test sur un bébé.
Nous essayons de créer un tissu vivant, qu’il s’agisse d’une valve, d’un vaisseau sanguin ou d’un patch, qui grandira avec l’enfant et qui ne se détériorera pas, a expliqué Massimo Caputo, le chirurgien qui a opéré Finley (source 1).
Aujourd'hui Finley se porte bien, il est sorti de l'hôpital et est rentré chez lui sain et sauf. Il devra toutefois réaliser des examens de contrôle réguliers.
Forts de cette réussite, les chercheurs s'attellent désormais à améliorer le traitement, de sorte qu’il forme une sorte de "patch de cellules souches", transposable dès la première chirurgie. À terme, cette technique pourrait révolutionner le traitement des cardiopathies infantiles, car les enfants n’auraient plus besoin d’interventions chirurgicales à répétition. Le patch à base de cellules souches pourrait notamment booster la réparation tissulaire en plus d’être moins susceptible d’être rejeté par l’organisme.
"Pendant des années, des familles sont venues nous demander pourquoi leur enfant devait subir une chirurgie cardiaque à maintes reprises. Bien que chaque opération puisse sauver une vie, cela induit une quantité incroyable de stress pour l’enfant et ses parents. Nous pensons que nos patchs de cellules souches seront la réponse pour résoudre ces problèmes", conclut Massimo Caputo.
Source de l'article : Cardiopathie congénitale : pour la première fois, un bébé guérit grâce aux cellules souches | Santé Magazine (santemagazine.fr)
#coeur #cardiopathie #maladies #cardiovasculaires
- le Jeu 29 Déc 2022 - 10:57
- Rechercher dans: Cardiopathie congénitale
- Sujet: Cardiopathie congénitale : pour la première fois, un bébé guérit grâce aux cellules souches
- Réponses: 0
- Vues: 127
Repas du 31 et régime pour le cœur sont-ils compatibles !
Vous souffrez d’une maladie cardiovasculaire et votre alimentation se doit d’être la plus équilibrée possible. Vous suivez même un régime strict pauvre en sel pour protéger au mieux votre muscle cardiaque ? Voici quelques astuces pour – tout de même - profiter des repas de fêtes.
L’alimentation joue sur plusieurs facteurs impliqués dans les fragilités cardiovasculaires : l’inflammation, l’agrégation plaquettaire, l’oxydation des lipoprotéines, l’insulino-résistance. Autant de mécanismes impliqués dans la survenue d’un infarctus du myocarde, d’une hypercholestérolémie, d’une hypertension artérielle (HTA), d’un diabète de type 2 et indirectement d’une insuffisance cardiaque.Les patients souffrant de l’une de ces pathologies doivent – pour protéger leur cœur et leurs artères – suivre une alimentation pauvre en sel, en graisses saturées, en sucres rapides. Mais notamment riches en fruits et en légumes, connus pour leur rôle protecteur des vaisseaux sanguins et des tissus cérébraux grâce à leur teneur en vitamine C, caroténoïdes, polyphénols, vitamine B9, potassium, phytostérols et fibres alimentaires.
Poivre, vanille, algues
Le sel doit tout particulièrement être évité pour limiter le risque d’élévation de la tension artérielle. Pour palier la perte de saveurs, reportez-vous sur le poivre, les herbes aromatiques et les épices. Si votre budget vous le permet, vous pouvez même vous faire plaisir en choisissant des produits raffinés au rayon condiments. Un poivre de Timut, de la poudre de piment fumé, de la vanille sauvage, de la cannelle de Madagascar ou encore des mélanges d’algues, du thym sauvage et de la sarriette de garrigues. En vous basant sur ces ingrédients, vous pouvez proposer à vos convives de nouvelles recettes pour manger tous ensemble la même chose et ne pas vous sentir exclu. Idem d’ailleurs pour le réveillon du 31 décembre !Beurre cru et condiments
Pour alléger vos sauces, un conseil : utilisez le bouillon de vos légumes (carottes, poireaux…) plutôt que les versions industrielles (trop salées) et préférez des crèmes légères par exemple relevées au citron et aux épices. Une noix de beurre cru sans sel pourra être fondue sur votre riz pour éviter de consommer les matières grasses cuites à la poêle, ou bien tartiner sur votre pain. Côté tartines, rien ne vous empêche de poivrer et d’épicer votre beurre pour ne pas perdre en piquant. Parfait pour rattraper le manque de goût propre au pain sans sel que vous devez peut-être privilégier. Vous avez besoin d’inspiration pour vos menus ? Afin de trouver des recettes adaptées au plat de résistance, rendez-vous sur ces pages dédiées aux coquilles St-Jacques gratinées aux poireaux, aux linguines à la girolle et au curry de patates douces.Côté dessert, vous trouverez en cliquant sur ce lien des recettes gourmandes et adaptées à votre régime : le gâteau moelleux au chocolat et aux épices, les scones, le sorbet éclair à la framboise, les pancakes ou encore la compote de rhubarbe croustillante. Et par ici les tartelettes pomme-cannelle !
Source de l'article : Repas du 31 et régime pour le cœur sont-ils compatibles ! - A la une - Destination Santé (destinationsante.com)
#coeur #maladies #cardiovasculaires #alimentation
- le Jeu 29 Déc 2022 - 10:52
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Repas du 31 et régime pour le cœur sont-ils compatibles !
- Réponses: 0
- Vues: 85
L’insuffisance cardiaque est plus fréquente chez les survivants d’une insuffisance cardiaque dès le plus jeune âge
Les personnes nées avec des malformations cardiaques peuvent faire face à un risque d’insuffisance cardiaque près de neuf fois plus élevé et la développer des décennies plus tôt que les personnes nées sans anomalies cardiaques, selon de nouvelles recherches.Bien que l’insuffisance cardiaque soit extrêmement rare chez les jeunes, toute occurrence chez les jeunes survivants d’une cardiopathie congénitale signale la nécessité d’un meilleur dépistage et d’un meilleur suivi, en commençant tôt et en continuant tout au long de leur vie, a déclaré l’auteur principal de l’étude, le Dr Niklas Bergh, cardiologue à Sahlgrenska. Hôpital universitaire de Suède.
“Une prise de conscience accrue du risque élevé d’insuffisance cardiaque dans cette population peut conduire à un diagnostic plus précoce ainsi qu’à un traitement plus approprié, ce qui peut avoir des implications pour la survie”, a-t-il déclaré.
Les malformations cardiaques congénitales décrivent toute anomalie cardiaque présente à la naissance. Cela se produit lorsque le cœur ou les vaisseaux sanguins proches du cœur ne se développent pas normalement pendant la grossesse. Il existe au moins 18 types d’anomalies structurelles qui peuvent survenir. Selon les Centers for Disease Control and Prevention, des malformations cardiaques congénitales surviennent chez environ 1 % des bébés – soit 40 000 – nés aux États-Unis chaque année.
Des études antérieures ont montré que les personnes nées avec des malformations cardiaques courent un risque plus élevé d’insuffisance cardiaque que les autres. L’insuffisance cardiaque – une condition dans laquelle le cœur ne pompe pas le sang aussi bien qu’il le devrait – est la principale cause de décès chez les personnes atteintes de malformations cardiaques, qui ont une espérance de vie inférieure à celle des personnes qui n’en ont pas. Parce qu’elle survient rarement chez les jeunes, la plupart des recherches sur l’insuffisance cardiaque se concentrent sur les adultes, alors que les nouvelles recherches ont porté sur les personnes dès la naissance.
La nouvelle étude, publiée lundi dans la revue Circulation de l’American Heart Association, a utilisé les dossiers de santé nationaux et les données sur les causes de décès des personnes en Suède. Les chercheurs ont comparé 89 532 personnes nées avec des malformations cardiaques entre 1930 et 2017 avec un groupe témoin de 890 469 personnes sans malformations cardiaques.
Au cours d’un suivi moyen de 25 ans, 7,8 % des personnes atteintes de malformations cardiaques congénitales ont reçu un diagnostic d’insuffisance cardiaque. Chez les personnes nées avec un cœur sain, 1,1 % ont développé une insuffisance cardiaque au cours d’une moyenne de 27 ans de suivi. Dans l’ensemble, le risque à vie d’insuffisance cardiaque était 8,7 fois plus élevé pour les personnes nées avec des malformations cardiaques que pour celles qui n’en avaient pas. Et plus le défaut est complexe, plus le risque est grand. Ceux qui avaient des défauts plus complexes étaient confrontés à un risque trois fois plus élevé d’insuffisance cardiaque que ceux qui avaient des défauts moins complexes.
Le risque de développer une insuffisance cardiaque variait considérablement selon le groupe d’âge. Les personnes de 17 ans et moins atteintes de malformations cardiaques couraient un risque 220 fois plus élevé que leurs pairs sans malformations cardiaques. L’écart diminuait à mesure que les groupes vieillissaient. Pour les 60 à 69 ans, le risque était cinq fois plus élevé chez les personnes atteintes de malformations cardiaques.
Cette étude montre “à quel point l’insuffisance cardiaque est plus préoccupante pour les jeunes”, a déclaré le Dr Curt Daniels, directeur du programme sur les maladies cardiaques congénitales chez l’adulte à l’Ohio State University et au Nationwide Children’s Hospital de Columbus.
Daniels, qui n’a pas participé à la recherche, a déclaré qu’il n’était pas surpris de voir un risque global d’insuffisance cardiaque plus élevé chez les personnes atteintes de malformations cardiaques congénitales, mais qu’il était surpris de voir un risque aussi élevé chez les enfants.
“Les personnes âgées de 0 à 17 ans ne devraient pas du tout souffrir d’insuffisance cardiaque”, a-t-il déclaré.
Dans le passé, les enfants nés avec des malformations cardiaques ne vivaient souvent pas assez longtemps pour développer une insuffisance cardiaque, a déclaré Bergh. Mais comme les progrès de la cardiologie pédiatrique et des chirurgies pour traiter les malformations cardiaques leur ont permis de vivre plus longtemps, ils courent un risque plus élevé de développer d’autres problèmes tout au long de leur vie.
La nouvelle analyse a montré que les personnes nées avec des malformations cardiaques souffraient d’insuffisance cardiaque à un âge beaucoup plus jeune que celles nées avec un cœur en bonne santé. En moyenne, les personnes atteintes de malformations cardiaques congénitales ont présenté une insuffisance cardiaque à 40 ans, contre 66 ans pour leurs pairs appariés.
Cela signifie que “lorsque je vois un patient de 40 ans, il a essentiellement 66 ans en termes de risque cardiovasculaire”, a déclaré Daniels.
Il y a très peu de recherches sur les moyens de réduire le risque d’insuffisance cardiaque ou de traiter la maladie chez les personnes atteintes de malformations cardiaques congénitales, a déclaré Daniels.
“Il y a un tel manque d’attention envers cette population”, a-t-il déclaré. “Nous devons comprendre que ces patients sont uniques et différents. Nous avons besoin de recherches pour savoir comment évaluer et traiter l’insuffisance cardiaque dans ce groupe plus tôt dans la vie.”
Si vous avez des questions ou des commentaires sur cette histoire de l’American Heart Association News, veuillez envoyer un courriel à editor@heart.org.
Le droit d’auteur appartient ou est détenu par l’American Heart Association, Inc., et tous les droits sont réservés. L’autorisation est accordée, sans frais et sans autre demande, aux particuliers, aux médias et aux efforts d’éducation et de sensibilisation non commerciaux de créer un lien vers, de citer, d’extraire ou de réimprimer ces histoires sur n’importe quel support tant qu’aucun texte n’est modifié. et l’attribution appropriée est faite à American Heart Association News.
Les autres utilisations, y compris les produits ou services éducatifs vendus à des fins lucratives, doivent être conformes aux directives sur les droits d’auteur de l’American Heart Association. Voir les conditions d’utilisation complètes. Ces histoires ne peuvent pas être utilisées pour promouvoir ou approuver un produit ou un service commercial.
AVIS DE NON-RESPONSABILITÉ EN MATIÈRE DE SOINS DE SANTÉ : Ce site et ses services ne constituent pas la pratique d’un avis médical, d’un diagnostic ou d’un traitement. Parlez toujours à votre fournisseur de soins de santé pour le diagnostic et le traitement, y compris vos besoins médicaux spécifiques. Si vous avez ou pensez avoir un problème ou une condition médicale, veuillez contacter immédiatement un professionnel de la santé qualifié. Si vous êtes aux États-Unis et que vous rencontrez une urgence médicale, appelez le 911 ou appelez immédiatement une aide médicale d’urgence.
Source de l'article : https://www.nouvelles-du-monde.com/linsuffisance-cardiaque-est-plus-frequente-chez-les-survivants-dune-insuffisance-cardiaque-des-le-plus-jeune-age/?fbclid=IwAR1PqyAk43QjS9S56bHztwBkgP8rJnWFA3B772EBKYm4hywE8W_HXgKu4rI
#coeur #maladies #cardiovasculaires #insuffisance #cardiaque
- le Mer 21 Déc 2022 - 9:21
- Rechercher dans: Insuffisance cardiaque
- Sujet: L’insuffisance cardiaque est plus fréquente chez les survivants d’une insuffisance cardiaque dès le plus jeune âge
- Réponses: 0
- Vues: 168
Petit rappel : 10 choses du quotidien qui pourraient déclencher un infarctus
Certains éléments du quotidien seraient susceptibles de déclencher un infarctus sur les personnes à risque. Voici lesquels.Le froid
Le froid a un effet vasoconstricteur, c’est-à-dire qu’il va contracter les vaisseaux, ce qui entraînera une diminution de leur diamètre en conséquence, ce quin peut déclencher un infarctus. C’est d’ailleurs pour cette raison qu’il y a plus d’infarctus en hiver qu’en été.Prendre des bains trop chauds
Prendre des bains trop chauds entraîne une chute de la pression artérielle et cause une vasodilatation des vaisseaux qui peut provoquer un infarctus. L’eau du bain ne doit pas dépasser 37°C, soit la température du corps.Le grignotage
Le grignotage intempestif est mauvais pour la santé, il a une incidence négative sur la glycémie et favorise l’apparition du cholestérol, de l’hypertension et du surpoids qui sont des facteurs favorisant les risques d’infarctus. Pour limiter le risque, les prises alimentaires doivent être fractionnées en 3 repas.La déshydratation
Une des conséquences physiologiques du manque d’eau dans l’organisme est un épaississement du sang. Cela peut boucher les artères et conduite à l’infarctus. Au quotidien et encore plus en cas de fortes chaleurs, mieux vaut ne pas s’exposer au soleil et bien s’hydrater tout au long de la journée.Se mettre en colère
Dans les deux heures qui suivent un accès de colère, le risque d'infarctus du myocarde est multiplié par cinq et le risque de rupture d'anévrisme cérébral par six.Le virus varicelle-zona
Le virus varicelle-zona aurait une incidence sur le nombre d’AVC et d'infarctus du myocarde. Pour le moment, les études n’ont pas encore su montrer le lien entre les deux mais les personnes ayant eu la varicelle ou le zona sont davantage exposées aux infarctus.Le bruit
Être exposé perpétuellement à des bruits forts et soudains (lorsqu’on travaille dans un aéroport par exemple) favorise le risque d’apparition de l’infarctus. Le bruit est un facteur de stress important qui augmente la pression sanguine.Le changement d’heure
Le changement d’heure favoriserait le risque d’apparition d’infarctus du myocarde, en particulier lors du passage à l”heure d’été. Une étude américaine montre que le changement d’heure au printemps augmenterait de 25% le risque d'infarctus dans les jours qui suivent.La dépression
Les personnes souffrant de dépression sont plus sujettes à l’infarctus que d’autres : le risque est alors multiplié par quatre. L’infarctus est une conséquence indirecte à une mauvaise hygiène de vie du sujet dépressif : repas non pris à heures fixes, troubles du sommeil, addictions, etc.Le stress
Dans la même lignée que la dépression, le stress chronique (difficultés professionnelles, problèmes de couple, problèmes financiers, etc.) augmente le risque d’infarctus de 2,5 fois. En cause, un taux de cortisol élevé qui augmente la pression artérielle et fragilise les parois de nos artères.Source de l'article : https://www.passeportsante.net/fr/Actualites/Dossiers/DossierComplexe.aspx?doc=10-choses-quotidien-declencher-infarctus-le-stress-&mode=diapo
#coeur #maladies #cardiovasculaires
- le Mer 21 Déc 2022 - 9:09
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Petit rappel : 10 choses du quotidien qui pourraient déclencher un infarctus
- Réponses: 0
- Vues: 162
Coupe du monde : le football, mauvais pour le cœur… des supporters ?
Qui de la France ou l’Albiceleste décrochera sa troisième étoile ? Quel que soit le résultat, ce match va provoquer une énorme vague d’émotions dans l’Hexagone et en Argentine. Mais plusieurs études ont déjà alerté sur ce trop-plein de sensations et de son impact sur le cœur !L’émotion sera telle durant et après le match que les urgences doivent se préparer à connaître une activité accrue. En tout cas si l’on en croit différents travaux cherchant un lien entre la survenue d’accidents cardiovasculaires et une Coupe du monde.
Commençons par une étude conduite en 2017 par des chercheurs de l’Institut de cardiologie de Montréal (Canada). Ils avaient observé que « ceux qui regardent le match à la maison voient leur fréquence cardiaque augmenter de 75%. Quant à ceux qui sont dans les tribunes, leur fréquence est multipliée par 2. Soit l’équivalent d’un exercice physique intense ». Selon eux, « assister à une rencontre sportive engendre un stress émotionnel important. Ce qui peut conduire à la survenue d’accidents cardiovasculaires. Surtout chez des personnes prédisposées ».
Pas trop d’excitants pendant le match
Remontons un peu plus le temps et revenons en 2006, lors du Mondial en Allemagne. Des scientifiques de l’Université de Munich avaient montré que lors des matchs de la Mannschaft – autrement dit l’équipe allemande – les taux d’admission pour urgence cardiaque étaient multipliés en moyenne par 2,66 (par 3,26 chez les hommes et 1,82 pour les femmes) ! Encore une fois, cette observation était surtout valable pour les personnes présentant des antécédents médicaux.
Dernier bon en arrière, en 1998, lors de la Coupe du monde en France. Cette fois-ci, ce sont des chercheurs britanniques qui ont observé l’impact des performances des Three lions (l’équipe anglaise) sur leurs compatriotes. Et plus précisément le 30 juin 2018, lors du 8e de finale opposant l’Angleterre à l’Argentine, où les Anglais ont été éliminés aux tirs aux buts. Eh bien une augmentation de 25% des admissions pour infarctus du myocarde a été constatée ce soir-là et les deux jours suivants.
A noter : côté prévention, les scientifiques appellent à ne pas abuser d’excitants comme l’alcool, le tabac et autres drogues. Ces conseils sont valables pour tout le monde.
Source de l'article : https://destinationsante.com/coupe-du-monde-le-football-mauvais-pour-le-coeur-des-supporters.html
#coeur #maladies #cardiovasculaires #sport
- le Lun 19 Déc 2022 - 9:32
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Coupe du monde : le football, mauvais pour le cœur… des supporters ?
- Réponses: 0
- Vues: 99
Le magnésium : un atout pour le coeur
Régulateur du rythme cardiaque, le magnésium a probablement un effet protecteur des artères. Il contribuerait à prévenir les facteurs de risque essentiels des maladies cardiovasculaires.Les maladies cardiovasculaires représentent la 2e cause de mortalité en France après les cancers. Elles se caractérisent par de l'athérosclérose, une altération très progressive des artères coronaires (les vaisseaux sanguins qui irriguent le coeur), avec des dépôts de cholestérol qui les bouchent peu à peu, couplés à des phénomènes d'oxydation et d'inflammation. Au début, on parle d'angine de poitrine. Lorsque se forme un caillot de sang ( thrombose) qui vient complètement obstruer une artère, et qu'une partie du coeur ne peut plus recevoir d'oxygène, on parle d'infarctus du myocarde.
Les grands facteurs de risque des maladies cardiovasculaires sont parfaitement identifiés : génétique, hypercholestérolémie, tabagisme, hypertension artérielle, diabète, surpoids et obésité, sédentarité. Il semble également qu'un déficit en magnésium puisse contribuer à un dysfonctionnement cardiovasculaire.
Le magnésium bon pour le coeur et les artères
Cela fait plus de vingt ans que les chercheurs observent des liens entre certaines maladies et certains modes de vie. Parmi les facteurs identifiés, il apparaît que les plus petits consommateurs de magnésium (ou ceux dont la magnésémie - taux sanguin de magnésium - est la plus basse) ont plus de risques de développer une maladie cardiovasculaire 1. Le lien entre manque de magnésium et accidents vasculaires cérébraux reste l'objet de critiques. Il ne faut pas oublier que le magnésium, qui est indispensable à la transmission neuro-musculaire, participe à la régulation du rythme cardiaque. On l'utilise d'ailleurs en perfusion intraveineuse pour soigner certaines personnes souffrant de troubles du rythme cardiaque.
Au niveau des artères, le manque de magnésium favoriserait un stress oxydatif, responsable d'une altération des cellules endothéliales (de la paroi des vaisseaux sanguins) par vieillissement prématuré. Le déficit en magnésium aurait également un lien avec les phénomènes inflammatoires observés dans l'athérosclérose.
D'autres travaux relient également la faible consommation de magnésium avec des taux sanguins plus élevés de Protéine C Réactive (PCR), un bon marqueur de l'inflammation relié au risque cardiovasculaire2,3.
Magnésium, hypertension et diabète
Des études épidémiologiques chez l'homme et des travaux chez le rat suggèrent qu'un apport insuffisant en magnésium peut contribuer au développement d'une hypertension artérielle. Le manque de magnésium augmenterait l'effet hypertenseur du sel, et favoriserait la vasoconstriction (resserrement des vaisseaux sanguins).
Une méta-analyse, compilation de 20 études regroupant 1 220 volontaires a montré une très légère réduction de la tension artérielle, pour une supplémentation moyenne de 365 mg de magnésium par jour4.
Par ailleurs, un déficit en magnésium pourrait aussi induire une insulinorésistance, un manque d'efficacité de l'insuline pour réduire les glycémies (taux de glucose ou sucre sanguin), qui conduirait peu à peu au diabète de type 2.
Enfin, plus globalement, des études récentes soulignent le lien entre apport insuffisant en magnésium et développement d'un syndrome métabolique : association de plusieurs facteurs de risque des maladies cardiovasculaires, hypertension, diabète, hypertriglycéridémie (trop de triglycérides dans le sang), bon cholestérol (HDL) trop bas, obésité5.
Faire le plein de magnésium pour protéger son coeur
A partir de quel déficit en magnésium accroît-on son risque cardiovasculaire ? Les chiffres issus des études sont variables. Dans l'une, on induit des troubles du rythme cardiaque en limitant pendant quelques semaines l'apport à 100 mg. Dans une autre, on observe presque 2 fois plus de troubles cardiovasculaires chez des personnes consommant entre 50 et 185 mg de magnésium comparativement à celles dont l'apport est compris entre 340 et 1 183 mg…
Ce qui est certain, c'est que les Français consomment moins de magnésium que l'apport conseillé, 360 mg par jour pour les femmes, 420 mg pour les hommes. Et que les nutritionnistes considèrent qu'une déficience peut s'installer lorsque l'apport est inférieur aux 2/3 de l'apport conseillé, soit 240 mg pour les femmes, 280 mg pour les hommes.
On a donc intérêt à mettre souvent au menu les aliments ou boissons particulièrement riches en magnésium comme :
- Les mollusques : bigorneaux, bulots, moules : jusqu'à 300 mg pour 100 g ;
- Les fruits secs oléagineux : noix, amandes, pistaches, noisettes : jusqu'à 250 mg pour 100 g ;
- Les légumes secs : haricots blancs, haricots rouges : jusqu'à 50 mg pour 100 g ;
- Le pain complet : 70 mg pour 100 g ;
- Certaines eaux minérales : Hépar, 119 mg par litre, Contrex, 84 mg par litre…
- Les fruits et légumes frais complètent l'apport.
Toutefois, en prévention cardiovasculaire, faire le plein de magnésium ne suffit pas. L'activité physique et d'autres mesures diététiques, sont incontournables 6 :
- Réduire sa consommation de graisses saturées : beurre, crème, fromages, charcuteries, viennoiseries…
- Préférer les graisses insaturées : cuisiner avec des huiles variées, colza, noix, soja, olive…
- Manger du poisson au moins 2 fois par semaine ;
- Faire la part belle aux fruits et légumes (5 par jour), et aux aliments céréaliers complets ;
- Ne pas trop saler, modérer l'alcool, surveiller son poids.
Source de l'article : https://www.doctissimo.fr/html/nutrition/vitamines_mineraux/magnesium/articles/12438-magnesium-coeur.htm
#coeur #maladies #cardiovasculaires #diabète #hypertension
- le Ven 16 Déc 2022 - 9:16
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Le magnésium : un atout pour le coeur
- Réponses: 0
- Vues: 101
Douleurs musculaires : les statines finalement hors de cause ?
Les statines ne provoqueraient pas de douleurs musculaires, selon une nouvelle étude. Par peur de ces effets, de nombreux patients refusent ces médicaments anti cholestérol pourtant efficaces contre les maladies cardiovasculaires.Pas de risque de douleurs musculaires avec les statines. C’est la conclusion d’une étude publiée le 24 février dans le British Medical Journal (BMJ) par des chercheurs de plusieurs universités britanniques.
Ces médicaments prescrits contre l’excès de cholestérol sanguin avaient la réputation de causer des douleurs musculaires. La crainte de cet effet secondaire avait détourné de nombreux patients de ce traitement, pourtant efficace pour prévenir la survenue de maladies cardiaques et d’accidents vasculaires cérébraux (AVC).
Statines versus placebo
Dans cette étude, les chercheurs ont analysé les données de santé de 200 personnes âgées en moyenne de 69,5 ans et résidant en Angleterre et au Pays de Galles. Toutes ces personnes avaient récemment arrêté de prendre leurs statines ou envisageaient de le faire, en raison de symptômes musculaires.
Chaque participant a été assigné au hasard à six périodes de traitement de deux mois. Pendant chaque période, ils ont reçu soit des statines soit un placebo. Et ni le patient, ni son médecin n’étaient informés du comprimé reçu.
Les participants ont ensuite dû évaluer les symptômes musculaires et leur intensité - douleur, faiblesse, sensibilité, raideur ou crampe - sur une échelle de un à dix à la fin de chaque période de traitement. L'absence de symptômes était également notée.
Pas de différence significative
Résultat : 18 participants (9%) ont abandonné le traitement en raison de symptômes musculaires intolérables pendant une période de statines. Et 13 participants (7%) l’ont abandonné pour la même raison pendant une période placebo.
Dans l'ensemble, les chercheurs n'ont donc trouvé aucune différence significative dans les scores des symptômes musculaires entre les périodes de statines et de placebo.
Et les deux-tiers des participants qui ont terminé l'essai ont déclaré qu'ils prévoyaient de reprendre le traitement à long terme avec des statines.
Une seule statine testée
Cette étude présente quelques limites. Tout d’abord le nombre de participants est assez faible et les analyses devront donc être reproduites à plus large échelle.
Ensuite, les chercheurs n’ont évalué qu’un seul type de statine, l'atorvastatine 20 mg. Il faudra donc réaliser des études similaires avec d'autres statines et avec des doses plus élevées.
Des douleurs liées à l’âge…
Mais si les statines ne sont pas en cause, comment expliquer les douleurs ? Les courbatures et les douleurs musculaires sont courantes dans le groupe d'âge prenant des statines observent les auteurs de l’étude. Ce qui peut laisser croire, à tort, que ce sont les médicaments qu’ils prennent qui sont en cause, notent-ils.
… Ou à un effet "nocebo"
Il peut aussi exister un effet "nocebo" : le patient qui redoute un effet secondaire dont il a entendu parler peut inconsciemment recréer cet effet et le ressentir réellement. Or la notice du médicament recense les douleurs articulaires et musculaires et les maux de dos parmi les effets secondaires fréquents. Elle conseille aussi de signaler "toute douleur musculaire inexpliquée, crampe ou faiblesse musculaire, en particulier si elles s'accompagnent de malaise ou de fièvre", pouvant faire penser à des effets indésirables rares, mais graves.
Dans une étude parue en 2017 dans The Lancet, des chercheurs de l'Imperial College de Londres estimaient d’ailleurs que plusieurs rapports sur les effets secondaires des statines semblaient avoir convaincu les gens de les ressentir eux-mêmes.
Source de l'article : https://www.allodocteurs.fr/se-soigner-medicaments-statines-anti-cholesterol-douleurs-musculaires-les-statines-finalement-hors-de-cause-30798.html
#coeur #maladies #cardiovasculaires #cholestérol
- le Jeu 8 Déc 2022 - 13:53
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Douleurs musculaires : les statines finalement hors de cause ?
- Réponses: 0
- Vues: 133
Bigorexie : définition, causes, traitement et prise en charge
Derrière ce nom étrange se cache une véritable maladie reconnue par l’OMS depuis 2011. Il s’agit de l’addiction au sport. Il ne s’agit pas ici d’une simple passion mais bien d’une dépendance à la pratique excessive d’un sport pouvant provoquer de nombreux problèmes de santé. Environ 15 % des sportifs pratiquant entre une et plusieurs heures de sport par jour peuvent être concernées par la bigorexie.Comment la bigorexie arrive-t-elle ?
Le sport peut représenter un effort pénible, mais au delà d’un certain stade, il entraine une libération d’endorphines qui procure une sensation de bien-être, de bonheur et de plénitude. Les sportifs bigorexiques associent également le sport comme un exutoire leur permettant de soulager une anxiété voire une douleur actuelle ou passée.De plus, la recherche de l’exploit, l’envie d’avoir un corps que le sportif considérera comme parfait, le fait de pouvoir prendre le contrôle par le corps et la force peut accentuer la maladie.
Il y aurait risque pour un sportif amateur de tomber dans ce genre d’addiction lorsque la dizaine d’heures de pratique par semaine est dépassée.
Quelles sont les symptômes et conséquences de la bigorexie ?
Une personne atteinte par cette maladie aura énormément de mal à se passer de sport dans la mesure où son bien-être en dépend. Sa vie quotidienne sera donc entièrement organisée autour du sport, avec tous les déconvenues sociales, familiales et professionnelles que cela peut entrainer. La maladie n’est pas facilement dépistable dans la mesure où elle a principalement une influence sur le comportement et que la prise ou la perte de poids n’est pas forcément extrême.Toutefois, des problèmes physiques peuvent finir par arriver : déchirures musculaires, atteintes tendineuses, fractures osseuses, infarctus… Une véritable fatigue physique peut s’instaurer en raison de qui devient vite un surentraînement. Celui-ci survient lorsque la récupération suite à des efforts prolongés et/ou intenses n’est plus suffisante. Peuvent s’en suivre une prise de produits nocifs pour la santé tels que les anabolisants, ou le suivi de régimes hyperprotéinés qui, mal dosés peuvent entrainer de graves troubles de la santé.
Pour s’en sortir il est important d’avoir un suivi psychologique avec un professionnel. Il est également important également de diversifier les sports pratiqués et de se tourner vers les sports d’équipe pour retrouver d’autres intérêts dans la pratique du sport.
Comment la prévenir ?
Le sportif atteint de bigorexie n’a pas toujours conscience qu’il pratique bien trop d’activité physique. Les blessures à répétition (malgré une bonne exécution des mouvements liés à la pratique), le temps de pratique en tant que non-professionnel, ou la recherche permanente de performances au détriment de la santé sont autant de signaux à côté desquels il ne faut pas passer.Traitements et prise en charge
Comme toute addiction comportementale, la bigorexie peut être soignée par le suivi d’une thérapie. Qu’il s’agisse d’un psychiatre addictologue, d’un thérapeute spécialisé en thérapies comportementales ou encore un sophrologue, le praticien aide le sportif à sortir de la bigorexie en replongeant dans le passé de son patient. Recherche absolue de la performance, mal-être sous-jacent… La majorité des cas de bigorexie ont une cause profonde. Il peut même être question d’« anorexie inversée » pour les pratiquants s’alimentant exclusivement dans le cadre d’une prise de muscle et souhaitant à tout prix avoir le contrôle de leur physique.Par ailleurs, les sportifs atteints de bigorexie peuvent également être orthorexiques, c’est-à-dire qu’ils n’aspirent qu’à ne consommer que des aliments qu’ils considèrent sains et planifier chaque repas. Bien qu’elle ne soit pas considérée comme une pathologie, l’orthorexie révèle le plus souvent un mal-être et peut être vue comme un trouble du comportement alimentaire.
C’est en ce sens que la prise en charge de la bigorexie peut être pluridisciplinaire. Entre le respect d’un menu adapté, la prise de médicaments ou encore les recommandations à pratiquer un sport à plusieurs, le chemin vers le rétablissement n’est pas des plus courts.
La bigorexie est considérée comme une maladie chronique et est, de ce fait, entièrement prise en charge par la Sécurité sociale. En revanche, certains traitements dépendent d’un dépassement d’honoraires et de frais d’hospitalisation ne pouvant pas être remboursés par l’Assurance maladie. Il est donc important de faire la souscription d’une bonne mutuelle santé pour bénéficier d’une prise en charge adéquate.
Source de l'article : https://www.lelynx.fr/mutuelle-sante/indemnisation/securite-sociale/sport/bigorexie/
#coeur #maladies #cardiovasculaires #infarctus #sport
- le Ven 2 Déc 2022 - 13:02
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Bigorexie : définition, causes, traitement et prise en charge
- Réponses: 0
- Vues: 327
Travail sur écran : pourquoi vous devez marcher au moins une fois par heure ?
Vous réalisez une séance de running ou de fitness par semaine ? C’est un fait : la pratique d’une activité physique ponctuelle ne suffit pas malheureusement à contrebalancer les effets sournois de longues heures de sédentarité quotidienne. La clé ? Couper celle-ci par une mise en mouvement.La sédentarité est définie par une situation d’éveil caractérisée par une dépense énergétique faible, en position assise ou allongée. Elle doit être distinguée de l’inactivité physique, qui correspond à un niveau insuffisant d’activité physique d’intensité modérée à élevée, par rapport aux recommandations de l’Organisation mondiale de la Santé (OMS).
L'organisation onusienne recommande alors une activité de 30 minutes au minimum 5 fois par semaine pour les adultes et 60 minutes par jour pour les enfants et adolescents.
Marcher 5 minutes toutes les heures
La sédentarité exerce des effets propres sur la santé. Elle constitue notamment un facteur de risque de développer un diabète de type 2, d’obésité et encore de maladies cardiovasculaires.« Les personnes qui passent plus de 7 heures par jour en position assise devant un écran ont un risque de mortalité cardiovasculaire supérieur (de l’ordre de 85 %) à celui des personnes qui passent moins d’une heure par jour », décrit l’Anses (l'Agence nationale de sécurité sanitaire de l'alimentation, de l'environnement et du travail).
Votre travail vous maintient en position assise toute la journée ? « Pour voir les paramètres métaboliques s’améliorer, il faut à la fois augmenter l’activité physique, et diminuer le temps passé assis », souligne la physiologiste Audrey Bergouignan, dans le Journal du CNRS.
La scientifique préconise ainsi 45 minutes de marche rapide par jour, réalisés en une seule fois. Ou de couper toutes les heures : se lever, marcher d’un bon pas, monter les escaliers etc., pendant 5 minutes.
Source de l'article : https://www.ledauphine.com/magazine-sante/2022/11/24/travail-sur-ecran-pourquoi-vous-devez-marcher-au-moins-une-fois-par-heure
#coeur #maladies #cardiovasculaires #sport
- le Mer 30 Nov 2022 - 10:06
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Travail sur écran : pourquoi vous devez marcher au moins une fois par heure ?
- Réponses: 0
- Vues: 112
Pourquoi les hommes et les femmes n'ont pas les mêmes chances face aux AVC ?
Dans une récente étude publiée dans la revue Nature reviews neurology, des chercheurs se sont intéressés aux différences physiologiques et scientifiques entre les femmes et les hommes au sujet des risques d’AVC.Découvrez pourquoi les hommes et les femmes n’ont pas les mêmes chances face aux AVC…
Plus d’AVC chez les femmes que les hommes
Contrairement aux idées reçues, les femmes sont davantage victimes d’accident vasculaire cérébral que les hommes. C’est d’ailleurs la première cause de décès chez les femmes.Selon une récente étude menée par le Pr Charlotte Cordonnier de l’Inserm au CHU de Lille, la prévalence des accidents vasculaires cérébraux chez les femmes devrait même augmenter rapidement, en raison de l'augmentation de l'âge moyen de la population féminine mondiale.
Des facteurs de risque plus importants chez les femmes
Si les femmes sont les premières concernées, ce n’est pas uniquement parce qu’elles vivent plus longtemps que les hommes. En effet, les femmes présentent certains facteurs de risque plus importants que chez les hommes.Parmi les facteurs de risque d’AVC qui surviennent plus fréquemment et plus sévèrement chez les femmes, on peut citer l'hypertension, la fibrillation auriculaire ou encore le diabète sucré.
Par ailleurs, les femmes sont également soumises à des événements qui marquent durablement le profil vasculaire des femmes. C’est le cas de la grossesse et de la ménopause. Selon le Pr Cordonnier, « il a été montré que la survenue d’une hypertension au cours de la grossesse affectait le risque de faire un AVC de nombreuses années plus tard ».
Enfin, les pilules œstrogènes que prennent les femmes comme moyens de contraception sont aussi associées à une augmentation des risques de faire un AVC.
Les femmes, très peu représentées dans les essais cliniques
Outre les différences physiologiques, les femmes et les hommes ne sont pas égaux face aux accidents vasculaires cérébraux d’un point de vue recherches scientifiques.En effet, les femmes sont sous-représentées dans les essais cliniques, comme le déplore le Pr Charlotte Cordonnier : « À l’hôpital, nous prenons en charge de nombreuses femmes pour des AVC. Or nous nous sommes aperçues qu’il existait très peu de données les concernant. Les traitements sont souvent testés sur des hommes plus jeunes ».
« Il est urgent pour les scientifiques et les professionnels de santé de prendre en compte ces différences physiologiques, d’adapter le message d’information aux femmes et d’inciter les industries pharmaceutiques à inclure plus de femmes dans leurs essais cliniques », conclut l’auteur de l’étude.
Source de l'article : https://www.passeportsante.net/magazine/sante?doc=pouquoi-hommes-femmes-ont-pas-memes-chances-face-aux-avc&utm_source=newsletter&utm_campaign=mag-10-aliments-riches-vitamine&utm_medium=mag-29112022&ium=39000005121456
#coeur #AVC #maladies #cardiovasculaires
- le Mer 30 Nov 2022 - 9:44
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Pourquoi les hommes et les femmes n'ont pas les mêmes chances face aux AVC ?
- Réponses: 0
- Vues: 110
L’athérosclérose, à l’origine de nombreuses maladies cardiovasculaires
AVC, infarctus, angine de poitrine… L’athérosclérose est à la base de nombreuses maladies cardiovasculaires. Elle se caractérise par le dépôt d’une plaque composée de lipides sur la paroi des artères. Symptômes, facteurs de risques, traitements… On fait le point.
Le sang circule dans les artères comme dans un tuyau afin, notamment, de transporter l’oxygène vers les organes. Dans le cas de l’athérosclérose, des dépôts de graisses (appelés « plaques d’athérome ») viennent s’accumuler dans ces artères qui perdent de leur élasticité et se rétrécissent, ce qui entrave la circulation sanguine.
Comme l’explique la Fondation pour la recherche médicale, « dans la plupart des cas, ces plaques restent stables, non symptomatiques. Mais il arrive que la chape fibreuse (qui les entourent) devienne fragile. Le risque alors est la rupture de plaque, qui, en libérant son contenu dans la circulation, provoque la formation d’un caillot. » Le caillot qui s’est détaché peut alors être à l’origine d’un infarctus du myocarde ou d’un AVC.
Quels facteurs de risque ?
Généralement, le diagnostic est posé lorsque les premiers symptômes surviennent : essoufflement, douleur thoracique ou crampe musculaire des membres inférieurs à l’effort…
Si certains facteurs de risque ne sont pas modifiables (comme le fait d’être un homme ou l’avancée en âge), d’autres sont liés aux comportements… Il est donc possible d’agir. Citons le taux de mauvais cholestérol, le tabagisme, l’hypertension, le surpoids, le diabète, la sédentarité, le stress, une alimentation trop riche, la consommation d’alcool…
Comment traiter (et prévenir) ?
La prévention primaire de l’athérosclérose passe par l’adoption d’une bonne hygiène de vie : perte de poids, ne pas fumer, adopter un régime équilibré, pratiquer une activité physique…
En revanche, la prévention secondaire, destinée aux patients présentant déjà des symptômes ou une complication liée à l’athérosclérose, vise à réduire les risques de complication. Car non, on ne peut pas faire disparaître l’athérosclérose. Le traitement passe par certaines classes médicamenteuses (comme les statines, afin de normaliser le taux de cholestérol). Une angioplastie coronaire, avec pose d’un stent afin de dilater l’artère obstruée et rétablir la circulation sanguine, peut aussi être envisagée.
Source de l'article : https://destinationsante.com/latherosclerose-a-lorigine-de-nombreuses-maladies-cardiovasculaires.html
#coeur #maladies #cardiovasculaires #AVC #infarctus
- le Jeu 24 Nov 2022 - 9:28
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: L’athérosclérose, à l’origine de nombreuses maladies cardiovasculaires
- Réponses: 0
- Vues: 219
La DMLA un signe avant-coureur de crise cardiaque ?
Une étude américaine a permis d’identifier les types de maladies cardiovasculaires liées au trouble oculaire.Une double peine. Selon une récente étude menée par la New York Eye and Ear Infirmary of Mount Sinai, les patients atteints d'une forme spécifique de dégénérescence maculaire liée à l'âge (DMLA) sont également très susceptibles d'avoir soit des lésions cardiaques dues à une insuffisance cardiaque et à des crises cardiaques. Ces conclusions ont été publiées dans BMJ Open Ophthalmology.
Pour la première fois, des chercheurs identifient les types de maladies cardiovasculaires liées au trouble oculaire. Les conclusions de cette étude pourraient inciter les pouvoirs publics à mettre en place un dépistage accru de la vision.
"Pour la première fois, nous avons pu relier ces maladies cardiovasculaires spécifiques à haut risque à une forme spécifique de DMLA, celle avec des dépôts drusénoïdes sous-rétiniens (SDD)", explique l'auteur principal Theodore Smith, professeur d'ophtalmologie à l'école de médecine Icahn du mont Sinaï, dans un communiqué.
"Cette étude est le premier lien fort entre la principale cause de cécité, la DMLA, et les maladies cardiaques, la principale cause de décès dans le monde. De plus, nous avons également des preuves solides de ce qui se passe réellement : l'apport sanguin à l'œil est directement diminué par ces maladies, soit par des lésions cardiaques qui diminuent l'apport sanguin dans tout le corps, soit par une artère carotide obstruée qui entrave directement le flux sanguin vers l'œil", souligne le scientifique. En effet, un mauvais apport sanguin peut endommager n'importe quelle partie du corps.
Une dégradation de la rétine
De quoi s’agit-il ? Comme l’explique l’Inserm, la dégénérescence maculaire liée à l’âge (DMLA) correspond à une dégradation d’une partie de la rétine (la macula), pouvant mener à la perte de la vision centrale. La DMLA ne rend jamais totalement aveugle puisque la partie périphérique de la rétine reste intacte. "Ce travail démontre le fait que les ophtalmologistes pourraient être les premiers médecins à détecter une maladie systémique, en particulier chez les patients asymptomatiques", met en avant le co-chercheur Richard B. Rosen, chef du service de rétine du système de santé Mount Sinai.En France, la DMLA touche environ 8% de la population mais sa fréquence augmente avec l’âge. Si elle touche 1 % des personnes de 50 à 55 ans, la proportion grimpe à 10 % des 65–75 ans et atteint 25 à 30 % des plus de 75 ans.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/la-dmla-un-signe-avant-coureur-de-crise-cardiaque-947286?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20221123&M_BT=17059782434867
#coeur #maladies #cardiovasculaires #insuffisance #cardiaque
- le Jeu 24 Nov 2022 - 9:16
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: La DMLA un signe avant-coureur de crise cardiaque ?
- Réponses: 0
- Vues: 216
Ce jeune nageur universitaire est né avec six malformations cardiaques !
L'American Heart Association a récemment mis en lumière le parcours d'un jeune américain devenu nageur universitaire. Né avec de multiples malformations cardiaque, il a finalement réussi à s'élever au plus haut niveau.Le jour de sa naissance, les médecins pensaient qu'il ne passerait pas la nuit. Aujourd'hui âgé de 22 ans, Zayne McCall est membre émérite de l'équipe de natation de son université. L'American Heart Association lui a récemment consacré un article (source 1).
De nombreux problèmes de santé
Dès sa naissance, les médecins lui ont diagnostiqué une anomalie du retour veineux pulmonaire, un défaut rare qui implique que le sang riche en oxygène retourne du côté droit du cœur au lieu du côté gauche. Mais le nourrisson présentait aussi "une anomalie complète du canal auriculo-ventriculaire (un trou au centre de son cœur), et une atrésie pulmonaire (la valve qui contrôlait le flux sanguin du cœur vers les poumons ne se formait pas)", indique l'association. Vingt-quatre heures après sa naissance, le nourrisson subit donc sa première opération à cœur ouvert. Et les complications se poursuivent.Quelques temps plus tard, les médecins finissent par diagnostiquer un syndrome d'hétérotaxie Autrement dit, une anomalie de positionnement des organes dans le thorax et l'abdomen, lors du développement fœtal. "Les intestins de Zayne étaient noués en boule à la naissance. Il est également né sans rate et sans vésicule biliaire", précise l'American Heart Association. Il subira donc deux autres interventions à cœur ouvert. Soit au total trois interventions à cœur ouvert entre ses 24 heures et ses 18 mois.
À l'adolescence, les mauvaises nouvelles s'enchaînent : le jeune homme souffre de dyskinésie ciliaire primaire, une maladie héréditaire qui provoque des infections pulmonaires, oculaires ou des sinus. Il doit également faire face à une hypothyroïdie. Au lycée, les médecins lui découvrent une tumeur cérébrale bénigne. I[size=15]ls lui ont également implanté un stimulateur cardiaque car son rythme cardiaque n’augmente pas comme il le devrait lors d’un effort.[/size]
La natation, une forme de thérapie salvatrice
"Contrairement à d'autres sports, la natation m'a permis de rattraper les enfants de mon âge. La natation était l'un des rares endroits où j'avais l'impression que les conditions et les difficultés que j'avais n'avaient pas vraiment d'importance", témoigne le jeune homme.Résolument optimiste, il souhaite aller de l'avant et vivre de ses passions. "Ce qui me préoccupe, c'est le temps. Quelle est mon espérance de vie ? C'est un énorme point d'interrogation. Je me demande : "Que puis-je faire aujourd'hui ? Qu'est-ce que je peux faire maintenant pour arriver là où je veux être ? Il s'agit de faire le prochain pas en avant."
Sa mère, Debbie McCall a tenu à adresser un message d'espoir à tous les parents d'enfants victimes de malformations : "N'abandonnez jamais. [...] Il faut parfois un peu de temps pour voir la beauté de la situation dans laquelle on se trouve".
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/ce-jeune-nageur-universitaire-est-ne-avec-six-malformations-cardiaques-946813?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20221116&M_BT=17059782434867
#coeur #maladies #cardiovasculaires
- le Lun 21 Nov 2022 - 9:42
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Ce jeune nageur universitaire est né avec six malformations cardiaques !
- Réponses: 0
- Vues: 89
Le vaccin contre la grippe réduirait le risque d’AVC
Après évaluation des dossiers médicaux de millions de personnes, des chercheurs rapportent une diminution du risque d’accident cardiovasculaire liée à la vaccination antigrippale.
Se faire vacciner contre la grippe saisonnière ne pourrait pas seulement protéger d’une forme grave de cette infection virale. D’après une nouvelle étude, parue récemment dans la revue The Lancet Public Health (Source 1), la vaccination antigrippale serait “anti-AVC” : elle diminuerait le risque d’accident vasculaire cérébral.“Le vaccin antigrippal est connu pour réduire le risque de crise cardiaque et d'hospitalisation des personnes atteintes d'une maladie cardiaque. Nous voulions savoir si le vaccin avait les mêmes qualités protectrices pour les personnes à risque d' AVC”, explique le Pr Michael Hill, chercheur à la Cumming School of Medicine (CSM) et co-auteur de l'étude, dans un communiqué (Source 2). “Nos résultats montrent que le risque d'AVC est plus faible chez les personnes qui ont récemment reçu un vaccin contre la grippe. Cela était vrai pour tous les adultes, pas seulement ceux à haut risque d'avoir un AVC”, a-t-il ajouté.
L’étude a été menée grâce aux données médicales de patients issus du régime d’assurance-maladie de l’Alberta, au Canada. Plus de quatre millions de dossiers médicaux ont ainsi été passés au crible, sur une durée de neuf ans et de dix saisons grippales. Les chercheurs ont en outre tenu compte de plusieurs facteurs de biais tels que l’âge, l’utilisation d’anticoagulants, et les problèmes de santé chroniques.
“Le vaccin antigrippal est connu pour réduire le risque de crise cardiaque et d'hospitalisation des personnes atteintes d'une maladie cardiaque. Nous voulions savoir si le vaccin avait les mêmes qualités protectrices pour les personnes à risque d' AVC”, explique le Pr Michael Hill, chercheur à la Cumming School of Medicine (CSM) et co-auteur de l'étude, dans un communiqué (Source 2). “Nos résultats montrent que le risque d'AVC est plus faible chez les personnes qui ont récemment reçu un vaccin contre la grippe. Cela était vrai pour tous les adultes, pas seulement ceux à haut risque d'avoir un AVC”, a-t-il ajouté.
L’étude a été menée grâce aux données médicales de patients issus du régime d’assurance-maladie de l’Alberta, au Canada. Plus de quatre millions de dossiers médicaux ont ainsi été passés au crible, sur une durée de neuf ans et de dix saisons grippales. Les chercheurs ont en outre tenu compte de plusieurs facteurs de biais tels que l’âge, l’utilisation d’anticoagulants, et les problèmes de santé chroniques.
“Nous avons constaté que le risque d'accident vasculaire cérébral était considérablement réduit dans les six mois suivant une vaccination antigrippale”, a détaillé le Dr Jessalyn Holodinsky, première auteure de l'étude. “Les résultats suggèrent qu'une large vaccination contre la grippe pourrait être une stratégie de santé publique viable pour prévenir les accidents vasculaires cérébraux”, a conclu la chercheuse.
L’équipe indique que l’association protectrice observée était très forte, et qu'elle bénéficiait à la fois aux hommes et aux femmes, avec en outre une nette réduction du risque d'AVC avec l'âge en cas de vaccination antigrippale.
Rappelons qu’en France, la vaccination contre la grippe est prise en charge à 100% et réservée jusqu’au 15 novembre aux plus de 65 ans, aux personnes souffrant de certaines affections longues durées ou maladies chroniques (insuffisance respiratoire ou cardiaque, BPCO, asthme, diabète, mucoviscidose…), aux personnes enceintes, obèses, à l’entourage de personnes immunodéprimées ou de nourrisson de moins de 6 mois à risque. Les professionnels de santé, d’établissements médico- sociaux, les aides à domicile de personnes vulnérables, et les personnels exposés aux virus grippaux aviaires et porcins, sont également concernés par cette campagne de vaccination. Passé le 15 novembre, l’ensemble de la population aura accès au vaccin, moyennant quelques euros.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/le-vaccin-contre-la-grippe-reduirait-le-risque-davc-946492?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20221108&M_BT=17059782434867
#maladies #cardiovasculaires #vaccin #grippe #AVC
- le Mer 9 Nov 2022 - 14:41
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Le vaccin contre la grippe réduirait le risque d’AVC
- Réponses: 0
- Vues: 151
Quels sont les bienfaits santé de la danse ?
Danse orientale, classique, moderne, jazzy, africaine, rock… Quelle que soit la danse pratiquée, bouger sur la musique fait un bien fou, aussi bien sur le corps que sur l'esprit. Focus sur ces bienfaits et les précautions à prendre avec le Dr. Sarah Pawlowski, médecin Fédéral National auprès de la Fédération Française de Danse.- Elle muscle. Pas cadencés, rythme endiablé et mouvements répétitifs permettent de faire travailler tous les groupes musculaires. D'autant que la danse peut être associée à un sport combiné, les danseurs peuvent être amenés à courir, sauter, porter, être souple…. A chaque pas, les cuisses et les fesses se raffermissent, les abdos se tonifient, le dos se renforce et les bras se galbent. C'est toute la silhouette qui s'affine.
- Elle fait maigrir. Une personne de 60kg faisant 50 minutes de danse d'intensité modérée dépense 210kcal. Associé à une alimentation équilibrée, cette activité permet donc de voir s'envoler quelques kilos en trop lorsqu'elle est pratiquée de façon régulière.
- Elle entretient la mémoire. Il n'y a pas que le corps qui travaille, le cerveau aussi : pour retenir l'enchainement des pas et la chorégraphie, reproduire les bons gestes et les restituer à bon escient, il faut faire preuve de concentration, de coordination et faire travailler sa mémorisation. "Des études ont prouvé que la pratique de la danse aurait des effets contre le développement de la maladie d'Alzheimer et la maladie de Parkinson), indique le Dr. Sarah Pawlowski. La danse est efficace pour contrer le déclin de la matière grise lié à l'âge, et il n'est jamais trop tard pour s'y mettre !"
- Elle améliore la posture, l'équilibre, la souplesse articulaire. Grâce à la pratique des étirements, au gainage des abdominaux et parce qu'elle renforce les muscles de la chaine dorsale, la danse améliore notre posture et nous aide à nous tenir plus droite au quotidien. "C'est un atout pour prévenir le mal de dos, lutter contre les douleurs et raideurs articulaires ainsi que les troubles de l'équilibre. Par exemple elle peut être utile dans la prévention des risques de chute chez la personne âgée", recommande notre expert.
- Elle participe à la prévention des troubles cardiovasculaires. La danse mime un entrainement de type "fractionné de haute intensité" (High-Intensity Interval Training ou HIIT) : elle alterne de très courtes périodes d'effort intense entrecoupées de périodes d'effort plus léger ou de récupération. "Ce type d'entrainement a montré sa supériorité comparativement aux entrainements classiques d'endurance en terme de bénéfices sur de nombreux paramètres cardio-métaboliques tels que perte de poids, la distribution de la masse graisseuse, l'insulino-sensibilité et l'endurance cardio-respiratoire", précise le Dr. Pawlowski.
- Elle est anti-stress. Pratiquer cette activité, ça défoule ! La danse est efficace contre le stress et la dépression, grâce à la libération d'endorphines qu'elle génère. On y retrouve également l'effet social de la pratique en groupe ainsi que l'effet apaisant et/ou défoulant de la musique. C'est donc une bonne solution pour retrouver le sourire et chasser la pression.
Quelles danses choisir ?
Elles sont à choisir en fonction de vos goûts mais aussi du travail désiré. La danse classique par exemple permet d'assouplir le corps et d'acquérir une bonne posture. Envie de vous défouler ? Le zouk, la danse africaine, le modern jazz, le hip hop ou encore le break dance sont des danses sur lesquelles vous pourrez évacuer vos tensions. Si vous aimez les danses qui se pratiquent à deux, le tango, la salsa, la kizomba et le rock sont fait pour vous.
Quelle danse choisir pour garder la forme et perdre du poids ?
La danse c'est bon pour le moral et pour la ligne. Quelle que soit la discipline choisie vous redessinerez votre silhouette tout en vous vidant la tête... sur un air de fête !
Quelles sont les contre-indications de la danse ?
Il y en a très peu. Mais si vous présentez des problèmes cardiovasculaires et respiratoires, ainsi que des troubles articulaires, demandez conseils à votre médecin traitant avant de vous lancer.
Combien de séances par semaine ?
Une à deux séances hebdomadaire d'une heure environ.
Quelles précautions prendre avant de commencer ?
- Consulter votre médecin avant de vous assurer que vous n'avez pas de contre-indications à sa pratique.
- Vous échauffer. Avant la séance, pratiquez quelques mouvements permet de préparer vos muscles à l'effort.
- S'assurer que la structure dans laquelle vous souhaitez débuter la danse soit sérieuse avec un encadrement formé à l'enseignement de la danse. (Par exemple affiliation à la Fédération Française de Danse).
Source de l'article : https://sante.journaldesfemmes.fr/fiches-sante-du-quotidien/2703683-bienfait-danse-sante-choisir-contre-indication-frequence-precautions/?fbclid=IwAR2AU3mrTdQPc3_eTVceOoObeNak_lfcph4Nk4KNJIsIWACF3P2iL9Ad5tE
#coeur #maladies #cardiovasculaires #activités #physiques
- le Ven 4 Nov 2022 - 11:00
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Quels sont les bienfaits santé de la danse ?
- Réponses: 0
- Vues: 130
Crise cardiaque : le stress conjugal impacterait la récupération
Un mariage stressant pourrait entraîner une moins bonne récupération après un infarctus, selon une nouvelle étude. Le détail.Si le stress est parfois un moteur, à forte dose, il s’avère mauvais pour la santé physique et psychique. Au sein du couple, le stress serait tout aussi nuisible, notamment après une crise cardiaque.
Une nouvelle étude, qui sera présentée lors du congrès annuel de l’American Heart Association du 5 au 7 novembre prochains, indique en effet qu’un mariage stressant serait associé à une moins bonne récupération après un infarctus.
Si d’autres travaux ont déjà fait état d’une moins bonne récupération post crise cardiaque en cas de stress psychologique et social, il s’agit de la première étude à se pencher sur l’impact du stress conjugal sur la récupération cardiaque.
Les chercheurs ont ici recruté 1 593 adultes ayant été hospitalisés pour une crise cardiaque au sein de quelque 103 hôpitaux américains, et inscrits à une cohorte appelée VIRGO, entre 2008 et 2012. Âgés en moyenne de 47 ans, tous les participants étaient mariés ou en couple lors de leur crise cardiaque, et plus de deux tiers d’entre eux étaient des femmes.
Le stress conjugal a été évalué par les participants eux-mêmes à l’aide d’un questionnaire, comprenant 17 points de l’échelle de stress conjugal de Stockholm, une échelle de mesure du stress au sein du couple, précédemment testée chez des patients cardiaques en Suède. Celle-ci évalue les différents facteurs de stress conjugal, notamment la qualité de la relation affective et sexuelle liant les deux partenaires. Les chercheurs ont alors classé les participants en trois groupes : stress conjugal absent ou léger, stress conjugal modéré, et stress conjugal sévère.
Durant un an, les scientifiques ont évalué comment la santé physique des participants a pu limiter leurs activités quotidiennes, leurs douleurs corporelles mais aussi la perception de leur santé. Les participants ont également été invités à évaluer régulièrement leur santé mentale.
Voilà ce qui ressort de l’étude une fois les données comparées, pour les personnes faisant état d’un stress conjugal sévère :
- plus de 1,6 point de moins en santé physique et 2,6 points de moins en santé mentale par rapport aux autres, sur une échelle de 12 points ;
- une qualité de vie de près de 5 points inférieure à celle des autres participants ;
- un risque de signaler des douleurs thoraciques accru de 67% par rapport à celles et ceux subissant un stress conjugal léger, et une probabilité de réadmission à l’hôpital augmentée de 50%.
Notons que près de 4 femmes sur 10 ont fait état d’un stress conjugal sévère, contre 3 hommes sur 10. Et tous ces résultats se sont confirmés même après la prise en compte de biais tels que le sexe, l’âge ou l’origine ethnique des participants.
Des facteurs personnels à mieux prendre en compte
“Les professionnels de santé doivent être conscients des facteurs personnels qui peuvent contribuer à la récupération cardiaque et se concentrer sur l'orientation des patients vers des ressources qui aident à gérer et à réduire leur niveau de stress”, a commenté Cenjing Zhu, principale auteure de l’étude et chercheuse à la Yale School of Public Health (Connecticut, États-Unis), dans un communiqué (Source 1).Ajoutant que d’autres facteurs de stress peuvent intervenir en dehors de la sphère conjugale, la chercheuse estime qu’il faudrait envisager de “dépister le stress quotidien des patients lors des rendez-vous de suivi” afin de mieux identifier les personnes risquant une moins bonne récupération physique/mentale ou une réadmission à l’hôpital.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/crise-cardiaque-le-stress-conjugal-impacterait-la-recuperation-946348?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20221102&M_BT=17059782434867
#coeur #maladies #cardiovasculaires #stress
- le Ven 4 Nov 2022 - 9:22
- Rechercher dans: Stress et maladies cardiovasculaires
- Sujet: Crise cardiaque : le stress conjugal impacterait la récupération
- Réponses: 0
- Vues: 122
AVC de l'œil : symptômes et traitement
Les AVC de la rétine (œil gauche, droit ou des deux yeux) entraînent souvent une importante baisse de la vue. Il s'agit dans tous les cas d'une urgence ophtalmique. Symptômes, causes, fond d'oeil, traitements... Le point avec le Pr Laurent Kodjikian, ophtalmologue.Définition : qu'est-ce qu'un AVC de l'œil ou un AVC de la rétine ?
"L'AVC de l'œil est un accident vasculaire de la rétine (face postérieure de l'œil). Cet AVC peut être lié à une occlusion veineuse rétinienne ou à une occlusion d'une artère rétinienne" explique le Dr Romain Nicolau, chirurgien ophtalmologue. On distingue ainsi deux types de manifestations de l'AVC de l'œil :- l'occlusion de l'artère centrale de la rétine (OACR)
- et l'occlusion de la veine centrale de la rétine (OVCR).
Son atteinte peut être centrale ou périphérique selon la localisation de l'AVC. L'accident vasculaire cérébral (AVC) ophtalmique est une pathologie rare et peu connue qui peut avoir des conséquences graves, comme une cécité irréversible, si elle n'est pas traitée rapidement. Au-delà des conséquences sur l'œil et la vision, cette pathologie est, comme le rappelle une étude américaine présentée lors du congrès international sur les AVC à Los Angeles en 2018, un marqueur du mauvais état général des artères. En effet, une personne sur 100 ayant eu un infarctus de l'œil développe un AVC dans les 90 jours qui suivent. "Face à ce risque élevé d'attaque cérébrale mais aussi d'infarctus du myocarde, il est recommandé d'orienter les patients vers un cardiologue pour un bilan cardio-vasculaire", explique le Pr Laurent Kodjikian, président de la Société Française d'Ophtalmologie.
L'occlusion de l'artère centrale de la rétine (OACR)
L'occlusion de l'artère centrale de la rétine (OACR) reste une pathologie rare qui concerne le plus souvent des sujets âgés de 55 ans ou plus. On estime sa fréquence à 1 consultation sur 10 000. "Le premier signe est une perte de vision sévère, brutale - le plus souvent limitée à une perception lumineuse -, unilatérale et indolore, observe le Pr Kodjikian. Puis quelques minutes après l'occlusion artérielle, survient une augmentation de la taille de la pupille (mydriase), associée à une abolition du réflexe photomoteur direct (la pupille réagit faiblement à la lumière directe)". A l'examen du fond d'œil, le médecin constate un œdème blanc rétinien ischémique avec au centre la fovéa rouge vif (" tache rouge cerise de la macula "). Les artères sont grêles et peuvent même parfois ressembler à un "courant granuleux" (colonne sanguine fragmentée). Une embolie est parfois visible avec un point blanc brillant à l'origine de l'OACR. En cas d'oblitération d'une branche de l'ACR, les signes fonctionnels peuvent être plus discrets, la baisse d'acuité ne se voit que s'il y a une atteinte maculaire. "Malheureusement, le pronostic est généralement très défavorable : des lésions rétiniennes définitives apparaissent en effet après 6 heures d'ischémie" poursuit le médecin. Même si le fond d'œil reprend un aspect quasi normal sur une période allant de 4 à 6 semaines, il existe une atrophie optique. "Le traitement qui consiste à obtenir une reperméabilisation artérielle le plus tôt possible n'a qu'une chance d'apporter un résultat que s'il est entrepris dans les premières heures qui suivent l'accident. Divers traitements ont été proposés - comme créer une hypotonie oculaire, utiliser des anticoagulants ou des fibrinolytiques -, mais sans aucune preuve d'efficacité pour aucun".L'occlusion de la veine centrale de la rétine (OVCR)
"Il s'agit d'une pathologie fréquente, notamment chez les personnes âgées présentant des facteurs de risques vasculaires", observe le Professeur. Elle se caractérise par une interruption du retour veineux par occlusion du tronc de la veine centrale de la rétine ou de l'une de ses branches. Cette occlusion de la veine centrale de la rétine (OVCR) engendre une baisse d'acuité visuelle plus ou moins importante, rapide, et parfois précédée d'une sensation de brouillard. Il n'y a pas de douleur, l'œil est calme, le réflexe photomoteur persiste. Elle peut concerner qu'une partie du champ visuel sans gêne majeure, ce qui n'inquiète pas suffisamment le patient, d'où un diagnostic parfois trop tardif.Occlusion de la rétine : comprendre l'OVCR, conséquence Covid ?
L'occlusion veineuse rétinienne peut toucher la veine centrale de la rétine (OVCR) ou une branche de la veine. Une étude américaine montre que l'incidence des occlusions veineuses rétiniennes augmente dans les 6 mois suivant le diagnostic de COVID-19. Découvrir avec le médecin.
Œil droit, gauche ou les deux ?
"Les AVC (OACR) peuvent toucher sans différence l'œil droit comme l'œil gauche. De façon unilatérale ou bilatérale, simultanément ou dans le temps", souligne notre médecin.Causes
Parmi les causes de l'AVC de l'œil, on peut citer :- Principalement, l'hypertension artérielle
- Les facteurs de risques cardio-vasculaires classiques
- Les troubles de la coagulation chez le jeune
Symptômes
Dans le cas d'une occlusion de l'artère centrale de la rétine (OACR), les symptômes sont :- Baisse brutale et sévère de l'acuité visuelle, unilatérale, indolore
- Mydriase avec abolition du réflexe photomoteur direct
- Œil blanc et indolore
Parfois il existe des signes précurseurs à une OACR, précise notre interlocuteur : la vision peut diminuer de façon répétée quelques jours avant l'accident. De plus, si le patient est atteint de la maladie de Horton, on peut constater plusieurs semaines voire mois avant l'occlusion de l'artère, une grande fatigue, une perte de poids ou des maux de tête. C'est alors une urgence thérapeutique absolue !"
Dans le cas d'une occlusion de la veine centrale de la rétine (OVCR), les symptômes sont :
- Baisse d'acuité visuelle rapide, parfois précédée d'une sensation de brouillard
- L'œil est calme
- Le réflexe photomoteur persiste.
Diagnostic et examens : un fond d’œil ?
Le diagnostic d'un AVC de l'œil se fait à l'examen du fond d'œil (qui consiste à dilater la pupille et à regarder l'œil avec un ophtalmoscope). Dans le cas d'une OVCR, la rétine est parsemée d'hémorragies "en flaques", les veines sont dilatées et il existe un œdème papillo-rétinien. L'angiographie à la fluorescéine permet de préciser le type, le siège de l'oblitération et le retentissement sur le tissu rétinien.Fond d'oeil : quand le faire, pourquoi, normal ou pas ?
Réalisé lors d'une consultation chez l'ophtalmologiste, le fond d'œil est un examen courant et indolore. Glaucome, DMLA, diabète... Quand le réaliser ? Pourquoi, à quoi ça sert ? Où ? Combien de temps il dure ? Quand est-il normal ? Ce qu'il faut savoir.
Quand et qui consulter ?
"En cas de baisse d'acuité visuelle brutale ou de signes visuels anormaux, il faut consulter en urgence son ophtalmologue dans les 24 heures", rappelle le Professeur.Conséquences sur la vision
Un OACR peut entraîner des dommages irréversibles (des lésions rétiniennes définitives apparaissent après 6 heures d'ischémie) et une perte totale de la vision.
Traitements : comment soigner un AVC de l'œil ?
"Il n'y a pas de traitement spécifique de l'occlusion, conclut le Pr Kodjikian. Néanmoins, la corticothérapie systémique est indispensable en cas de maladie de Horton associée. Et le recours à la photo coagulation laser est souvent nécessaire pour éviter la néovascularisation en cas d'ischémie rétinienne".Merci au Pr Laurent Kodjikian, président de la Société Française d'Ophtalmologie, Chef de service adjoint au CHU de la Croix-Rousse à Lyon et au Dr Romain Nicolau, chirurgien ophtalmologue.
Source de l'article : https://sante.journaldesfemmes.fr/fiches-maladies/2633039-avc-oeil-retine-droit-gauche-symptomes-traitement/
#maladies #cardiovasculaires #AVC #oeil
- le Mer 2 Nov 2022 - 9:09
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: AVC de l'œil : symptômes et traitement
- Réponses: 0
- Vues: 123
Amylose cardiaque : mieux diagnostiquer pour une meilleure prise en charge
78% des Français interrogés lors d’un sondage IFOP n’ont jamais entendu parler de l’amylose cardiaque. Jambes enflées, diarrhées, glaucome, essoufflement à l’effort… L’amylose cardiaque est une maladie rare et progressive dont les symptômes peuvent être nombreux et varier selon les organes touchés, ce qui peut rendre son diagnostic complexe. Alors qu’une prise en charge précoce permettrait d’améliorer la qualité et l’espérance de vie, la maladie est bien souvent diagnostiquée tardivement. La journée mondiale dédiée, ce 26 octobre, est donc l’occasion de mettre en lumière cette pathologie, notamment via une mini-série de vidéos en ligne intitulée « Si le cœur vous en dit » réalisée par l’Association Française Contre l’Amylose (AFCA) et Pfizer.
Qu’est-ce que l’amylose cardiaque ? Explications de Françoise Pelcot, Présidente de l’Association française contre l’amylose (AFCA).« L’Alzheimer du cœur »
La Fédération française de Cardiologie dépeint l’amylose cardiaque comme une maladie liée à nos propres protéines. Celles-ci vont s’agglomérer, venir s’infiltrer dans nos organes et aboutir à leur dysfonctionnement. Les fibrilles (une agglomération de protéines) infiltrent la matrice extracellulaire et lorsqu’elles touchent le cœur, elles vont bloquer son fonctionnement.
Cette accumulation de protéines « est similaire à ce qui se passe dans le cerveau dans le cas de la maladie d’Alzheimer », lance Françoise Pelcot. « C’est pourquoi l’amylose est parfois nommée l’Alzheimer du cœur. »
Problème, les symptômes de l’amylose cardiaque ne sont pas spécifiques. « Œdème, prise de poids, fatigue, essoufflement, ils sont ceux de l’insuffisance cardiaque parfois, tout simplement interprétés comme liés à l’âge », continue la Présidente de l’AFCA. « Ce qui aboutit à une errance évaluée en moyenne à plus de 15 mois avant de poser le bon diagnostic. Lequel est essentiel pour mettre en place le traitement adapté. Car l’amylose cardiaque peut présenter un pronostic sombre si elle n’est pas diagnostiquée, et certaines thérapies utilisées contre l’insuffisance cardiaque peuvent être délétères en cas d’amylose cardiaque. »
Pas « une » mais « des amyloses »
Il existe deux principaux types d’amyloses cardiaques qui affectent la santé du cœur. A elles seules, elles représentent plus de 95% de l’ensemble des amyloses cardiaques : l’amylose à chaînes légères (dite aussi amylose AL) et l’amylose cardiaque à transthyrétine (ATTR). Elles restent encore méconnues et diagnostiquées tardivement « L’amylose cardiaque à transthyrétine peut être héréditaire ou bien liée à l’âge ; on parle alors d’ATTR acquise, sauvage ou encore d’amylose sénile. Il est donc important de recevoir le bon diagnostic dans un centre expert afin de mettre en place une prise en charge adaptée. » Le développement de plusieurs traitements spécifiques à chaque type d’amylose permet de ralentir la progression de la maladie.
Néanmoins, la diversité des symptômes nécessite une prise en charge pluridisciplinaire des patients atteints d’amylose. « L’amylose peut en effet se développer sur d’autres organes ou créer des atteintes neurologiques, du canal carpien… », continue Françoise Pelcot. C’est pourquoi il est important que les équipes médicales qui accompagnent le patient (cardiologue, hématologue, médecin traitant, neurologue, mais aussi kinésithérapeute ou encore spécialiste de la nutrition) se coordonnent afin d’organiser et d’optimiser le parcours de soin, et ainsi améliorer sa qualité de vie au quotidien.
Sensibiliser le grand public… et les professionnels de santé : une série pour mieux informer
L’Association Française Contre l’Amylose (AFCA) et Pfizer ont créé une minisérie « Si le cœur vous en dit ». Les épisodes retracent l’histoire de Pierre qui découvre qu’il est atteint d’amylose cardiaque. Dans son parcours, ce dernier va prendre conscience de sa maladie, en discuter avec son petit fils, sa femme et sera plus à l’aise pour échanger avec son cardiologue et comprendre comment il peut être acteur de son parcours de soins. Les épisodes sont à retrouver sur le site www.silecoeurvousendit.fr.
« Aujourd’hui les patients atteints d’amylose cardiaque réclament plus d’informations, d’échanges entre eux ou avec les experts », lance Françoise Pelcot. « Ils attendent aussi que les équipes médicales qui les accompagnent au quotidien (généraliste, infirmière, kiné…) connaissent mieux la maladie pour se sentir en sécurité. »
C’est dans cette optique que l’Association Française Contre l’Amylose tient un accueil téléphonique permanent. L’AFCA organise aussi tous les vendredis des « cafés virtuels » entre patients et souvent en présence de médecins, de personnels médicaux ou paramédicaux, afin de faciliter le dialogue. Un programme d’éducation thérapeutique est également proposé… Pour en savoir plus, rendez-vous sur le site de l’AFCA https://amylose.asso.fr/.

Source : Baromètre IFOP-Pfizer « Les français et les maladies rares » Juin 2021 - Damy T et al. Filière CARDIOGEN -Centre de référence Amyloses Cardiaques. Protocole National de Diagnostic et de Soins (PNDS). Amyloses Cardiaques. 2020 –2021 - Fédération française de Cardiologie – L’amylose cardiaque - https://www.fedecardio.org/je-m-informe/l-amylose-cardiaque/ - consulté le 11/10/2022 - Donnely JP et Hanna M. Cardiac amyloidosis: an update on diagnosis and treatment. Cleveland Clinic Journal of Medicine December 2017; 84(12 suppl 3):12-26. - Réseau Amylose - Les traitements spécifiques de l’amylose - https://reseau-amylose.org/jesuispatient/les-traitements-des-amyloses/les-traitements-specifiques-de-lamylose - consulté le 11/10/2022
Source de l'article : https://destinationsante.com/amylose-cardiaque-mieux-diagnostiquer-pour-une-meilleure-prise-en-charge.html
#coeur #amylose #maladies #cardiovasculaires
- le Mer 26 Oct 2022 - 14:48
- Rechercher dans: Amylose Cardiaque
- Sujet: Amylose cardiaque : mieux diagnostiquer pour une meilleure prise en charge
- Réponses: 0
- Vues: 99
Tabagisme : l’impact sur la structure du cœur et la fonction cardiaque confirmé
Paris, France – A partir de l’analyse des échographies cardiaques d’une population de fumeurs et de non fumeurs, des chercheurs danois confirment que le tabagisme a un impact majeur sur la structure du cœur et la fonction cardiaque. Chez les fumeurs, le cœur apparait plus épais et plus volumineux, tandis que la fraction d’éjection du ventricule gauche (FEVG) est réduite de près de 19 % en moyenne, par rapport aux non-fumeurs. Les résultats ont été présentés lors du dernier congrès de la Société européenne de cardiologie (ESC 2022).Le tabagisme a un effet néfaste sur la santé qui ne se traduit pas uniquement par un risque accru de thrombose et, par conséquent, de maladies cardiovasculaires. « Notre étude montre que le tabagisme entraine également un épaississement du cœur et son affaiblissement. Cela signifie que les fumeurs ont un volume sanguin amoindri dans le ventricule gauche et que le cœur a moins de puissance pour le faire circuler. Plus vous fumez, plus votre fonction cardiaque se dégrade », a affirmé l’une des auteurs de l’étude, la Dr Eva Holt (Hôpital Herlev et Gentofte, Copenhague, Danemark).
Selon l’Organisation mondiale de la santé (OMS), le tabagisme est à l’origine de huit millions de décès par an dans le monde. Il est responsable de 50% de tous les décès évitables chez les fumeurs, dont la majorité sont liées à des maladies ischémiques, comme l’infarctus du myocarde ou l’accident vasculaire cérébral (AVC). Des études ont également montré que le tabagisme augmente le risque d’insuffisance cardiaque. Cependant, l’impact du tabac sur la structure du cœur et la fonction cardiaque a été peu étudié, a précisé la chercheuse.
Dans cette étude, la Dr Holt et ses collègues ont voulu évaluer cet impact sur le cœur, ainsi que les répercussions d’un arrêt du tabac. Ils ont repris les données de 3 874 participants d’une étude danoise visant à caractériser les facteurs de risque cardiovasculaires dans la population de la ville de Copenhague (5th Copenhagen City Heart Study). Les individus étaient âgés en moyenne de 56 ans (43% de femmes) et ne présentaient pas de maladie cardiovasculaire. Ils ont tous eu un examen du cœur par échographie cardiaque.
Parmi ces participants, près d’un sur cinq (18,6%) ont déclaré être fumeur, tandis que 40% n’ont jamais fumé. Après un ajustement sur différents facteurs, comme l’âge, le sexe, l’indice de masse corporelle (IMC) et d’autres facteurs de risque cardio-vasculaires, comme l’hypertension artérielle ou le diabète, les chercheurs ont observé des différences physiologiques et de fonction cardiaque à partir de l’analyse de l’imagerie chez les fumeurs, par rapport aux non fumeurs.
Selon l’analyse, le septum, qui sépare les deux ventricules, est en moyenne 1,1 cm plus épais chez les fumeurs, tandis que l’indice de masse ventriculaire gauche (IMVG) est augmenté de 85,8 g/cm2. Concernant la fonction cardiaque, l’étude monte une réduction moyenne de la fraction d’éjection du ventricule gauche (FEVG) de 19,1% chez les fumeurs, comparativement à ceux qui n’ont jamais fumé. Les comparaisons avec les échographies des anciens fumeurs (40,9% des participants) montrent que l’effet s’aggrave avec le temps et est proportionnel à la quantité de paquets de tabac consommés.
« Nous avons observé que sur une période de dix ans, ceux qui ont continué à fumer ont développé un cœur plus épais, plus lourd et plus faible, moins apte à faire circuler du sang que ceux qui n’ont jamais fumé ou qui ont arrêté de fumer pendant cette période », a commenté la Dr Holt. « Notre étude montre que le tabagisme endommage non seulement les vaisseaux sanguins, mais aussi le cœur. La bonne nouvelle est que certaines altérations sont réversibles en arrêtant de fumer ».
Source de l'article : https://francais.medscape.com/voirarticle/3609241?src=WNL_mdplsfeat_221026_mscpedit_fr&uac=455043AZ&impID=4793730&faf=1
#coeur #maladies #cardiovasculaires
- le Mer 26 Oct 2022 - 14:36
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Tabagisme : l’impact sur la structure du cœur et la fonction cardiaque confirmé
- Réponses: 0
- Vues: 89
Sel ajouté, mort prématurée ?
Une étude statistique, parue dans le journal de la Société européenne de cardiologie, semble montrer que plus on sale ses plats, plus on augmente le risque de mourir prématurément. Mais là n’est pas vraiment le problème !
Des chercheurs américains de l’Université Tulane à la Nouvelle-Orléans ont analysé les données médicales de 501 379 volontaires, suivis dans la Biobank britannique. Ils ont décortiqué leurs habitudes alimentaires (il leur avait été régulièrement demandé par questionnaire s’ils salaient parfois, souvent, toujours ou jamais leurs aliments) et leurs analyses d’urine, en particulier leurs taux de sodium et de potassium. Ils ont ensuite recherché les corrélations entre leur consommation de sel et le risque de mourir prématurément.
Leurs calculs montrent que 28% des 18 474 décès prématurés recensés (survenus avant l’âge de 75 ans) sont imputables à l’ajout de sel dans l’alimentation. Les décès prématurés représentaient 3% des décès chez ceux qui ne salent jamais leur plat, mais 6% de ceux qui les salent toujours. Cependant, les auteurs de l’étude notent aussi que ces décès prématurés concernaient moins les personnes dont les urines s’avéraient riches en potassium, suggérant que le potassium pourrait contrecarrer les effets délétères du sodium…
Ils invitent donc à des études supplémentaires afin d’établir plus précisément les liens entre consommation de sel et mortalité prématurée. Dans cette étude, l’apport en sel n’était en effet pas quantifié. Et, par ailleurs, le sel ne vient pas que de la salière !
Ni trop, ni trop peu
Tous les plats préparés, les condiments, le fromage, le jambon et les charcuteries en sont bourrés, sans oublier les sodas et le pain : ces aliments transformés comptent pour 75 à 80% des apports alimentaires en sel. Si les taux élevés de potassium dans les urines semblent protecteurs dans cette étude, c’est parce qu’ils témoignent d’une consommation élevée de fruits et légumes, et donc d’une alimentation plus saine !
Aussi, plutôt que de demander aux gens de mettre leur salière aux oubliettes, il serait sans doute plus efficace de contraindre les industriels à changer leurs pratiques, comme le commente une chercheuse suédoise dans l’éditorial qui accompagne l’article.
Pas question, évidemment, de supprimer totalement le sel, nous en avons besoin pour vivre de 2 à 3 g par jour (soient 2 à 3 pincées seulement). Mais point trop n’en faut, au risque sinon de favoriser l’apparition de cancer, d’hypertension et de maladies cardiovasculaires. L’Organisation mondiale de la santé (OMS) recommande d’en limiter l’apport total à 5g (soient 2g de sodium), et moitié moins pour les enfants…
Source de l'article : https://destinationsante.com/sel-ajoute-mort-prematuree.html
#coeur #maladies #cardiovasculaires #alimentation
- le Mar 25 Oct 2022 - 9:13
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Sel ajouté, mort prématurée ?
- Réponses: 0
- Vues: 856
Cardiawave, soigner son cœur avec des ultrasons
Une jeune pousse française développe un dispositif thérapeutique non invasif en employant des ultrasons pour soigner la sténose aortique. Cette maladie dégénérative dénommée le « rétrécissement aortique calcifié » est potentiellement mortelle dans sa forme sévère. En Europe et aux États-Unis, 1,5 million de personnes dont l’espérance de vie est évaluée de 2 à 5 ans ne bénéficient actuellement d’aucun traitement.La sténose aortique est une maladie qui est causée par une accumulation de calcium empêchant la valve aortique du cœur de s’ouvrir complètement. Aucun traitement autre qu’une chirurgie lourde et le remplacement de la valve par un implant mécanique ou biologique issu du monde animal n’existe pour traiter cette pathologie dégénérative qui s’aggrave plus on avance en âge. L’innovation mise au point par la jeune pousse française Cardiawave consiste à piloter par robotique des faisceaux d’ultrasons en se guidant à l’aide d’une imagerie échographique du cœur. Lors des premiers essais cliniques, la jeune pousse a démontré l’efficacité de ce procédé non invasif.
« Un enjeu majeur de santé publique »
Issue des travaux des grands laboratoires de recherche médicale et de physique acoustique, cette innovation de rupture reste actuellement sans équivalent dans le monde, nous précise Benjamin Bertrand, cofondateur et président de Cardiawave. « L’origine de la maladie du rétrécissement aortique est liée à un processus dégénératif. Petit à petit la valve naturelle se calcifie et donc se rigidifie. Ce qui l’empêche de s’ouvrir correctement et le sang ne circule plus efficacement dans le corps. Ce déficit d’irrigation sanguine entraîne une insuffisance cardiaque et peut même déclencher la mort subite des personnes atteintes par cette pathologie, explique le président de Cardiawave. Cette maladie progressive touche particulièrement les personnes âgées : 2% des 65 ans, puis 12 % des plus de 75 et évidemment, avec le vieillissement des populations dans les pays occidentaux, cette affection devient un enjeu majeur de santé publique. Aujourd’hui, on traite des patients qui sont à un stade très sévère de la maladie par chirurgie, mais beaucoup se retrouvent toujours sans solution thérapeutique, ajouteBenjamin Bertrand.C'est là que Cardiawave intervient : « Notre technologie qui est issue des travaux de recherche de l’institut Langevin et du Laboratoire physique pour la médecine permet à l’aide d’ondes acoustiques, en particulier des ultrasons, de délivrer une énergie pour ramollir les tissus cardiaques afin que le sang puisse de nouveau oxygéner les organes et irriguer le corps de la personne malade. L’élaboration de ce dispositif est née de la rencontre entre l’équipe de cardiologie de l’Hôpital européen Georges Pompidou, dirigée par le professeur Emmanuel Messas avec des ingénieurs et des physiciens acousticiens pour développer cette technologie de rupture. Nous sommes en phase d’étude clinique sur l’homme pour démontrer que le traitement par ultrasons est sans danger pour les patients. Ils seront suivis pendant douze mois avant que ce nouveau dispositif médical ne soit autorisé ensuite à être commercialisé », espère le président de Cardiawave.
On estime que deux millions de personnes souffrent de la forme aiguë de la sténose aortique en Europe et aux États-Unis, dont seulement 500 000 bénéficient actuellement d’un remplacement de leur valve défectueuse par chirurgie. Les essais cliniques sur l’homme des dispositifs non invasifs de Cardiawave sont en cours. Ces tests devraient se conclurent en décembre de cette année avant d’obtenir l’autorisation de mise sur le marché du dispositif pour équiper la plupart des hôpitaux européens et sans doute, par la suite, ceux du monde entier.
Source de l'article : https://www.rfi.fr/fr/podcasts/nouvelles-technologies/20221015-cardiawave-soigner-son-c%C5%93ur-avec-des-ultrasons?fbclid=IwAR1Mm0CI_VAzq8ISCCvVXAmPYkkCnLcOvPme2EeACoFEPy7fmPgsTHKbadQ
#coeur #maladies #cardiovasculaires #sténose #aortique
- le Mer 19 Oct 2022 - 12:18
- Rechercher dans: Innovations en chirurgie cardiaque, traitements, etc ...
- Sujet: Cardiawave, soigner son cœur avec des ultrasons
- Réponses: 0
- Vues: 463
Un trop grand bruit associé à un risque d'AVC
Selon les résultats de cette étude menée au Canada, les personnes vivant à proximité des principales artères courent un risque plus élevé d'accident vasculaire cérébral.
En France, environ 150 000 personnes sont atteintes d'un AVC chaque année. Selon une récente étude, chaque augmentation de 10 décibels (dBA) du bruit extérieur augmente le risque d'AVC de 6 % pour les personnes âgées de 45 ans et plus vivant dans la région de Montréal. Ces conclusions ont été publiées dans la revue Noise & Health.
"De nombreuses études, en grande partie européennes, ont montré que le bruit avait un effet délétère sur la santé cardiovasculaire", souligne l’étudiante au doctorat Inès Yankoty de l’Ecole de santé publique de l’Université Montréal.
"Certains ont établi un lien entre la pollution sonore et l'incidence de l'infarctus du myocarde. Cependant, l'étude actuelle est l'une des rares à établir un lien entre le bruit et l'incidence des accidents vasculaires cérébraux. L'association est plus forte pour l'AVC ischémique", note l’étudiante.
Selon les résultats, les personnes vivant à proximité des principales artères courent un risque plus élevé d'accident vasculaire cérébral. "Gardez à l'esprit que nous parlons d'une association entre le bruit et le risque d'AVC ischémique, et non d'une relation de cause à effet. (…) Nos analyses statistiques sont imparfaites et nous ne pouvons pas conclure qu'un accident vasculaire cérébral est spécifiquement dû au bruit ambiant".
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/un-trop-grand-bruit-associe-a-un-risque-davc-938924?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20221005&M_BT=17059782434867
#coeur #AVC #maladies #cardiovasculaires
- le Mer 19 Oct 2022 - 11:07
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Un trop grand bruit associé à un risque d'AVC
- Réponses: 0
- Vues: 92
Une IA pourrait préciser le risque de développer une maladie cardiaque en soixante secondes
Une technologie basée sur un scan des yeux pourrait permettre de prévenir le risque de problèmes cardiaques de manière beaucoup plus simple et rapideDes chercheurs britanniques ont développé un système d’intelligence artificielle (IA) capable de préciser le risque de problème cardiaque en soixante secondes. Baptisée Quartz, cette technologie scanne les yeux d’une personne afin de réaliser une imagerie des veines et des artères de la rétine, comme le rapporte une étude publiée ce mardi dans le British Journal of Ophthalmology et reprise par le HuffPost et The Guardian.
« Cet outil d’IA pourrait permettre à une personne de connaître en soixante secondes ou moins son niveau de risque », a assuré auprès du journal britannique la professeure Alicja Rudnicka, autrice principale de l’étude.
Une évaluation du risque plus rapide et non intrusive
Cette technique permet donc de gagner en temps. Il n’y a pas besoin d’effectuer de tests sanguins ou de vérifier la tension artérielle d’une personne pour évaluer le risque de maladie cardiovasculaire, de décès d’origine cardiovasculaire et d’accident vasculaire cérébral.
Les médecins pourraient alors adapter des traitements selon les facteurs aggravants déjà connus pour un patient. « Une personne qui apprend que son risque est plus élevé que prévu pourrait se voir prescrire des statines (traitement pour soigner l’excès de cholestérol dans le cadre de maladies cardiovasculaires) ou se voir proposer une autre intervention », a ajouté Alicja Rudnicka.
Source de l'article : https://www.20minutes.fr/sante/4004135-20221006-ia-pourrait-preciser-risque-developper-maladie-cardiaque-soixante-secondes
#coeur #maladies #cardiovasculaires
- le Ven 7 Oct 2022 - 11:00
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Une IA pourrait préciser le risque de développer une maladie cardiaque en soixante secondes
- Réponses: 0
- Vues: 87
Lancement d’une campagne de sensibilisation en faveur d’un diagnostic précoce de l’insuffisance cardiaque
Une pathologie encore très mal connue des seniorsL’insuffisance cardiaque concerne 1,5 millions de personnes en France. Sa prévalence devrait progresser de 25 % tous les 4 ans. Elle touche majoritairement les personnes de 60 ans et plus (10 % des personnes de 70 ans et plus), mais les moins de 55 ans sont de plus en plus concernés, en raison d’habitudes de vie délétères à la santé (tabagisme, sédentarité, alimentation).
Conduite auprès de 1 733 personnes âgées de 60 ans et plus ainsi que de 300 médecins généralistes libéraux ou mixtes, une étude BVA commanditée par l’Assurance maladie montre que cette maladie est très mal connue des seniors.
Près de la moitié (45 %) d’entre eux ne connaît pas l’insuffisance cardiaque, 40 % savent qu’on ne peut pas en guérir et 50 % ignorent qu’on peut en empêcher l’apparition. Seuls 19 % d’entre eux ont cité spontanément l’un des 4 signes d’alerte de l’insuffisance cardiaque (essoufflement inhabituel, prise de poids rapide, œdèmes des pieds et des chevilles et fatigue excessive). La plupart ont du mal à les identifier : si l’essoufflement (83 %) et la fatigue (82 %) sont bien désignés comme symptômes de la maladie, les œdèmes (62 %) et la prise de poids rapide (26 %) le sont beaucoup moins.
Seulement 3 séniors sur 5 iraient consulter leur médecin en constatant une prise de poids rapide (61 %) alors que près de 9 sur 10 ont bien conscience qu’il s’agit d’un problème. De plus, ils déclarent ne pas évoquer systématiquement la survenue d’un de ces symptômes avec leur médecin (selon le symptôme, entre 56 et 68 % omettent de lui en parler à chaque fois). Enfin, en moyenne, les médecins évoquent les signaux d’alerte de l’insuffisance cardiaque avec un peu plus d’un tiers de leurs patients de plus de 60 ans (36 %).
En conséquence, l’Assurance maladie a décidé de lancer une campagne le 25 septembre 2022, avec pour slogan : « Insuffisance cardiaque : et si votre cœur essayait de vous dire quelque chose ? » [1] Elle se décline à travers un spot TV, un spot radio, des insertions dans la presse quotidienne régionale et en presse magazine féminine et sénior, des affiches, une vidéo pédagogique diffusée dans les pharmacies et les salles d’attentes de maisons pluriprofessionnelles de santé, ainsi que des posts sur les réseaux sociaux. Les professionnels de santé seront informés par les canaux habituels de l’Assurance maladie.
Source de l'article : https://francais.medscape.com/voirarticle/3609137?src=WNL_mdplsfeat_221005_mscpedit_fr&uac=455043AZ&impID=4715508&faf=1
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mer 5 Oct 2022 - 12:32
- Rechercher dans: Insuffisance cardiaque
- Sujet: Lancement d’une campagne de sensibilisation en faveur d’un diagnostic précoce de l’insuffisance cardiaque
- Réponses: 0
- Vues: 116
L’hormone de l’amour aiderait le cœur à se remettre d’une crise cardiaque
Connue pour favoriser l’attachement et les liens sociaux, l'ocytocine, ou hormone de l’amour, pourrait aussi aider le cœur à se remettre d’une crise cardiaque, si l’on en croit une nouvelle étude.C’est une hormone clé de l’allaitement, de l'accouchement, mais aussi de l’amour en général et même du lien social. En biologie, l’ocytocine est également connue pour réguler l’éjaculation masculine, intervenir dans le transport des spermatozoïdes et dans la production de la testostérone, hormone masculinisante par excellence.
Dans une nouvelle étude, publiée dans la revue Frontiers in Cell and Developmental Biology (Source 1), des chercheurs ont observé un autre phénomène insoupçonné. L’ocytocine aurait ainsi une fonction réparatrice du coeur, notamment après un infarctus.
Lors d’expérimentations menées sur des cultures de poissons zèbres et de cellules humaines, l’ocytocine a semble-t-il stimulé la migration et le développement des cellules souches dérivées de la couche externe du cœur (péricarde) vers le myocarde, le muscle cardiaque.
“Ici, nous montrons que l'ocytocine, un neuropeptide également connu sous le nom d'hormone de l'amour, est capable d'activer les mécanismes de réparation cardiaque dans les cœurs blessés chez les poissons zèbres et les cultures de cellules humaines, ouvrant la porte à de nouvelles thérapies potentielles pour la régénération cardiaque chez l'homme”, s’est réjoui le Dr Dr Aitor Aguirre, professeur au Département de génie biomédical de l'Université d'État du Michigan (États-Unis) et co-auteur de l'étude, dans un communiqué (Source 2).
Les cardiomyocytes sont les cellules musculaires du cœur. Après une crise cardiaque, elles meurent généralement en grand nombre, expliquent les auteurs de l’étude. Hautement spécialisées, ces cellules ne peuvent se reconstituer. Cela dit, des études antérieures ont montré qu’un sous-ensemble de cellules du péricarde peut subir une reprogrammation pour devenir des cellules souches, capables ensuite de se transformer en cardiomyocytes, ou en tout autre cellule du cœur.
Une piste thérapeutique à tester à plus large échelle
Si l’ocytocine d’un câlin ne pourra sans doute pas permettre de réparer un cœur lésé après un infarctus, cette hormone de l’amour pourrait en revanche être utilisée en guise de traitement pour aider le cœur à se réparer.In vitro, sur des tissus cardiaques humains, l’ocytocine a en effet stimulé les cultures de cellules souches pour qu’elles deviennent des cellules souches du péricarde et se transforment ensuite en cardiomyocytes.
“L'ocytocine est largement utilisée en clinique pour d'autres raisons, donc la réorientation pour les patients ayant une lésion cardiaque n'est pas un long effort d'imagination. Même si la régénération cardiaque n'est que partielle, les avantages pour les patients pourraient être énormes”, a déclaré le Dr Aguirre, ajoutant que désormais, “des essais précliniques chez l'animal et des essais cliniques chez l'homme sont nécessaires pour avancer” dans ce domaine thérapeutique.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/lhormone-de-lamour-aiderait-le-coeur-a-se-remettre-dune-crise-cardiaque-938765?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20221003&M_BT=17059782434867
#coeur #maladies #cardiovasculaires #infarctus
- le Mer 5 Oct 2022 - 12:26
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: L’hormone de l’amour aiderait le cœur à se remettre d’une crise cardiaque
- Réponses: 0
- Vues: 88
Malformation cardiaque chez l'enfant : une sonde 3D miniature utilisée en avant-première mondiale au CHU de Toulouse
L’échographie transoesophagienne 3D n'était possible que chez l’adulte depuis 2006. Désormais, grâce à une sonde miniaturisée, les jeunes patients vont pouvoir être mieux pris en charge. Une innovation utilisée, pour la 1ère fois au monde, au CHU de Toulouse.À deux jours de la journée mondiale du cœur, le CHU de Toulouse annonce qu'il a utilisé en avant-première mondiale une sonde 3D miniaturisée. Elle améliore la prise en charge des enfants touchés par des malformations cardiaques. Ils sont 8 sur 1000 à présenter de telles pathologies en France à la naissance.
L’échographie transoesophagienne 3D est possible chez l’adulte depuis 2006, elle ne l’était pas pour les bébés ou les jeunes enfant jusqu’à maintenant, les sondes étant trop volumineuses pour être introduites dans l'œsophage des plus petits.
Or certaines cardiopathies congénitales, de par leur gravité, doivent être opérées dès la naissance ou la petite enfance. La précision de la chirurgie ou d’une intervention par cathétérisme (traitement de la malformation par les vaisseaux, sans chirurgie du cœur) repose sur la description très précise de la malformation cardiaque par échographie.
Innovation technologique
Cette nouvelle sonde 3D miniaturisée par General Electric est adaptée aux enfants pesant plus de 5 Kg. Elle offre à une majorité de bébés et d’enfants la possibilité d’en bénéficier alors que les sondes précédentes ne permettaient pas de réaliser l’examen sur des patients pesant moins de 35 Kg."C'est une première sur le plan international, explique le Pr Philippe Acar, cardiologue-pédiatre au CHU. Cette sonde n'avait pas encore été mise en service, même pas aux États-Unis où elle est fabriquée. Nous attendions depuis longtemps que cette technologie soit miniaturisée et permette de mieux soigner les enfants".

La sonde miniaturisée (à droite) peut être introduite sans dommage dans l'oesophage d'un enfant de 5 kg. • :copyright: CHU Toulouse
"Elle est introduite avant l'opération pour donner un maximum d'informations au chirurgien et une fois l'opération faite, elle permet de contrôler avec précision la réparation apportée, précise le spécialiste. Dans le cas de cathétérisme, quand les enfants reçoivent un traitement par les vaisseaux, elle permet d'accompagner le geste par l'imagerie avec une qualité d'image exceptionnelle".
Le CHU de Toulouse pionnier
Cette innovation a été présentée par son concepteur industriel lors du Congrès de la Filiale de Cardiologie Pédiatrique et Congénitale de la Société Française de Cardiologie (du 14 au 16 septembre 2022). Le CHU de Toulouse l'a utilisée pour la première fois début septembre : "un choix du concepteur lié au savoir-faire des équipes toulousaines en matière d’innovation 3D depuis 20 ans", explique le CHU dans un communiqué.Centre pilote européen en 2002 de la sonde 3D en consultation, les équipes de cardio-pédiatrie ont aussi fait du CHU de Toulouse le premier centre à tester la fusion d’images 3D (Echonavigator, Philips) en 2015.
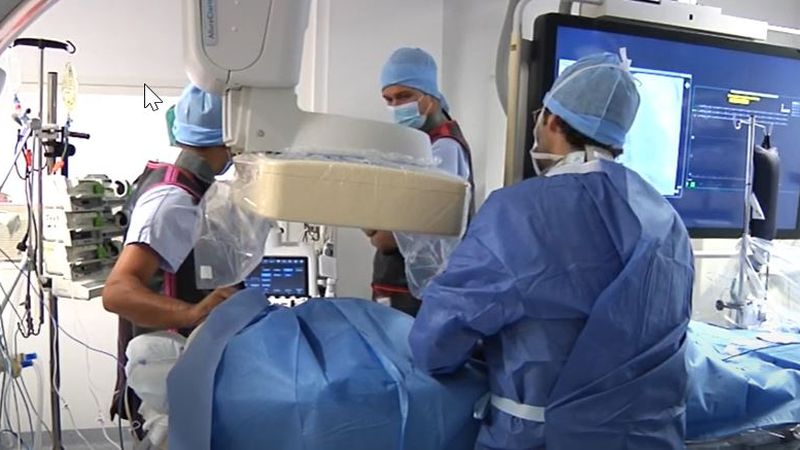
La sonde est introduite avant l'opération pour donner un maximum d'informations au chirurgien et elle permet après de contrôler la réparation apportée. • :copyright: CHU Toulouse
Quatre enfants ont déjà bénéficié de cet examen au bloc opératoire et en salle de cathétérisme à l’hôpital des Enfants. "Cette avancée technologique en imagerie est une véritable révolution pour améliorer la prise en charge des enfants avec une malformation cardiaque", estime le Dr Clément Karsenty, responsable de l’équipe médicale de cardiopédiatrie avec son équipe composée de Khaled Hadeed du chirurgien cardiaque Davide Calvaruso et de l'anesthésiste-réanimateur Gérald Chausseray.
La nouveauté, c'est la précision du geste.
Pr Philippe Acar, cardiologue-pédiatre
C’est le cas notamment de Kalista, 7 ans, atteinte d’une communication inter-auriculaire, la plus fréquente des malformations congénitales, qui a été prise en charge. "Elle pèse 18 kg et n'aurait pas pu bénéficier d'une telle technologie auparavant, explique le Pr Philippe Acar. Elle souffre d'un trou dans le cœur, une communication interauriculaire, c'est-à-dire entre les oreillettes. Dans ce cas, on introduit un obturateur. L'intervention se fait à cœur fermé mais il faut accompagner le geste par imagerie. C'est là où l'échographie en 3D est très utile".
Rassurer la famille
"La nouveauté, c'est la précision du geste, poursuit le médecin. Tout ce qui est information aide à la réparation. Cette sonde et ses images nous permettent aussi de mieux communiquer avec les parents ou la famille, toujours très anxieux à l'idée d'une intervention. Quand les gens comprennent, ils sont moins sous tension. La sonde fournit également des images, voire des représentations en 3D qui améliorent les conditions d'enseignement aux étudiants et aux futurs cardiologues".La sonde sera remise au CHU de Toulouse à partir d’octobre, permettant ainsi d’optimiser la prise en charge des 400 enfants qui nécessitent une intervention cardiaque en Occitanie chaque année.
Source de l'article : https://france3-regions.francetvinfo.fr/occitanie/haute-garonne/toulouse/malformation-cardiaque-chez-l-enfant-une-sonde-3d-miniature-utilisee-en-avant-premiere-mondiale-au-chu-de-toulouse-2622496.html
#coeur #pédiatrique #maladies #cardiovasculaires
- le Mer 28 Sep 2022 - 10:13
- Rechercher dans: Cardiologie pédiatrique
- Sujet: Malformation cardiaque chez l'enfant : une sonde 3D miniature utilisée en avant-première mondiale au CHU de Toulouse
- Réponses: 0
- Vues: 487
Une transplantation cardiaque partielle sauve la vie d'un nouveau-né
C’est une première mondiale. Un bébé touché par une sévère malformation du cœur a reçu une transplantation cardiaque partielle issue d’un donneur vivant. Cette prouesse ouvre de nouvelles perspectives aux enfants atteints de cardiopathies congénitales.
La toute première transplantation cardiaque partielle issue d’un donneur vivant a été réalisée sur un bébé de 4 mois en Caroline du Nord, aux États-Unis.Le nourrisson, atteint d'une anomalie très rare au cœur qui pouvait conduire à sa mort, a été sauvée et est en parfaite santé.
C’est un petit miracle. Aux États-Unis en Caroline du Nord, Owen Monroe, un nourrisson souffrant d’un tronc artériel, une grave malformation du cœur, a reçu la toute première transplantation cardiaque partielle issue d’un donneur vivant. Cette prouesse lui a sauvé la vie et va lui éviter d'autres opérations. Aujourd’hui âgé de 4 mois, il est en parfaite santé.
Le bébé allait mourir si l'intervention n'avait pas eu lieu
Pourtant, à sa naissance le petit Owen avait peu d’espoir de survie. La raison : une anomalie extrêmement rare. Ses deux artères principales avaient fusionnées car son tronc primitif, quand il était fœtus, ne s’était pas divisé en artère pulmonaire et en aorte comme cela doit se faire normalement. Sans intervention chirurgicale, le cœur aurait été rapidement surmené, conduisant à un arrêt cardiaque.
D’habitude dans cette situation, des tissus morts sont utilisés pour compenser l’anomalie. Mais ils doivent être remplacés à de nombreuses reprises avant l’âge adulte car les valves ne grandissent pas avec l’enfant. Cette cardiopathie congénitale nécessite également un suivi à vie et donc plusieurs opérations.
L’autre possibilité, c’était une greffe complète du cœur. Mais le délai d’attente est souvent bien trop long : il peut durer jusqu’à six mois. Pour les parents d'Owen, une telle attente, c’était se résoudre à la mort de leur fils. Les médecins des hôpitaux de l'Université Duke leur ont donc proposé une opération un peu spéciale : séparer et remplacer les valvules cardiaques fuyantes de leur bébé par des tissus vivants provenant d’un autre nouveau-né.
"C’est un message d’espoir envers tous les bébés qui doivent traverser cette épreuve"
Le but était de permettre aux valves de se développer avec l'enfant au fil du temps, augmentant ainsi l'espérance de vie. "Cette procédure résout potentiellement le problème d'une valve en croissance", explique le Pr. Joseph W. Turek, chef de la chirurgie cardiaque pédiatrique de Duke, qui a dirigé l'opération. Selon lui : "Si nous pouvons éliminer le besoin de plusieurs chirurgies à cœur ouvert chaque fois qu'un enfant devient trop grand pour une vieille valve, nous pourrions prolonger la vie de cet enfant de plusieurs décennies ou plus".
Les efforts de l'équipe de médecins pour réaliser cette prouesse ont payé : Owen montre une croissance et des améliorations remarquables depuis qu'il a subi l'opération le 22 avril 2022. Son cœur se développe parfaitement. "Non seulement il se porte bien, mais en plus il s’épanouit tous les jours davantage. C’est un formidable message d’espoir envers tous les bébés qui doivent traverser cette épreuve", a déclaré sa mère dans une vidéo publiée par l’Université Duke sur YouTube.
Les experts de Duke ont l’espoir qu'une méthode semblable - une intervention chirurgicale unique pour implanter des tissus issus d’un donneur vivant qui pourraient grandir avec l'enfant - pourrait être utilisée afin de traiter les remplacements valvulaires courants chez les enfants atteints de malformations cardiaques.
Source de l'article : https://www.pourquoidocteur.fr/Articles/Question-d-actu/40742-Une-transplantation-cardiaque-partielle-sauve-vie-d-un-nouveau-ne/amp
#coeur #pédiatrique #maladies #cardiovasculaires
- le Lun 26 Sep 2022 - 8:35
- Rechercher dans: Cardiologie pédiatrique
- Sujet: Une transplantation cardiaque partielle sauve la vie d'un nouveau-né
- Réponses: 0
- Vues: 136
Insuffisance cardiaque: l'Assurance maladie lance une campagne pour sensibiliser les Français
Essoufflement inhabituel, prise de poids rapide, œdèmes des pieds et des chevilles, fatigue excessive... sont autant de symptômes de cette maladie qui affecte au moins 1,5 million de Français.L'insuffisance cardiaque, qui affecte au moins 1,5 million de Français et ne cesse de progresser, n'est pas assez connue, selon l'Assurance maladie, qui a annoncé mardi 20 septembre le lancement d'une campagne de sensibilisation sur cette maladie chronique et ses signes d'alerte. À l’origine d'une «détérioration de la qualité de vie, d'hospitalisations répétées, de décès», l'insuffisance cardiaque est «lourde de conséquences», souligne la Caisse nationale d'assurance maladie (Cnam) dans un communiqué.
Or le nombre de personnes concernées, actuellement «sous-estimé car les malades tardent à être diagnostiqués», devrait «progresser de 25% tous les quatre ans», note-t-elle. Sur fond d'amélioration de l'espérance de vie, l'insuffisance cardiaque augmente avec l'âge, touchant ainsi 10% des seniors de 70 ans et plus. Si cette maladie affecte principalement des personnes de plus de 60 ans, «son incidence augmente avant 55 ans, comme dans d'autres pays européens, en raison d'habitudes de vie délétères à la santé (tabagisme, sédentarité, alimentation)», relève aussi la Cnam.
Améliorer la connaissance des signes d'alerte
Jugeant cette pathologie trop mal connue, notamment des seniors, l'Assurance maladie va lancer le 25 septembre une campagne nationale de sensibilisation, sous le slogan «Insuffisance cardiaque: et si votre cœur essayait de vous dire quelque chose?», indique-t-elle. À l'approche de la Journée Mondiale du Cœur du 29 septembre, cette campagne sera déclinée pour le grand public dans la presse, à la radio, à la télévision ou sur les réseaux sociaux afin d'«améliorer la connaissance de l'insuffisance cardiaque, des signes d'alerte et ainsi en favoriser le diagnostic précoce, en incitant les patients à en parler avec leur médecin».«Essoufflement inhabituel, prise de poids rapide, œdèmes des pieds et des chevilles, fatigue excessive»... Isolément, ces symptômes ne sont «pas spécifiques de la maladie mais leur association ou leur récente survenue doivent faire penser à une insuffisance cardiaque», souligne ainsi l'Assurance maladie. Ils sont à surveiller surtout après 60 ans, notamment pour les personnes déjà diagnostiquées vu le risque d'«aggravation de la maladie pouvant entraîner une décompensation, voire une hospitalisation». Les professionnels de santé (médecins et paramédicaux) seront également sensibilisés par l'Assurance maladie via leurs canaux d'informations spécifiques.
Source de l'article : https://www.lefigaro.fr/flash-actu/insuffisance-cardiaque-l-assurance-maladie-va-lancer-une-campagne-pour-sensibiliser-les-francais-20220920
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mer 21 Sep 2022 - 10:43
- Rechercher dans: Insuffisance cardiaque
- Sujet: Insuffisance cardiaque: l'Assurance maladie lance une campagne pour sensibiliser les Français
- Réponses: 0
- Vues: 169
Artères bouchées, attention danger !
Vous avez du mal à digérer ? Des crampes aux jambes ? Des difficultés à marcher ? Alors vos artères sont peut-être dans un sale état. L'artériopathie provoque des dégâts terribles, parfois jusqu'au décès. Le cholestérol et le diabète augmentent fortement les risques d'accident vasculaire, tout comme le tabac, l'alcool et le surpoids. Chirurgien vasculaire à l'Hôpital Nord de Marseille (APHM) et à l'Hôpital de Martigues, le docteur Bianca Dona détaille les solutions médicamenteuses et chirurgicales. Elle rappelle surtout qu'une vie saine est à la portée de tous pour prévenir cette maladie.L’artériopathie est souvent présentée comme une maladie dangereuse, voire pouvant conduire à la mort. De quoi s’agit-il précisément ?
Docteur Bianca Dona : Il s’agit de l’obstruction totale ou partielle des artères. Comme on retrouve des artères dans tout l’organisme, et qu’elles sont indispensables au bon fonctionnement des organes, une mauvaise circulation ou une absence de vascularisation des organes peut conduire à un mauvais fonctionnement des organes vitaux.
Comment se manifeste cette maladie, les patients peuvent-ils la suspecter eux-mêmes ?
C’est difficile, surtout qu’elle évolue progressivement. Les symptômes sont différents en fonction de la localisation de l’artère occluse. Par exemple, si le patient présente une douleur dans la poitrine, lors de l’effort ou non, on peut suspecter un infarctus du myocarde. Il peut avoir des crampes à la marche ou une réduction de son périmètre de marche en cas d’occlusion de l’aorte, qui est l’artère principale du corps, ou en cas d’occlusion des artères des membres inférieurs. Ou encore présenter des douleurs post-prandiales (NDLR: après le repas) s’il s’agit d’une obstruction des artères qui irriguent les intestins. Il peut encore s’agir d’une hypertension artérielle non contrôlée avec le traitement médical si la localisation est au niveau de l’artère rénale.
Cholestérol, diabète, tabac, alcool, surpoids : ennemis des artères
Est-ce une maladie fréquente ?
C’est une maladie peu fréquente mais souvent sous-estimée. Car il n’y a pas de marqueurs ou de tests usuels pour la dépister. Souvent, au moment où on la découvre, la maladie est assez évoluée et présente sur plusieurs localisations. C’est pour cela que dès qu’on découvre cette pathologie dans un endroit du corps, comme au niveau du coeur, on va rechercher d’autres localisations. Si c’est au niveau des artères des jambes, on va tout de suite rechercher la localisation au niveau du coeur et des artères cérébrales.
Quelles sont les principales causes provoquant l’obstruction des artères ?
La plus fréquente est l’athérosclérose. Une plaque de cholestérol se glisse entre les couches de la paroi de l’artère, souvent à la bifurcation où des turbulences existent. D’autres causes sont celles sur lesquelles nous ne pouvons pas agir : l’âge, le sexe. On sait que la pathologie artérielle est plus souvent rencontrée chez les femmes.
Il y a aussi les antécédents familiaux, comme l’infarctus du myocarde ou l’accident vasculaire cérébral qui apparaît avant 50 ans dans la famille. D’autres causes sont la présence de risques cardiovasculaires. Cette pathologie est fréquente – et j’insiste là-dessus – chez des patients qui sont des grands fumeurs, en surpoids, souvent sédentaires ou qui présentent une consommation excessive d’alcool. Ou qui ont d’autres maladies, notamment le diabète qui augmente jusqu’à 7 fois le risque de développer une artériopathie ou une hypertension artérielle mal contrôlée.
Marcher 30 mn par jour réduit fortement le risque
Comment prévenir ce risque ? Avec une meilleure hygiène de vie?
Evidemment ! Il faut agir sur les facteurs de risque sur lesquels nous pouvons intervenir. Donc avoir une vie saine est très important, arrêter le tabac. Avoir une activité physique régulière, comme une demi-heure de marche quotidienne, réduit fortement le risque cardiovasculaire. Une alimentation saine, riche en fibres et en antioxydants, est recommandée. Et, si cela est possible, il convient de réduire le stress.
Quels sont les traitements proposés, chirurgicaux ou médicamenteux ?
J’insiste surtout sur la prévention primaire : un mode de vie sain. Le traitement médical est important dans la phase initiale de cette pathologie, notamment avec une anti-agrégation plaquettaire, un traitement anticholestérol, un traitement stabilisant l’hypertension artérielle ou un diabète. Sur le plan chirurgical, on a le traitement endovasculaire qui est moins invasif, ou chirurgical dans le cas où la pathologie est très évoluée.
Prise d’un traitement à vie
Ce qui veut dire que l’on va poser un stent ? Couper la portion malade de l’artère et la remplacer par une prothèse ?
Les artères obstruées sont laissées en place. Soit on arrive à les recanaliser ou à les dilater. Ensuite on met des stents pour stabiliser la lésion ou on réalise un pontage, pour court-circuiter la zone occluse et ramener du sang du haut vers le bas.
Doit-on suivre un traitement à vie après une telle intervention ?
Le traitement est indispensable. Car si nous mettons en place du matériel exogène comme des stents ou des prothèses, il doit être entretenu. Donc un traitement d’anti-agrégation plaquettaire est indispensable.
« Prends de l’aspirine »… mais pas sans l’avis du médecin !
On entend souvent les gens dire « Prends de l’aspirine tous les jours, tu n’auras pas de problèmes d’artères ». Est-ce une fable ou un bon conseil ?
Tout patient présentant un facteur de risque cardiovasculaire doit avoir comme traitement de base un antiagrégant plaquettaire comme l’aspirine, avec des petites doses de 75 à 100 voire 150 milligrammes, qui réduisent le risque hémorragique. Il y a un effet protecteur en fluidifiant le sang et en laissant moins les plaquettes se poser contre la plaque de cholestérol et contribuer ainsi à l’augmentation de la plaque qui occlut l’artère.
On est bien d’accord qu’il faut voir un médecin avant tout pour avoir le bon traitement et ne pas prendre à vie de l’aspirine en s’auto-médiquant ?
Evidemment ! Ces traitements sont prescrits par le médecin traitant ou les médecins vasculaires qui peuvent faire un diagnostic précoce de la pathologie et adresser les patients aux chirurgiens vasculaires, si cela est nécessaire.
Source de l'article : https://mprovence.com/arteres-bouchees-attention-danger/
#coeur #maladies #cardiovasculaires
- le Mer 21 Sep 2022 - 10:37
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Artères bouchées, attention danger !
- Réponses: 0
- Vues: 147
Insuffisance cardiaque :"Je voulais faire le point avec vous sur votre état de santé", en Normandie, la télésurveillance permet de sauver des vies
Dans les hôpitaux de la région, les professionnels de santé suivent les patients qui souffrent d'un insuffisance cardiaque et guettent tous les signaux d'alerte pour éviter une nouvelle hospitalisation.En France, entre 400 000 et 700 000 personnes souffrent d'insuffisance cardiaque sans le savoir. L'Assurance maladie lance, mardi 20 septembre, une grande campagne de sensibilisation sur cette affection chronique qui touche 1,5 million de personnes, souvent après des infarctus. La télémédecine peut aider à sauver des vies. Une étude, parue en juin dernier dans la revue ESC Heart Failure (en anglais), a été menée pendant huit ans en Normandie auprès d'insuffisants cardiaques a démontré que les malades suivis à domicile par télésurveillance avaient deux fois moins de risque d'être à nouveau hospitalisés et que leur taux mortalité était inférieur d'un tiers à celui de patients qui n'utilisaient pas ce service.
La télésurveillance est assurée par les hôpitaux de la région, notamment le CHU de Caen. Dans un petit bureau du 9e étage, au service cardiologie, Véronique Rouxel suit au quotidien une cinquantaine de patients insuffisants cardiaques. "Bonjour, c'est Véronique", dit au téléphone la soignante auprès d'un des patients suivis. Ils ont tous à la maison une tablette connectée, une balance et de quoi prendre leur tension pour remplir le questionnaire. "Je voulais faire le point avec vous sur votre état de santé parce qu'il manque quelques éléments, explique Véronique Rouxel au patient. Vous n'avez pas d'œdème là pour l'instant ? Non, et vos jambes ne sont pas enflées ?"
70 000 morts par an en France
L'infirmière spécialisée guette tous les signaux d'alerte : essoufflement, prise de poids, œdème et fatigue. En cas de problème, elle prévient le médecin du patient. "Au niveau alimentaire, il ne me répond pas en général, c'est pour ça que je creuse un petit peu en l'appelant de temps en temps mais en revanche il répond bien aux questions sur son poids, détaille la soignante. On lui a aussi demandé de prendre sa tension hier, là aussi son moral et son "état de fatigue. Les patients les négligent un peu mais quand un patient nous met qu'il à 8 sur 10 en état de fatigue c'est quand même qu'il fait une poussé d'insuffisance cardiaque."
L'insuffisance cardiaque fait 70 000 morts par an en France. On ne peut pas en guérir mais grâce à ce suivi à domicile pendant six mois le professeur Rémi Sabatier a trouvé une façon de stabiliser la maladie. "En sortie d'hospitalisation, il y a une période où le patient a un risque de revenir à l'hôpital pour la même chose, indique le professeur. C'est très fréquent et de l'ordre de 30% sur les trois premiers mois. Pour éviter cela on doit l'avoir à l'œil tout simplement et lui apprendre à se surveiller. Parce qu'évidement si on faisait ça uniquement en faisant tout à sa place, on n'aurait un résultat que le temps de la télésurveillance."
"Une des particularités qu'on a pu montrer dans notre étude, c'est que les patients qui adhérent bien à la télésurveillance, telle qu'on la fait ici, savent ensuite modifier leurs comportements de façon durable. Là, on est gagnant parce que une fois qu'on a arrêté les six mois, beaucoup de patients vont continuer à se rendre compte que s'ils ont pris un petit peu d'œdème ce n'est pas normal et il faut qu'ils aillent voir leur médecin rapidement."
professeur Rémi Sabatier
à franceinfo
La Normandie est à la pointe de la télésurveillance des insuffisants cardiaques, et pourtant, faute de moyens seulement 10% des patients sont suivis par les hôpitaux de la région.
Source de l'article : https://www.francetvinfo.fr/sante/insuffisance-cardiaque-je-voulais-faire-le-point-avec-vous-sur-votre-etat-de-sante-en-normandie-la-telesurveillance-permet-de-sauver-des-vies_5369776.html
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mer 21 Sep 2022 - 10:32
- Rechercher dans: Insuffisance cardiaque
- Sujet: Insuffisance cardiaque :"Je voulais faire le point avec vous sur votre état de santé", en Normandie, la télésurveillance permet de sauver des vies
- Réponses: 0
- Vues: 191
Les édulcorants associés à un risque accru de maladies cardio-vasculaires
Les maladies cardiovasculaires sont la première cause de mortalité dans le monde. Identifier les facteurs de risque associés à ces maladies pour mieux les prévenir représente un véritable enjeu de santé publique. Une équipe de chercheurs et chercheuses de l’Inserm, de l’INRAE, du Cnam, de l’Université Sorbonne Paris Nord et d’Université Paris Cité, au sein de l’Équipe de recherche en épidémiologie nutritionnelle (Eren), s’est intéressée aux conséquences sur la santé de la consommation d’édulcorants. Ils ont analysé les données de santé de 103 388 adultes participants à l’étude de cohorte française NutriNet-Santé au regard de leur consommation globale de ce type d’additifs alimentaires. Les résultats de ces analyses statistiques publiés dans le British Medical Journal suggèrent une association entre la consommation générale d’édulcorants et un risque accru de maladies cardiovasculaires.Les effets délétères des sucres ajoutés ont été établis pour plusieurs maladies chroniques, ce qui a conduit les industries alimentaires à utiliser des édulcorants artificiels comme alternatives dans une large gamme d’aliments et de boissons. Cependant, l’innocuité des édulcorants artificiels fait l’objet de débats et les données restent contrastées quant à leur rôle dans l’apparition de diverses maladies. Une publication récente avait par exemple observé une association entre la consommation d’édulcorants et le risque accru de cancer[1].
Sur les bases d’une même méthodologie impliquant une vaste étude en population, l’équipe, a voulu examiner les associations entre la consommation d’édulcorants et le risque de maladies cardiovasculaires (maladies coronariennes[2] et maladies cérébrovasculaires[3]). Alors que l’augmentation du risque de maladies cardiovasculaires associée à la consommation de boissons édulcorées a été suggérée par plusieurs études épidémiologiques, aucune ne s’était, jusqu’à présent, intéressée à l’exposition aux édulcorants artificiels dans leur ensemble, et pas seulement aux boissons qui les contiennent. Or les édulcorants sont par exemple présents dans certains produits laitiers, et une multitude d’aliments allégés.
Les scientifiques se sont ici appuyés sur les données communiquées par 103 388 adultes français participant à l’étude NutriNet-Santé (voir encadré ci-dessous). Les volontaires ont eux-mêmes déclaré, via des questionnaires spécifiques, leurs antécédents médicaux, leurs données sociodémographiques, leurs habitudes en matière d’activité physique, ainsi que des indications sur leur mode de vie et leur état de santé. Ils ont également renseigné en détail leurs consommations alimentaires en transmettant aux scientifiques des enregistrements complets sur plusieurs périodes de 24 heures, incluant les noms et marques des produits. Cela a permis d’évaluer précisément leurs expositions aux additifs, et notamment aux édulcorants.
Après avoir recueilli les informations sur le diagnostic de maladies cardiovasculaires au cours de la période de suivi (2009-2021), les chercheurs et chercheuses ont effectué des analyses statistiques afin d’étudier les associations entre la consommation d’édulcorants et le risque de maladies cardiovasculaires des participants. Ils ont tenu compte de nombreux facteurs potentiellement confondants tels que l’âge, le sexe, l’activité physique, le tabagisme, les antécédents familiaux de maladies cardiovasculaires, ainsi que les apports en énergie, alcool, sodium, acides gras saturés et polyinsaturés, fibres, sucre, fruits et légumes et viande rouge et transformée.
Les scientifiques ont constaté que la consommation totale d’édulcorants était associée à une augmentation du risque de maladies cardiovasculaires, et plus précisément de maladies cérébrovasculaires.
Concernant les types d’édulcorants, l’aspartame était plus étroitement associé au risque de maladies cérébrovasculaires et l’acésulfame-K et le sucralose au risque de maladies coronariennes.« Cette étude à grande échelle suggère, en accord avec plusieurs autres études épidémiologiques sur les boissons édulcorées, que les édulcorants, additifs alimentaires utilisés dans de nombreux aliments et boissons, pourraient représenter un facteur de risque accru de maladies cardiovasculaires », explique Charlotte Debras, doctorante et première auteure de l’étude. Des recherches supplémentaires dans d’autres cohortes à grande échelle seront nécessaires pour venir reproduire et confirmer ces résultats.
« Ces résultats, en accord avec le dernier rapport de l’OMS publié cette année, ne soutiennent pas l’utilisation d’édulcorants en tant qu’alternatives sûres au sucre et fournissent de nouvelles informations pour répondre aux débats scientifiques concernant leurs potentiels effets sur la santé. Ils fournissent par ailleurs des données importantes pour leur réévaluation en cours par l’Autorité européenne de sécurité des aliments (EFSA) et d’autres agences de santé publique dans le monde », conclut Dr Mathilde Touvier, directrice de recherche à l’Inserm et coordinatrice de l’étude.
L’étude NutriNet-Santé est une étude de santé publique coordonnée par l’Équipe de recherche en épidémiologie nutritionnelle (Eren, Inserm/INRAE/Cnam/Université Sorbonne Paris Nord), qui, grâce à l’engagement et à la fidélité de plus de 170 000 Nutrinautes, fait avancer la recherche sur les liens entre la nutrition (alimentation, activité physique, état nutritionnel) et la santé. Lancée en 2009, l’étude a déjà donné lieu à plus de 250 publications scientifiques internationales. Un appel au recrutement de nouveaux Nutrinautes est toujours lancé afin de continuer à faire avancer la recherche sur les relations entre la nutrition et la santé.
En consacrant quelques minutes par mois à répondre, via Internet, sur la plateforme sécurisée etude-nutrinet-sante.fr aux différents questionnaires relatifs à l’alimentation, à l’activité physique et à la santé, les participants contribuent à faire progresser les connaissances sur les relations entre l’alimentation et la santé.
[size=13][1] Debras C, Chazelas E, Srour B, Druesne-Pecollo N, Esseddik Y, Szabo de Edelenyi F, et al. (2022) Artificial sweeteners and cancer risk: Results from the NutriNet-Santé population-based cohort study. PLoS Med 19(3): e1003950. https://doi.org/10.1371/journal.pmed.1003950[/size]
[size=13][2] Maladies qui touchent les artères ayant pour fonction d’alimenter le cœur en sang (artères coronaires).[/size]
[size=13][3] Les maladies cérébrovasculaires sont causées par des lésions cérébrales survenues suite à une circulation sanguine insuffisante ou à une hémorragie cérébrale.[/size]
Source de l'article : https://presse.inserm.fr/la-consommation-dedulcorants-serait-associee-a-un-risque-accru-de-maladies-cardiovasculaires/45775/
#coeur #maladies #cardiovasculaires
- le Ven 9 Sep 2022 - 10:12
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Les édulcorants associés à un risque accru de maladies cardio-vasculaires
- Réponses: 0
- Vues: 100
Santé : 16 300 Français concernés par des défaillances de pacemakers de la marque Abott
Les patients concernés vont être contactés par les établissements de santé qui ont réalisé la pose. Un cardiologue décidera alors s'il faut retirer ce dispositif.Ce sont 16 300 porteurs français de pacemakers qui doivent être contactés par leur chirurgien en raison d'une défaillance de certains stimulateurs cardiaques de la marque Abbott, alerte jeudi l'Agence nationale de sécurité du médicament et des produits de santé (ANSM). C'est le fabricant américain qui a prévenu les autorités françaises.
Ces stimulateurs Abbott-St. Jude Medical à double chambre (Assurity et Endurity) comportent un défaut d'étanchéité. Ils risquent très rarement de cesser de fonctionner brutalement, rassure l'Agence de sécurité du médicament, mais les pacemakers défectueux peuvent réduire la stimulation cardiaque, se mettre en mode secours, ou la durée de vie de la batterie peut être raccourcie. Les patients concernés vont être contactés par les établissements de santé qui ont réalisé la pose. Un cardiologue décidera alors s'il faut retirer ce dispositif.
Des pacemakers fabriqués et distribués entre septembre 2019 et avril 2022
En France, une cinquantaine de pacemakers défaillants ont déjà été signalés aux autorités de santé. Ils ont été fabriqués et distribués entre septembre 2019 et avril 2022 et implantés depuis le 1er septembre 2019. Le fabricant a indiqué à l'ANSM que les dispositifs confirmés comme défaillants l’ont été chez des patients implantés depuis plus de 18 mois.Les stimulateurs à double chambre de la marque Abbott/St. Jude Medical concernés par cette défaillance sont : pour la Gamme Assurity, certains numéros de série du modèle PM2272, et pour la Gamme Endurity, certains numéros de série du modèle PM2172.
Les patients implantés avant le 1er septembre 2019 avec les modèles Assurity et Endurity de la société Abbott-St. Jude Medical ou porteurs d’un pacemaker d’une autre marque ne sont pas concernés, ajoute l'ANSM.
Source de l'article : https://www.francetvinfo.fr/sante/defaillance-de-pacemakers-de-la-marque-abbott-16300francais-sont-concernes_5348131.html
#coeur #maladies #cardiovasculaires
- le Jeu 8 Sep 2022 - 14:25
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Santé : 16 300 Français concernés par des défaillances de pacemakers de la marque Abott
- Réponses: 0
- Vues: 71
Stéatose hépatique : Du foie gras à l’insuffisance cardiaque, il n’y a qu’un pas
L’accumulation de graisse dans le foie (ou stéatose hépatique non alcoolique ou maladie du foie gras non alcoolique - NAFLD) est définitivement liée à un risque accru d'insuffisance cardiaque dans les 10 années à venir, alerte cette équipe internationale. L’étude, publiée dans la revue Gut, souligne l’impact de ce facteur majeur et indépendant, de diabète, d'hypertension artérielle et d'autres troubles cardiovasculaires courants.L'accumulation de graisse dans le foie ou « NAFLD » est devenue l'une des causes les plus fréquentes de maladie chronique du foie dans le monde, affectant jusqu'à environ 30 % des adultes des pays riches. Sa prévalence mondiale devrait augmenter fortement au cours de la prochaine décennie en raison de l'augmentation du surpoids et de l’obésité. Les études se font de plus en plus nombreuses à alerter sur le poids du foie gras dans le risque d'insuffisance cardiaque.
Cette méta-analyse de 11 études observationnelles internationales à long terme, publiées jusqu'en mars 2022, et portant sur les liens possibles entre la NAFLD et l'insuffisance cardiaque chez plus de 11 millions d'adultes d'âge moyen, permet de préciser l’impact considérable de ce facteur de risque. 4 études ont été menées en Suède, en Finlande et au Royaume-Uni, 4 aux États-Unis et 3 ont été menées en Corée du Sud. La moitié des participants à l'étude étaient des femmes, avec un âge moyen de 55 ans et un IMC (indice de masse corporelle) moyen de 26 ( indiquant un surpoids).
- 26 % des participants avaient déjà une NAFLD ;
- l’insuffisance cardiaque a été diagnostiquée chez près de 100.000 participants au cours d'une période de suivi moyenne de 10 ans ;
la présence de NAFLD s’avère associée à un risque accru de 50 % d’insuffisance cardiaque
au cours de la période de suivi de 10 ans ;
- le facteur NAFLD est indépendant de l'âge, du sexe, de la graisse corporelle, du diabète, de l'hypertension artérielle, de l'origine ethnique et d'autres facteurs de risque cardiovasculaire courants;
- le risque d’insuffisance cardiaque augmente avec la sévérité de la NAFLD, en particulier avec une fibrose hépatique plus étendue (cicatrisation).
Quel processus ? Les chercheurs ignorent
comment précisément la NAFLD peut augmenter le risque d'insuffisance cardiaque ?
Cependant, ils font l’hypothèse que la NAFLD aggrave la résistance à l'insuline, favorise la formation de plaque et libère un cocktail de produits chimiques inflammatoires et épaississants du sang.Quel traitement ? Les nouveaux médicaments contre le diabète, qui abaissent la glycémie, semblent avoir des effets favorables sur les risques d'hospitalisation pour insuffisance cardiaque.
Ces résultats sont en ligne avec ceux de nombreuses études qui suggèrent que tout patient vivant avec une maladie du foie gras non alcoolique pourrait bénéficier d’une surveillance plus rigoureuse de son risque cardiovasculaire.
Source de l'article : https://www.santelog.com/actualites/steatose-hepatique-du-foie-gras-linsuffisance-cardiaque-il-ny-quun-pas
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mer 7 Sep 2022 - 10:20
- Rechercher dans: Insuffisance cardiaque
- Sujet: Stéatose hépatique : Du foie gras à l’insuffisance cardiaque, il n’y a qu’un pas
- Réponses: 0
- Vues: 101
8 bonnes raisons de consommer du miel régulièrement
Nectar des dieux, élixir de vie, cet ingrédient aux nombreuses vertus a accompagné les plus anciennes civilisations dans leur évolution. Voici 8 bonnes raisons de consommer du miel régulièrement !C’est une source d’antioxydants
Le miel est une source alimentaire d’antioxydants .La majorité de ces antioxydants sont des flavonoïdes qui agissent contre les radicaux libres du corps, prévenant ainsi l’apparition de maladies cardiovasculaires, de certains cancers et maladies neurodégénératives.
En général, ce sont les miels les plus foncés qui contiennent les plus grandes quantités de flavonoïdes.
Il est très efficace contre la toux
Les vertus du miel contre la toux sont connues depuis longtemps.Et selon une étude réalisée par des chercheurs de l’université de Pennsylvanie (1), le miel serait même le plus efficace des traitements pour soigner la toux des enfants.
L’étude a été menée auprès de 105 enfants âgés entre 2 et 18 ans souffrant d’une toux très gênante.
Les enfants ont pris soit une cuillère de miel avant d’aller se coucher, soit une cuillère de sirop contre la toux, soit rien du tout. Les résultats ont montré que les enfants du groupe ayant pris du miel sont ceux qui ont le moins toussé pendant la nuit et ont le mieux dormi.
Attention, ne pas donner de miel à un enfant de moins d’un an.
Le miel contre la résistance aux antibiotiques !
Le miel, utilisé depuis toujours pour combattre les infections, est un antibactérien naturel.Il y a deux ans, les chercheurs de l’université de Lund en Suède (1) ont identifié un groupe de 13 bactéries lactiques dans l’estomac des abeilles.
Selon leurs conclusions, ces bactéries lactiques permettraient de lutter contre de puissants pathogènes devenus résistants aux antibiotiques, comme les staphylocoques dorés.
Plus tôt, une étude (2) avait montré que le retrait d’une protéine connue sous le nom de "defensin-1", produite à partir du nectar des fleurs que les abeilles butinent, réduisait presque totalement la capacité du miel à tuer les bactéries.
Ils ont pu en conclure que la defensin-1 confère la majorité du pouvoir antibactérien au miel et pouvait être utilisée dans le traitement des brulures et autres infections de la peau et dans le développement de médicaments pour combattre les infections résistantes aux antibiotiques.
Il aurait un effet prébiotique
Le miel aurait possiblement un effet prébiotique sur le corps humain en améliorant la croissance et la viabilité des bifidobactéries et des lactobacilles de la microflore intestinale, des bactéries importantes pour être en bonne santé.Les prébiotiques sont des sucres à courtes chaines qui ne sont pas digérés au niveau de l’intestin grêle. Ils favorisent le transit intestinal.
L’effet prébiotique du miel serait en grande partie attribuable aux oligosaccharides, des sucres de faible poids moléculaire.
C’est un édulcorant naturel
Tout comme la stévia ou les sirops d’agave et d’érable, le miel est un édulcorant naturel.Utilisez le miel pour sucrer vos jus de fruits, yaourts ou encore vos thés plutôt que le sucre blanc !
Veillez à utiliser du miel biologique frais, qui garde toutes ses propriétés.
Bien que naturel, il est très riche en sucres, consommez-le avec modération
Il améliore nos performances physiques
Le miel est riche en glucose, ce qui permet d'apporter à l'organisme l'énergie nécessaire en cas d'effort physique prolongé et intense. Utilisé autrefois par les athlètes grecs qui en consommaient avant les compétitions, le miel est toujours consommé par certains sportifs professionnels aujourd’hui.Il est en outre une source non négligeable de minéraux : il contient 42% de magnésium et 128% de fer en plus que le sucre. Il contient par ailleurs de puissants antioxydants comme la vitamine B et C qui permettent de lutter contre le stress oxydatif.
Il aide à cicatriser
Le miel est un désinfectant et un cicatrisant naturel.Si vous avez une plaie ou une brûlure, vous pouvez appliquer un peu de miel en surface sur la zone douloureuse. La peau sera soulagée et cicatrisera plus vite grâce aux propriétés anti-bactériennes et antiseptiques du miel.
Avant d’appliquer le miel, il faut d’abord rincer la blessure avec de l’eau ou du sérum physiologique, puis déposer le miel ensuite en couche fine, de façon uniforme, avec une spatule en bois, sur la totalité la plaie avant de recouvrir de compresses sèches.
Le pansement est à renouveler toutes les 24 heures tant que la plaie suinte, puis toutes les 48 heures jusqu’à ce qu’elle cicatrise.
Il lutte contre les insomnies
Prendre une cuillère de miel avant le coucher aide à mieux dormir. Il augmente les niveaux d'insuline dans le sang et stimule la production de tryptophane dans le cerveau, qui se transforme en sérotonine et favorise un sommeil réparateur.Pour profiter de ses bienfaits, buvez une tisane avec du miel d'oranger, du miel de tilleul, du miel de lavande ou du miel de trèfle avant de vous coucher. Il s'agit de miels aux propriétés sédatives qui permettent de s'endormir plus vite.
Source de l'article : https://www.passeportsante.net/fr/Actualites/Dossiers/DossierComplexe.aspx?doc=5-bonnes-raisons-de-consommer-du-miel-regulierement-p8&mode=diapo
#coeur #maladies #cardiovasculaires #alimentation
- le Lun 5 Sep 2022 - 14:55
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: 8 bonnes raisons de consommer du miel régulièrement
- Réponses: 0
- Vues: 111
Ce groupe sanguin augmente le risque de faire un AVC avant 60 ans
Selon une récente étude américaine, les personnes du groupe sanguin A ont un risque plus élevé que celles du groupe sanguin O d'être victimes d'un AVC précoce. Explications.Et si votre groupe sanguin pouvait donner des indications sur votre risque de souffrir d’un accident vasculaire cérébral (AVC) ? C’est en tout cas ce que suggère une méta-analyse menée par des chercheurs de la faculté de médecine de l'Université du Maryland (UMSOM).
Cette analyse a été menée grâce aux données de 48 études sur les AVC chez adultes de moins de 60 ans. "Le nombre de personnes victimes d'un AVC précoce augmente. Ces personnes sont plus susceptibles de mourir d'un événement potentiellement mortel, et les survivants sont potentiellement confrontés à des décennies d'invalidité. Malgré cela, il existe peu de recherches sur les causes des AVC précoces", a justifié l’auteur principal Steven J. Kittner, professeur de neurologie à l'UMSOM et neurologue au centre médical de l'Université du Maryland. Les conclusions ont été publiées dans la revue Neurology.
Le groupe sanguin A plus à risque ?
Grâce à cette méta-analyse les chercheurs ont trouvé un lien entre la survenue d’un AVC précoce et la zone du chromosome qui comprend le gène qui détermine le groupe sanguin. Plus précisément, l’équipe a découvert que ceux qui ont le plus été victime d’un AVC précoce étaient plus susceptibles d’être du groupe sanguin A et moins susceptibles d'avoir le groupe sanguin O.Selon cette étude, les personnes de groupe sanguin A avaient un risque 16% plus élevé d'avoir un AVC précoce que les personnes d'autres groupes sanguins. A l’inverse, ceux qui avaient le groupe sanguin O avaient 12% moins de risque d'avoir un AVC. "Notre méta-analyse a examiné les profils génétiques des personnes et a trouvé des associations entre le groupe sanguin et le risque d'AVC précoce. L'association du groupe sanguin avec un AVC tardif était beaucoup plus faible que ce que nous avons trouvé avec un AVC précoce", a ajouté le cochercheur Braxton D. Mitchell, professeur de médecine à l'UMSOM.
Pas de panique, les chercheurs ont rassuré ceux du groupe A en précisant qu’ils ne devraient pas réaliser de dépistage supplémentaire que le reste de la population. "Nous ne savons toujours pas pourquoi le groupe sanguin A conférerait un risque plus élevé, mais cela a probablement quelque chose à voir avec des facteurs de coagulation du sang comme les plaquettes et les cellules qui tapissent les vaisseaux sanguins ainsi que d'autres protéines circulantes, qui jouent toutes un rôle dans le développement des caillots sanguins", a suggéré le Dr Kittner.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/ce-groupe-sanguin-augmente-le-risque-de-faire-un-avc-avant-60-ans-931109?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20220902&M_BT=17059782434867
#coeur #AVC #maladies #cardiovasculaires
- le Lun 5 Sep 2022 - 14:47
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Ce groupe sanguin augmente le risque de faire un AVC avant 60 ans
- Réponses: 0
- Vues: 118
Les aliments ultra-transformés augmentent le risque de cancer et de maladies cardiovasculaires
Deux grandes études pointent une nouvelle fois du doigt les aliments ultra-transformés. Ainsi augmenteraient-ils les risques de cancer colorectal et de décès par maladie cardiovasculaire.
Barres chocolatées, biscuits apéritifs, sodas, plats préparés… Autant d’aliments « ultra-transformés » consommés chaque jour par des millions de personnes. Pourtant, les études portant sur les méfaits de ces produits se multiplient… et vont toutes dans le même sens.Derniers effets néfastes en date : les dangers cardiovasculaires, les risques de cancer colorectal, et, plus globalement, le risque de décès révélés par deux travaux publiés coup sur coup dans le British Medical Journal.
Dans la première étude, des chercheurs ont examiné l’association entre la consommation d’aliments ultra-transformés et le risque de cancer colorectal chez les adultes américains (160 000 femmes et 46 000 hommes). Ils ont ainsi suivi ces volontaires sur une période d’environ 28 ans ! Résultat : les hommes qui consommaient le plus ce type de produits avaient un risque de développer un cancer colorectal augmenté de 30% par rapport à ceux qui en mangeaient le moins. Et seulement chez les hommes. Car une association aussi importante n’a pas été relevée chez les femmes. Même si les auteurs précisent tout de même que les consommatrices de plats préparés à réchauffer présentent un risque accru.
Un risque accru de décès
Autre travail, concernant un éventuel lien entre les aliments ultra-transformés et le risque de mortalité (toutes causes confondues). Les chercheurs se sont cette fois basés sur le Nutri-score de ces produits ainsi que sur leur place sur l’échelle NOVA, qui classe les aliments selon leur degré de transformation.
Le nombre de décès en lien avec la quantité et la qualité des aliments et boissons consommés a été mesuré en suivant 23 000 personnes sur une période de 14 ans. Et encore une fois, les observations sont sans appel : celles et ceux qui privilégient les aliments les moins sains avaient un risque de décès 19% plus élevé, quelle qu’en soit la cause, et un risque 32% plus élevé de décès par maladie cardiovasculaire.
Même si ces travaux sont observationnels, ils confirment l’importance pour la santé de limiter certains types d’aliments ultra-transformés. Pour les auteurs, la solution la plus simple serait de rendre les aliments frais et peu transformés plus disponibles, plus attrayants et plus abordables.
Source de l'article : https://destinationsante.com/les-aliments-ultra-transformes-augmentent-le-risque-de-cancer-et-de-maladies-cardiovasculaires.html
#coeur #maladies #cardiovasculaires
- le Ven 2 Sep 2022 - 9:17
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Les aliments ultra-transformés augmentent le risque de cancer et de maladies cardiovasculaires
- Réponses: 0
- Vues: 239
Les bons dormeurs ont moins de risque de faire un AVC
Avoir un sommeil de bonne qualité réduirait le risque de souffrir d'une maladie cardiaque et d’être victime d’un accident vasculaire cérébral, selon une étude menée par un chercheur de l’Inserm.Au total, plus d’un tiers de la vie est passé à dormir. D’où l’importance d’avoir un sommeil réparateur et de bonne qualité. Selon une étude présentée au congrès de la Société Européenne de Cardiologie 2022, un "mauvais" sommeil était associé à une probabilité plus élevée de maladie cardiaque et d'accident vasculaire cérébral. Précisément, les chercheurs assurent que sept sur dix des maladies cardiovasculaires pourraient être évitées avec un sommeil de bonne qualité.
"L'importance de la qualité et de la quantité de sommeil pour la santé cardiaque devrait être enseignée tôt dans la vie, lorsque des comportements sains s'établissent. Minimiser le bruit nocturne et le stress au travail peut aider à améliorer le sommeil", recommande l'auteur de l'étude, le Dr Aboubakari Nambiema de l'INSERM. Dans le cadre de cette étude, le chercheur a utilisé un score de sommeil, ils ont ensuite étudié l'association entre le score de sommeil, les changements au fil du temps et les maladies cardiovasculaires.
Cette étude a été menée auprès de 7 200 participants âgés de 50 à 75 ans. Au cours d’un suivi de huit ans, 274 participants ont développé une maladie coronarienne ou un accident vasculaire cérébral. Selon les chercheurs, le risque de maladie coronarienne et d'accident vasculaire cérébral diminuait de 22 % pour chaque augmentation de 1 point du score de sommeil au départ. "Plus précisément, par rapport à ceux ayant un score de 0 ou 1, les participants ayant un score de 5 avaient un risque de maladie cardiaque ou d'accident vasculaire cérébral 75 % moins élevé", rapporte l’étude.
L'importance d'améliorer le sommeil
Les chercheurs assurent que si tous les participants avaient un score de sommeil optimal, 72 % des nouveaux cas de maladie coronarienne et d'accident vasculaire cérébral pourraient être évités chaque année. Ainsi, une augmentation d’un point de la qualité de sommeil était associée à une réduction de 7 % du risque de maladie coronarienne ou d'accident vasculaire cérébral."Notre étude illustre le potentiel d'un bon sommeil pour préserver la santé cardiaque et suggère que l'amélioration du sommeil est liée à des risques plus faibles de maladie coronarienne et d'accident vasculaire cérébral. Les maladies cardiovasculaires sont la principale cause de décès dans le monde, une plus grande prise de conscience est nécessaire sur l'importance d'un bon sommeil pour maintenir un cœur en bonne santé", souligne le Dr Nambiema.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/les-bons-dormeurs-ont-moins-de-risque-de-faire-un-avc-930395?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20220829&M_BT=17059782434867
#coeur #AVC #maladies #cardiovasculaires
- le Ven 2 Sep 2022 - 9:12
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Les bons dormeurs ont moins de risque de faire un AVC
- Réponses: 0
- Vues: 205
Une tendinite -tendinopathie- peut être induite par la prise de statines
Les statines sont des inhibiteurs de la HMG- CoA réductase, enzyme clé de la synthèse endogène du cholestérol.Elles représentent le traitement le plus efficace pour abaisser les taux sériques du LDL cholestérol et permettent la réduction des accidents ischémiques coronariens et cérébraux.
L’utilité thérapeutique des statines n’est pas contestée, mais elles peuvent avoir des effets indésirables, notamment musculaires, qu’elles partagent avec les autres hypolipémiants, avec entre autres un risque faible mais certain de rhabdomyolyse. La rhabdomyolyse est un syndrome clinique et biologique lié à la destruction des fibres musculaires squelettiques dont le contenu est libéré dans le secteur circulant et les liquides extracellulaires.
« Le nombre de cas rapportés de tendinites a augmenté au fil des ans, ce qui est cohérent avec l’augmentation des prescriptions. »
Des causes médicamenteuses de tendinite et rupture tendineuse, le plus souvent du tendon d’Achille sont décrites, les pourvoyeurs les plus connus sont les antibiotiques de type fluoroquinolones et les corticostéroïdes par voie systémique. Mais ce type d’effets indésirables peut également être observé avec d’autres classes médicamenteuses, telles que les statines, les inhibiteurs de l’aromatase et les rétinoïdes.
- L’âge moyen d’un patients atteint d’une tendinopathie causée par les statines est de 60 ans
- Il s’agit de tendinites dans 2 tiers des cas et de ruptures tendineuses dans 1 tiers des cas
- Le délai entre le début du traitement et la survenue de tendinopathies était très variable, mais dans la majorité des cas inférieur à un an
- Une étude cas-contrôle a montrée une augmentation du risque de rupture tendineuse chez des femmes traitées par statines
Alors que les statines sont avant tout connues pour un risque d’atteinte musculaire et une toxicité hépatique, leur prise s’accompagne d’un risque de tendinopathie, tendinite ou rupture tendineuse, parfois bilatérale et qui ne concerne pas seulement le tendon d’Achille.
Diagnostic d’une tendinite causée par les statines
Le diagnostic de la tendinite est essentiellement clinique mais peut être confirmé par échographie.
Source de l'article : Statines et tendinite | Tendinite causée par les statines (la-tendinite.fr)
#coeur #maladies #cardiovasculaires #cholestérol
- le Lun 29 Aoû 2022 - 13:51
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Une tendinite -tendinopathie- peut être induite par la prise de statines
- Réponses: 0
- Vues: 133
5 bienfaits des figues : un fruit exceptionnel à vertus insoupçonnées !
Les figues ne figurent pas parmi les fruits les plus populaires du monde et elles sont très souvent détestées par petits et grands. Une mauvaise idée ! Pourquoi ? Ces fruits violets sont en effet connus depuis l’Antiquité en tant qu’un remède naturel pour certains problèmes de santé dont anémie, diabète, maladies du foie, troubles cutanés, infections des voies urinaires et d’autres. Ces capacités précieuses sont dues à la haute teneur en divers nutriments essentiels au bon fonctionnement de l’organisme. Alors, ne tardons plus et découvrons ensemble les 5 bienfaits des figues à connaître de toute urgence.
Le point sur les 5 bienfaits des figues méconnus
- Une composition riche en nutriments importants
Les figues sont particulièrement riches en potassium et en fibres, deux des composants principaux de l’alimentation saine et équilibrée. Comme nous le savons tous, les fibres sont indispensables à la bonne digestion. Mais elles favorisent encore la satiété ainsi que la bonne santé du système cardiovasculaire. Pour ce qui est du potassium, ce dernier prend soin du bon fonctionnement du cœur. Une seule figue en fournit entre 7 et 18% de l’apport journalier recommandé. En plus, les figues séchées présentent une excellente source de manganèse, de magnésium et de calcium : autres minéraux essentiels au bon fonctionnement de l’organisme.
- Haute teneur en antioxydants et propriétés anti-tumorales
Grâce à leur très haute teneur en antioxydants, les figues aident à lutter contre le stress oxydatif responsable du vieillissement prématuré ainsi que du développement de plusieurs maladies dont le cancer. Il est important de noter d’ailleurs que les différentes variétés des figues ont une teneur différente en antioxydants, mais toutes sont suffisamment riches en polyphénols. Certaines études démontrent que les figues bien séchées sont davantage riches en antioxydants par rapport au fruit frais. D’autres études déclarent que les figues et leurs feuilles contiennent des composants bioactifs ayant un effet destructeur sur certaines cellules tumorales.
- Gestion de la glycémie
Des recherches préliminaires montrent une diminution du taux de glucose chez des rats ayant reçu un extrait de feuilles de figuier. D’autres essais ont également confirmé une réduction du taux de cholestérol, ainsi qu’une normalisation de l’activité antioxydante destinée à combattre le stress oxydatif induit par le diabète. Le fruit, lui-même, s’est avéré efficace pour traiter les effets secondaires du diabète. Grâce à ses capacités antioxydantes et anti-inflammatoires, la figue est capable de stabiliser les différentes fonctions corporelles endommagées par la maladie.
- Action anti-bactérienne et anti-fongique
Les bienfaits des figues sur les infections bactériennes et fongiques ne sont pas à sous-estimer. L’extrait de feuille de figuier peut neutraliser diverses bactéries dans la cavité buccale, ainsi que plusieurs champignons et microbes. Qui plus est, des études évoquent la capacité du fruit de stimuler la réponse immunitaire.
- Réduction des rides
Oui, les bienfaits des figues concernent également la bonne santé de la peau. Plus concrètement, l’extrait de feuille de figuier s’avère efficace contre les rides du visage et entre dans la composition de plusieurs produits cosmétiques.
Source de l'article : https://deavita.fr/actualite-nouvelles/bienfaits-figues-sante-diabete-infections-systeme-immunitaire-396938/
- le Ven 26 Aoû 2022 - 15:22
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: 5 bienfaits des figues : un fruit exceptionnel à vertus insoupçonnées !
- Réponses: 0
- Vues: 104
Insuffisance cardiaque : Les vaccins COVID à ARNm sont-ils sûrs ?
Les vaccins à ARNm COVID sont-ils vraiment sûrs pour les patients souffrant d'insuffisance cardiaque, ou peuvent-ils chez ce groupe de patients, entraîner une aggravation de l’insuffisance cardiaque, avec un risque accru de thromboembolie veineuse ou de myocardite ? Cette équipe de cardiologues de l'hôpital Herlev et Gentofe (Hellerup, Danemark) répond et présente de nouvelles données, rassurantes, lors du dernier Congrès de l’European Society of Cardiology (ESC) 2022.« Nos résultats indiquent que les patients souffrant d'insuffisance cardiaque devraient même être prioritaires pour les vaccinations COVID-19 et les rappels », résume l'auteur principal, le Dr Caroline Sindet-Pedersen de l'hôpital Herlev et Gentofe : « Les vaccins COVID-19 continueront d'être primordiaux dans la prévention de la morbidité et la mortalité chez les groupes de patients vulnérables, y compris sur le plan cardiaque ».
Les vaccins COVID à ARNm sont en effet ici associés à une réduction du risque de décès chez les patients souffrant d'insuffisance cardiaque. L'étude révèle également que les vaccins n’induisent pas un risque accru d'aggravation de l’insuffisance cardiaque ou d’autres complications cardiaques.
La question de la sécurité des vaccins se pose bien,
alors qu’en cas d’infection naturelle, les patients insuffisants cardiaques encourent un risque accru d'hospitalisation, d’assistance respiratoire et de décès dus au COVID-19. La vaccination réduit le risque de maladie grave due au COVID-19, cependant, des effets secondaires cardiovasculaires possibles des vaccins à ARNm ont été évoqués chez ce groupe de patients.
L’étude examine le risque de complications cardiovasculaires et de décès associés aux vaccins à ARNm dans une cohorte nationale de patients atteints d'insuffisance cardiaque, soit auprès de 50.893 patients non vaccinés souffrant d'insuffisance cardiaque en 2019 et 50.893 patients souffrant d'insuffisance cardiaque en 202, vaccinés avec l'un des deux vaccins à ARNm (BNT162B2 de BioNTech-Pfizer ou ARNm-1273 de Moderna). Les 2 groupes de participants, âgés en moyenne de 74 ans, étaient appariés pour l'âge, le sexe et l’antériorité de l’insuffisance cardiaque. La durée médiane de l'insuffisance cardiaque était de 4,1 ans.
Les participants ont été suivis pendant 90 jours pour la mortalité toutes causes confondues, l'aggravation de l'insuffisance cardiaque, la thromboembolie veineuse et la myocardite, à partir de la date de la deuxième vaccination pour le groupe 2021 et de la même date en 2019 pour le groupe non vacciné. Les chercheurs ont comparé le risque d'effets indésirables dans les 2 groupes, après prise en compte des différents facteurs de confusion possibles. L’analyse révèle que :
- parmi ces 101.786 patients atteints d'insuffisance cardiaque, la vaccination par un vaccin à ARNm n'est pas associée à un risque accru d'aggravation de l'insuffisance cardiaque, de myocardite ou de thromboembolie veineuse,
- cette vaccination est en revanche associée à une réduction du risque de mortalité toutes causes confondues ;
- le risque de mortalité toutes causes dans les 90 jours est ainsi de 2,2 % dans la cohorte 2021 (vaccinée) et de 2,6 % dans la cohorte 2019 (non vaccinée), ce qui montre un risque significativement plus faible de mortalité toutes causes chez les participants insuffisants cardiaques vaccinés ;
- le risque d'aggravation de l'insuffisance cardiaque dans les 90 jours est de 1,1 % et similaire dans les 2 cohortes ;
- de même, aucune différence significative n’est relevée entre les groupes pour la thromboembolie veineuse ou la myocardite.
Il ne faut donc pas s'inquiéter des effets secondaires cardiovasculaires des vaccins à ARNm chez les patients souffrant d'insuffisance cardiaque, concluent les auteurs qui ajoutent que leurs résultats indiquent un effet bénéfique de la vaccination sur la mortalité, chez ce groupe de patient aussi.
Source de l'article : https://www.santelog.com/actualites/insuffisance-cardiaque-les-vaccins-covid-arnm-sont-ils-surs
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mar 23 Aoû 2022 - 15:54
- Rechercher dans: Insuffisance cardiaque
- Sujet: Insuffisance cardiaque : Les vaccins COVID à ARNm sont-ils sûrs ?
- Réponses: 0
- Vues: 151
Ménopause précoce : attention au cœur
Une très vaste étude menée sur près d’un million et demi de femmes démontre que la ménopause précoce survenant avant 40 ans et touchant 1% des femmes est associée à des risques élevés d’insuffisance cardiaque et de fibrillation auriculaire.Pour la plupart des femmes, la ménopause survient autour de 50 ans. Mais pour certaines d’entre elles (1 à 2 %), l’arrêt des règles et la baisse de sécrétion par les ovaires des hormones œstrogènes se produisent plus tôt, la plupart du temps en raison d’un cancer (la chimiothérapie et la radiothérapie altérant souvent la fonction ovarienne) mais aussi en raison d'une pathologie associée (maladie de Crohn, hypothyroïdie...), évidemment en cas d'ovariectomie (ablation chirurgicale des ovaires), ou bien sans cause retrouvée, un caractère familial étant alors souvent présent. On parle alors de ménopause précoce (avant 45 ans) ou prématurée (avant 40 ans).
Le lien entre précocité de la ménopause et maladies cardiovasculaires déjà connu
Selon une très vaste étude coréenne menée sur un million et demi de femmes et publiée dans European Heart Journal, la revue de la Société européenne de cardiologie qui va se dérouler fin août 2032 à Barcelone, cette précocité confère à celles qui en souffrent une fragilité cardiaque importante, qui se traduit par un risque plus important d’insuffisance cardiaque et de fibrillation auriculaire, deux affections cardiologiques à l'origine d'essoufflement et de troubles du rythme.
Si le lien entre précocité de la ménopause et maladies cardiovasculaires était certes déjà connu, cette fois-ci, les chercheurs se sont tout particulièrement intéressés à l’insuffisance cardiaque et la fibrillation, deux pathologies pour lesquelles peu de données étaient jusqu'alors disponibles.
Un sur-risque de développer une insuffisance cardiaque et une fibrillation auriculaire
Près d’un million et demi de femmes (1.401.175 très précisément) d’un âge moyen de 60 ans au moment de l’inclusion dans l’étude ont été suivies environ 9 ans et le travail, conduit par le Dr Ga Eun Nam du Collège universitaire de médecine de Corée (Séoul), a été mené à partir des données du système national d'assurance maladie coréen.
Au cours de ces 9 années, 42.699 (3,0 %) d'entre elles ont développé une insuffisance cardiaque et 44.834 (3,2 %) une fibrillation auriculaire. Après avoir ajusté leurs calculs en fonction des facteurs habituels (âge, tabagisme, activité physique, poids…), les chercheurs en ont conclu que les femmes ayant connu une ménopause prématurée avaient, en comparaison aux autres femmes, un sur-risque de développer ces deux pathologies, de plus 33% pour l’insuffisance cardiaque, et de plus 9% pour la fibrillation auriculaire.
Selon les auteurs, deux principaux facteurs peuvent expliquer ces associations : la baisse du taux d'œstrogènes et les changements dans la répartition des graisses corporelles avec l’âge. Quant au message de l'étude, il est le suivant : informer les femmes concernées de leur fragilité cardiaque, leur faire prendre conscience du risque cardiovasculaire et agir en prévention en instaurant un suivi cardiologique en cas de ménopause avant 45 ans.
Source de l'article : https://www.sciencesetavenir.fr/sante/coeur-et-cardio/menopause-precoce-attention-au-coeur_165618
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires #fibrillation #auriculaire
- le Ven 19 Aoû 2022 - 10:11
- Rechercher dans: Les femmes et les maladies cardiovasculaires
- Sujet: Ménopause précoce : attention au cœur
- Réponses: 0
- Vues: 123
Douleur au mollet : quelles peuvent en être les causes ?
Une douleur au mollet n'est pas forcément synonyme de phlébite. Elle peut aussi être d'origine musculaire ou nerveuse. Il est essentiel de bien en identifier la cause, pour ne pas passer à côté de graves conséquences.Les douleurs au mollet peuvent être d'origine veineuse/vasculaire, musculaire ou nerveuse/neurologique. Quelle qu'en soit l'intensité, elles ne doivent pas être négligées. Il est important d'identifier leur cause pour ne pas passer à cause d'une embolie pulmonaire, parfois mortelle.
Douleur au mollet : quelles sont les causes ?
Des douleurs liées aux crampes et aux courbatures
Les douleurs au mollet peuvent être le fait de crampes, qui surviennent souvent la nuit ou lors d’efforts trop intenses. Elles sont généralement causées par un effort trop important, par une déshydratation, par une carence en magnésium ou en potassium, ou encore par le stress.Courbatures et contractures peuvent aussi être à l'origine des douleurs au mollet. Elles témoignent d'une fatigue musculaire et surviennent à la suite d’un effort physique (pas pendant, contrairement aux crampes). Elles surviennent généralement suite à un manque d'échauffement ou d'hydratation et s'atténuent spontanément en quelques jours.
Gare aux élongations et aux déchirures musculaires
Dans le cas d'une élongation,les fibres qui constituent le muscle sont étirées au-delà du possible et se déchirent pendant la pratique sportive. La douleur est vive et entraîne immédiatement une boiterie. En fonction de la gravité de la déchirure, il convient d'arrêter toute activité sportive pendant 3 à 6 semaines.Dans les cas les plus intenses, le patient peut aussi souffrir de claquage ou de déchirure musculaire. Lorsqu'il s'agit d'un claquage, quelques fibres musculaires sont entièrement rompues. On parle de déchirure musculaire lorsque toute une portion du muscle est sectionnée. Quel que soit le cas, la douleur survient brutalement pendant l'effort : il devient impossible de poser le pied à terre.
Douleur du mollet et de la cheville : la rupture du talon d’Achille
Une douleur qui survient soudainement au niveau de la cheville et diffuse au niveau de la partie inférieure du mollet peut être liée à une tendinite ou à une rupture du talon d’Achille, qui relie le muscle et l'os situés à l’arrière de la cheville. Le plus souvent, la rupture survient à la réception d’un saut : le ou la patient(e) ressent une vive douleur à l'arrière du mollet et se met à boiter.Douleur du mollet vers la cuisse : penser à la phlébite (thrombose veineuse)
50 à 100 000 cas de phlébite (thrombose veineuse) surviennent chaque année en France, selon l'Inserm. Concrètement, un caillot de sang se forme dans une veine, le plus souvent au niveau du mollet, et bloque le retour veineux.L’apparition de ce caillot est favorisée par certaines maladies : insuffisance veineuse, insuffisance cardiaque ou respiratoire, troubles du rythme cardiaque ou anomalie de la coagulation. Mais ce ne sont pas les seuls facteurs de risque. Il suffit d’avoir été immobilisé longtemps en position assise ou couchée (port d’un plâtre, voyage de plusieurs heures en avion), d’avoir subi une fracture ouverte ou une intervention chirurgicale, pour qu’une phlébite survienne.
Source de l'article : https://www.santemagazine.fr/sante/maladies/maladies-cardiovasculaires/douleur-au-mollet-est-ce-une-phlebite-170772
#coeur #maldies #cardiovasculaires #insuffisance #cardiaque #rythme
- le Mar 16 Aoû 2022 - 10:57
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Douleur au mollet : quelles peuvent en être les causes ?
- Réponses: 0
- Vues: 254
Grasse matinée : mauvaise pour la santé ?
Pour nombre d’entre nous, trainer au lit le dimanche matin fait partie des grands plaisirs de la vie. Pourtant, les les effets de la grasse matinée sur la santé sont controversés, et quand certaines études la jugent bénéfique, d'autres pointent du doigt ses méfaits. Alors, qu'en est-il réellement ? L'avis d'Isabelle Bonnefou, pharmacienne, coach en développement personnel et spécialiste du sommeil.Combien de temps faut-il dormir chaque jour pour être en forme ?
Nous ne sommes pas tous égaux face au sommeil. Si certains sont de vraies marmottes, qui ne sont capables de rien sans leurs 9 heures de sommeil quotidiennes, d'autres sont frais et dispo avec 5 heures seulement passées au lit.Isabelle Bonnefou, spécialiste du sommeil : En moyenne, on estime que les besoins se situent entre 6 et 9 heures de sommeil par jour pour une bonne récupération. Mais il existe des petits dormeurs qui ont besoin de moins de 6 heures, et les gros dormeurs à qui il faut plus de 9 heures de sommeil chaque jour pour être en forme.
Et inutile de lutter et d'essayer d'aller contre sa nature : le besoin de sommeil est inscrit dans les gènes et se dévoile dès la naissance. "On constate que les bébés qui dorment peu restent des adultes petits dormeurs et inversement", complète Isabelle Bonnefou. Ces besoins sont définis par notre chronotype, aussi appelé horloge biologique interne.
Pour savoir dans quelle catégorie on se situe, il suffit d'observer son temps de sommeil pendant un jour de vacances. "La durée d'une nuit de sommeil type, sans avoir mis de réveil matin, correspond à peu près à nos besoins en sommeil", indique la spécialiste.Quels sont les effets d'une dette de sommeil sur la santé ?
S'il est si important d'identifier ses besoins en sommeil, c'est que notre état de santé et de bien-être repose grandement sur son bon respect. Et s'il peut être tentant de tirer sur la corde pour distendre ses activités et réduire la plage horaire dédiée au sommeil, c'est à terme un mauvais calcul.
Il a notamment été démontré qu'une dette de sommeil qui s'installe sur la durée, était susceptible de favoriser un certains nombres de problèmes de santé : diabète, maladies cardio-vasculaires, baisse de l'immunité, dépression, cancers et maladies dégénératives. "C'est pendant le sommeil profond que le cerveau élimine les toxines qui s'y accumulent chaque jour, et sont incriminées dans l'apparition de maladies neuro-dégénératives" explique Isabelle Bonnefou, d'où l'importance de dormir suffisamment.Faire la grasse matinée le weekend pour rattraper les nuits courtes en semaine : bon ou mauvais pour la santé ?
Aussi important est le sommeil pour la santé, nos emplois du temps effrénés nous empêchent souvent de respecter les précieuses heures dont nous avons besoin, à plus forte raison pour les gros dormeurs. La tentation est alors grande de rattraper le sommeil perdu en semaine, en prolongeant de quelques heures la nuit du weekend. La grasse matinée est-elle un plaisir à bannir ou un luxe à s'accorder sans culpabilité ?A court terme : mauvais pour les personnes qui présentent des troubles du sommeil
Nous vivons tous sous l'influence du rythme circadien d'une durée de 24 h, calé par notre horloge biologique elle-même régie par notre cerveau. "Lorsqu'on se lève le matin, on synthétise une substance appelée adénosine, qui se fixe tout au long de la journée sur des récepteurs spécifiques. Lorsque tous les récepteurs sont remplis : le sommeil vient. C'est le principe de l'homéostasie", décrit la spécialiste du sommeil.La durée nécessaire pour synthétiser suffisamment d'adénosine pour avoir envie de dormir est fixe et ne varie pas d'un jour à l'autre : donc plus tard nous nous levons, plus tard le sommeil arrivera.
Chez les personnes qui ne souffrent d'aucun trouble du sommeil, se décaler le weekend ne sera pas un problème à court terme. En revanche, les insomniaques, auront grandement intérêt à respecter leur rythme au risque d’entretenir les troubles. "Les personnes qui ont des problèmes de sommeil doivent être rééduquées : il faut donc traquer tout ce qui ne va pas dans leur hygiène de sommeil, et la grasse matinée en fait partie", insiste Isabelle Bonnefou.A long terme : des études qui se contredisent
Mais la grasse matinée ne serait pas seulement une affaire de fatigue rattrapée. De même que le manque de sommeil est mauvais pour la santé physique, l'irrégularité des horaires de sommeil et les matinées de repos à rallonge pourraient également avoir des conséquences sur la santé. C'est en tous cas ce que tend à démontrer une étude menée à l’Université d’Arizona aux États-Unis et dirigée par le professeur Michael A. Grandner. Les chercheurs qui ont interrogé 984 adultes entre 22 et 60 ans sur leurs habitudes de sommeil et leur état de santé. Il en est ressorti que compenser le weekend, les heures de sommeil perdues en semaine, créerait un "jet-lag" social sur l'organisme, à savoir une inadéquation entre le rythme biologique et la vie sociale. Ce jet-lag social serait, pour le corps humain, une agression comparable à celle d'un aller-retour Paris New York le temps d'un week-end. Il aurait en outre un certain nombre de conséquences néfastes sur l'organisme, et serait notamment accusé d'augmenter de 11 % les risques de maladies cardiovasculaires.
Dépression et troubles métaboliques seraient également des conséquences possibles des changements de rythme de sommeil entre le weekend et la semaine.
A l'inverse, une seconde étude menée à l'université de Stockholm sur 43 880 participants âgés de moins de 65 ans pendant une période de 13 ans et publiée dans le Wiley Online Library, arrive quant à elle à des résultats complètement différents. D'après les auteurs de l'étude "le sommeil court en semaine n’est pas un facteur de risque de mortalité s’il est combiné avec un sommeil de week-end moyen ou long le weekend". Ce qui suggère donc que les nuit écourtées en semaine peuvent bien être compensées pendant le week-end.
Difficile donc d'avoir un avis scientifique éclairé et unanime sur le sujet épineux de la grasse matinée, mais une chose fait bien consensus chez les experts du sommeil : il est recommandé d'avoir un sommeil le plus régulier possible pour respecter son rythme biologique et éviter de cumuler des dettes de sommeil difficilement rattrapables. "Il est préférable ne pas rentrer dans un mode de compensation de dette de sommeil, et de réserver la grasse matinée à des situations exceptionnelles" renchéri la spécialiste.
Grasse mat' : jusqu'à quelle heure c'est raisonnable ?
A partir de quelle heure parle-t-on de grasse matinée ? A quelle heure pouvons-nous nous réveiller le weekend sans craindre de dérégler notre horloge biologique ou de pâtir des éventuels méfaits des grasses matinées ?Isabelle Bonnefou : Pour conserver une régularité dans le sommeil et ne pas risquer de se dérégler, on recommande de ne pas dépasser deux heures de sommeil supplémentaire les jours de weekend que les jours de semaine.
Si on se lève à 7h du lundi au vendredi, on tâche donc de ne pas émerger plus tard qu'à 9h le weekend, quitte à mettre un réveil matin.Comment compenser le manque de sommeil accumulé en semaine alors ?
Alors quelle alternative existe-t-il à la grasse matinée, pour les personnes qui ne parviennent pas à dormir suffisamment en semaine ? "A choisir, il est préférable de faire une petite sieste flash, de 30 minutes maximum afin de rester en sommeil léger et de ne pas tomber dans le sommeil profond, qui empêcherait la fameuse sécrétion d'adénosine" tranche la spécialiste du sommeil.
Source de l'article : https://www.santemagazine.fr/sante/maladies/maladies-neurologiques/sommeil/grasse-matinee-mauvaise-pour-la-sante-923112?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20220812&M_BT=17059782434867
#coeur #maladies #cardiovasculaires #diabète
- le Mar 16 Aoû 2022 - 9:01
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Grasse matinée : mauvaise pour la santé ?
- Réponses: 0
- Vues: 211
Notre corps peut-il s’habituer aux vagues de chaleur à répétition ?
La chaleur stresse nos organismes, qui n’ont, vagues répétées obligent, pas le temps suffisant pour bien récupérer. Mais elle a aussi bien d’autres effets délétères...
Le corps humain dispose d’une fantastique capacité d’adaptation aux températures extérieures : la thermorégulation, un ensemble de réflexes qui lui permet de maintenir sa température interne aux alentours de 37 °C. Lorsqu’il fait chaud, il augmente par exemple son débit sanguin et ses vaisseaux se dilatent, afin de mieux dissiper la chaleur aux extrémités. Et surtout, il transpire : ainsi, il peut se rafraîchir naturellement grâce à l’évaporation de la sueur à la surface de la peau. Mais ces mécanismes sont très coûteux en énergie pour l’organisme. Et ils sont de toute manière défaillants chez les personnes plus fragiles, notamment les plus de 65 ans, les femmes enceintes, les bébés et les enfants.Plus ces vagues de chaleur se répéteront, plus elles imposeront donc de recourir à des dispositifs extérieurs (douche fraîche ou climatisation, et bien sûr eau potable en quantité suffisante) pour suppléer nos capacités corporelles, forcément limitées. On ne peut pas vraiment compter sur nos facultés d’adaptation : l’évolution des organismes vivants se déroule à l’échelle de plusieurs milliers d’années, tandis que le changement climatique ne nous laisse désormais qu’un peu moins d’un siècle.
Des nuits de plus en plus chaudes
La chaleur a aussi d’autres effets physiologiques sur l’organisme humain : elle rend irritable et surtout, elle empêche de dormir. En mai dernier, une étude danoise a montré qu’indépendamment de la température de la chambre, dès qu’il fait plus de 25 °C dehors, on dort moins et moins bien. On s’endort plus tard, on se réveille plus tôt et on se réveille davantage durant la nuit. Cette dette de sommeil a des conséquences délétères pour la santé, entraînant notamment des troubles de mémoire et de concentration.
Or, les nuits anormalement chaudes seront probablement plus nombreuses et plus fréquentes que les journées de canicule ! C’est ce qu’évoque une étude internationale parue début août, qui suggère – pour la première fois – que ces nuits tropicales répétées pourraient augmenter la mortalité dans le monde, et même de 60 % selon le pire scénario envisagé à l’horizon 2100. Cosignée par un groupe de chercheurs de Chine, de Corée du Sud, du Japon, d’Allemagne et des États-Unis, l’étude s’appuie sur les données de mortalité et les températures nocturnes relevées dans 28 villes entre 1980 et 2015. Et suggère d’intégrer désormais la température nocturne dans les systèmes d’alerte de canicule.
On sait également que la chaleur exacerbe les pathologies cardiaques, respiratoires, rénales et mentales existantes. Qu’elle multiplie les infections virales et microbiennes et augmente les effets néfastes de la pollution. C’est donc en aménageant nos habitats et nos modes de vie que nous aurons le plus de chances de nous adapter. Bien au-delà de la seule question de la température, il faudra s’habituer à moins dormir, mais aussi trouver comment se protéger de la pollution et des maladies, et faire face aux pénuries d’eau potable et de nourriture que ces vagues de chaleur ne manqueront pas d’entraîner.
Source de l'article : https://destinationsante.com/notre-corps-peut-il-shabituer-aux-vagues-de-chaleur-a-repetition.html
#coeur #maladies #cardiovasculaires
- le Jeu 11 Aoû 2022 - 9:10
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Notre corps peut-il s’habituer aux vagues de chaleur à répétition ?
- Réponses: 0
- Vues: 215
L’endométriose augmenterait le risque d’AVC selon des chercheurs
Les femmes atteintes d'endométriose ont un risque plus important d'accident vasculaire cérébral. Même si le risque absolu reste faible, il pourrait amener ces patientes à surveiller avec plus d'attention leur santé cardiovasculaire.Cette vaste étude, publiée le 21 juillet 2022 dans le journal américain Stroke suggère que les femmes ayant des antécédents d’endométriose, une maladie gynécologique chronique qui se caractérise par le développement d'une muqueuse utérine en dehors de l’utérus, peuvent être plus à risque d'accident vasculaire cérébral.
Près de 112 056 femmes ont été observées
Pour arriver à cette conclusion, les chercheurs ont analysé les données de 112 056 infirmières, âgées de 25 à 42 ans, durant près de 28 ans (entre 1989 et 2017). Dans ce groupe, 5244 femmes étaient atteintes d’endométriose.Leurs facteurs de risque (consommation d'alcool, activité physique, alimentation, indice de masse corporelle, cycle menstruel, exposition aux contraceptifs oraux et aux hormones postménopausiques, antécédents de tabagisme…) ont été pris en compte. L’objectif : comprendre le lien entre endométriose et AVC (ischémique ou hémorragique).
L’ablation chirurgicale de l’utérus augmenterait les risques
D’après les résultats de l’enquête, les femmes atteintes d'endométriose présentaient un risque d'AVC supérieur (+ 34 %) à celles qui n'étaient pas atteintes (106 812). En outre, la majorité des "risques d'AVC associés à l’endométriose" était liée à l’hystérectomie (ablation chirurgicale de l’utérus) et/ou à l'ovariectomie (39 %) et à l'hormonothérapie post-ménopausique (16 %)."Il existe des circonstances où une hystérectomie et/ou une ovariectomie est le meilleur choix pour une femme, cependant, nous devons également nous assurer que les patientes sont conscientes des risques potentiels associés à ces procédures", tient à préciser Stacey A. Missmer, auteur principal de l'étude et professeur d'obstétrique, de gynécologie et de biologie de la reproduction au Michigan State University College of Human Médecine.
Ces résultats, bien qu’intéressants, doivent donc être pris avec un peu de recul. Ce qui n’empêche pas les femmes concernées par la maladie "d’être attentives aux potentiels premiers signes cardiaques", mais aussi de discuter des options préventives avec leur médecin.
Pour le Dr Odile Bagot, ces constats peuvent en partie s'expliquer :
"Les personnes qui ont un terrain inflammatoire important, comme les femmes atteintes d’endométriose, ont des risques supérieurs d’accident vasculaire. Concernant l’ablation des ovaires, si le risque d’AVC semble augmenter, c’est sûrement en raison de l'effet naturellement protecteur des oestrogènes. Enfin, le risque élevé d’AVC lié à une ablation de l’utérus peut s’expliquer en raison d’une endométriose sévère, et donc d’un terrain inflammatoire supérieur", précise la gynécologue.
Endométriose : comment reconnaître les premiers signes ?
Les symptômes de la maladie, chroniques ou périodiques, sont multiples et variés. Il s’agit des signes suivants :- Douleur ;
- Règles douloureuses (dysménorrhée) ;
- Douleurs pendant les rapports sexuels (dyspareunie) ;
- Douleurs pelviennes fréquentes ;
- Défécation douloureuse ;
- Difficulté pour uriner (dysurie) ;
- Douleurs pelviennes pouvant irradier jusque dans la jambe (cruralgie).
Parfois, l’endométriose est asymptomatique, ce qui retarde fortement le diagnostic.
Source de l'article : L’endométriose augmenterait le risque d’AVC selon des chercheurs (doctissimo.fr)
#coeur #AVC #femmes #endométriose #maladies #cardiovasculaires
- le Ven 29 Juil 2022 - 11:02
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: L’endométriose augmenterait le risque d’AVC selon des chercheurs
- Réponses: 0
- Vues: 120
Rappel de vaccin anti-Covid : quel risque cardiovasculaire ?
En novembre 2021, Santé publique France confirmait l’augmentation du risque de myocardites suite à la vaccination initiale anti-Covid. De nouveaux résultats de ce suivi confirment que ces effets indésirables surviennent aussi après les doses de rappel. Mais moins.
« Les myocardites (inflammation du muscle cardiaque) sont causées, la plupart du temps, par une infection virale comme le Covid-19 », rappelle Santé publique France. Depuis juillet 2021, ces pathologies sont reconnues comme des effets indésirables – bien que rares – des vaccins anti-Covid à ARN m (Comirnaty ou Spikevax).Le rappel aussi
Après un premier suivi réalisé par EPI-PHARE sur les effets liés aux premières doses, ce groupement d’intérêt scientifique ANSM-Cnam a conduit une nouvelle étude de pharmaco-épidémiologie sur ce risque post-dose de rappel. C’est-à-dire après la 3e dose de vaccin. Mené sur 4 890 cas de myocardite chez des personnes âgées de 12 ans ou plus ainsi que 48 900 témoins*, ce travail révèle que « le risque de myocardite est augmenté au cours de la première semaine suivant l’administration de la troisième dose ». Tout comme après la deuxième dose donc, mais de façon moins prononcée.
Dans le détail, « 1 cas de myocardite est attribuable à la vaccination pour l’administration de 398 000 troisièmes doses de Comirnaty et de 340 000 troisièmes doses de Spikevax », précisent les auteurs.
Toutefois, ce risque « associé aux deuxième et troisième doses diminue avec l’allongement du délai entre les doses successives ».
Balance bénéfice-risque favorable
Cela étant, les auteurs rappellent que « les myocardites associées aux vaccins à ARNm restent des événements peu fréquents au regard du nombre de personnes exposées ». Sans compter que « dans la majorité des cas, l’état de santé des patients s’améliore de lui-même ou à l’aide d’un traitement ».
Et surtout ils insistent sur « l’efficacité de cette première dose de rappel » pour prévenir les hospitalisations. Selon les dernières données ce rappel protège « à plus de 80% contre les hospitalisations pour Covid-19 pour les personnes de plus de 18 ans qui étaient préalablement vaccinées par deux doses de vaccin ». La balance bénéfice-risque reste donc largement en faveur des doses de rappel.
*admises dans les hôpitaux français entre le 27 décembre 2020 et le 31 janvier 2022
Source de l'article : https://destinationsante.com/rappel-de-vaccin-anti-covid-quel-risque-cardiovasculaire.html
#coeur #maladies #cardiovasculaires
- le Mar 26 Juil 2022 - 15:57
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Rappel de vaccin anti-Covid : quel risque cardiovasculaire ?
- Réponses: 0
- Vues: 785
Canicule : pourquoi les fortes chaleurs sont plus dangereuses pour les femmes
L'inégalité entre les sexes se manifeste aussi durant les périodes de canicule. Non, vous ne rêvez pas : les femmes seraient davantage touchées par les épisodes de fortes chaleurs que les hommes, selon plusieurs études scientifiques. Explications.Royaume-Uni, France, Espagne... Une vague de chaleur suffoque de nombreux pays d'Europe. Si la question du réchauffement climatique se pose depuis des années, les questions relatives aux inégalités des sexes pendant les périodes caniculaires suscitent également quelques interrogations. On le sait, les personnes âgées ou présentant des comorbidités sont plus sensibles aux variations de températures, cependant, des études néerlandaises, relayées par le média britannique The Guardian, ont pointé du doigt un autre facteur qui soulève désormais la question du genre.
Canicule : un risque de mortalité plus grand pour les femmes que pour les hommes
15%. Voici le taux de mortalité des femmes pendant les périodes caniculaires, une nouvelle pour le moins inquiétante. Pour arriver à ce constat, les scientifiques ont dans une étude publiée en 2018 dans la revue Springer Link, étudié les données sur la mortalité des personnes après des vagues de chaleur dans 68 articles publiés entre 2000 et 2016. Résultats ? Les chercheurs ont observé que les femmes étaient davantage en danger que les hommes et présentaient un taux de mortalité supérieur à 15%.Mais ce n'est pas tout : une autre étude publiée en 2021 dans la revue National Library Medicine corrobore également ce résultat et apporte un peu plus de précisions. Il existerait plusieurs facteurs pouvant expliquer ce phénomène.
D'après les scientifiques néerlandais, les femmes âgées transpireraient beaucoup moins que les hommes : "Les personnes âgées transpirent deux fois moins que les jeunes et les femmes deux fois moins que les hommes", a-t-il déclaré. En d'autres termes, selon l'étude, "la capacité des femmes âgées à perdre la chaleur de leur corps est la plus faible", a expliqué Hein Daanen, professeur de physiologie de l'exercice à l'université VU d'Amsterdam (Pays-Bas) et auteur principal de l'étude, dans les colonnes du Guardian.
Canicule et mortalité des femmes : la piste cardiovasculaire étudiée
Dans le cadre de leurs travaux, les scientifiques ont également constaté que le stress pouvait jouer un facteur déterminant et par conséquent le système cardiovasculaire des femmes pourrait être impliqué : "La tension cardiovasculaire serait plus élevée chez les femmes, ce qui pourrait expliquer leur risque de mortalité plus élevé en cas de chaleur", expliquent les chercheurs.Autre hypothèse émise : les femmes, en particulier les femmes âgées, seraient plus à risque car elles sont plus susceptibles de vivre seules et qu'elles peuvent être moins actives dans l'ensemble que les hommes. Or, les scientifiques soulignent dans l'étude "qu'en poursuivant toutes activités pendant les vagues de chaleur, les femmes sont plus exposées que les hommes au risque de surchauffe et d'effort cardiovasculaire", peut-on lire.
Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/canicule-pourquoi-les-fortes-chaleurs-sont-plus-dangereuses-pour-les-femmes-2138446
#coeur #femmes #maladies #cardiovasculaires
- le Mer 20 Juil 2022 - 12:45
- Rechercher dans: Les femmes et les maladies cardiovasculaires
- Sujet: Canicule : pourquoi les fortes chaleurs sont plus dangereuses pour les femmes
- Réponses: 0
- Vues: 142
Cognition : 3 affections cardiaques c’est un risque triple de démence
Souffrir de plusieurs maladies cardiaques simultanément évoque un risque très élevé de démence, plus tard dans la vie, et indépendamment de la génétique, souligne cette étude à grande échelle, menée à l’Université d'Exeter. Ainsi, de multiples affections cardiaques pèsent plus lourd que les prédispositions génétiques dans le risque de démence, selon ces nouvelles données, publiées dans le Lancet Healthy Longevity, qui alertent à nouveau, sur l'importance de la santé cérébrovasculaire.Les chercheurs d’Exeter avec leurs collègues de l'Université d'Oxford soulignent ainsi le lien entre la prévalence de plusieurs affections cardiaques et la démence, avec cet examen des données de diagnostic de diabète, d'accident vasculaire cérébral (AVC) ou de crise cardiaque, ou de combinaison des 3 et d’incidence de la démence chez plus de 200.000 participants âgés de 60 ans ou plus de l’UK Biobank.
Une combinaison de maladies cardiométaboliques prédit le risque de démence
L’étude : les participants ont été répartis en fonction de leur niveau de risque génétique et des données d'imagerie cérébrale étaient disponibles pour 12.000 participants suspectés de maladie cardiométabolique.
L’analyse montre que :
- les participants souffrant des 3 conditions sont 3 fois plus susceptibles de développer une démence que les participants à risque génétique élevé ;
- près de 20.000 des 200.000 participants de l’étude ont été diagnostiqués avec l'une au moins des 3 conditions ;
- 2.000 avec 2 des 3 conditions ;
- 122 avec les 3.
Ainsi, les personnes qui ont reçu ou reçoivent un diagnostic de diabète, d'accident vasculaire cérébral ou de crise cardiaque doivent faire en sorte de prévenir d'autres problèmes cardiovasculaires et de réduire leur risque de démence. La protection du cœur tout au long de la vie a probablement également des avantages significatifs pour le cerveau.
« Prendre soin de son cœur, en pratiquant l'exercice régulièrement, en optant pour un régime alimentaire sain, en surveillant sa tension, sa glycémie et son taux de cholestérol est également bon pour votre tête », commente le Dr Sara Imarisio, responsable de la recherche à l’Alzheimer’s Research UK :
« Le risque de démence est lié à une combinaison complexe de l’âge, des gènes et du mode de vie ».
Source de l'article : https://www.santelog.com/actualites/cognition-3-affections-cardiaques-cest-un-risque-triple-de-demence
#coeur #maladies #cardiovasculaires
- le Mer 20 Juil 2022 - 10:45
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Cognition : 3 affections cardiaques c’est un risque triple de démence
- Réponses: 0
- Vues: 112
Page 3 sur 6 •  1, 2, 3, 4, 5, 6
1, 2, 3, 4, 5, 6 
|
|
|
