La date/heure actuelle est Lun 13 Mai 2024 - 4:43
295 résultats trouvés pour maladies
Quelles séquelles après un AVC ? L’intelligence artificielle peut le prédire
Après un accident vasculaire cérébral (AVC), beaucoup de questions peuvent survenir en lien avec l’état de santé physique et cognitif du patient. Pour prédire cette évolution un an après l’incident, il est possible d’utiliser le potentiel d’un algorithme basé sur l’intelligence artificielle.
Quelles séquelles à moyen et long terme après un accident vasculaire cérébral (AVC) ? Vais-je récupérer toutes mes facultés (marche, langage, concentration, mémoire…) ? Ces questions se posent chez les patients dans les mois voire années suivant la survenue de cet événement.Un score neuropsychologique
Des chercheurs américains en ont bien pris la mesure en mettant au point un algorithme et une application web. Deux dispositifs basés sur l’intelligence artificielle, permettant de « prédire les retombées neuropsychologiques attendues sur les patients un an après leur accident », détaillent les spécialistes du Centre national de la recherche scientifique (CNRS) qui relaient cette actualité sur leur site.
Ces deux programmes portent le nom de disconnectome symptoms discoverer. Ils se basent sur l’analyse des clichés d’imagerie cérébrale et neuropsychologique effectués auprès de 2 000 patients victimes d’un AVC. Le but étant d’établir un score d’évolution propre à chaque patient, reflétant à la fois le déficit neurologique et les lésions des circuits cérébraux. Grâce à ce score, les protocoles peuvent être adaptés de façon personnalisée, au plus près de l’état de santé du malade.
A long terme, toutes les données enregistrées via l’algorithme et l’application vont améliorer les connaissances sur la récupération post-AVC et nourrir la recherche. L’occasion également pour les patients de jouer un rôle dans les sciences dites participatives.
Vers une meilleure récupération ?
L’enjeu est de taille : mieux prédire le devenir après un AVC revient à mieux anticiper la récupération motrice et cognitive du patient. En réponse, la prise en charge optimisera le plus possible la réinsertion professionnelle, la préservation de sa vie sociale et l’autonomie physique. Aujourd’hui, après un AVC, seuls 30% des patients retournent au travail sans forcément retrouver leur poste du fait d’une inaptitude avérée.
Enfin, « ces connaissances réduiraient le fardeau et le stress associés à une attaque cérébrale tout en permettant aux patients de prendre les dispositions appropriées avec leurs familles, leurs prestataires d’assurance maladie et leurs employeurs », conclut le CNRS.
A noter : les accidents vasculaires cérébraux touchent un Français sur six. Ils restent la deuxième cause de décès à l’échelle mondiale et l’origine la plus fréquente d’handicap neurologique chez l’adulte.
Source de l'article : https://destinationsante.com/quelles-sequelles-apres-un-avc-lintelligence-artificielle-peut-le-predire.html
#coeur #AVC #maladies #cardiovasculaires
- le Lun 17 Avr 2023 - 16:34
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Quelles séquelles après un AVC ? L’intelligence artificielle peut le prédire
- Réponses: 0
- Vues: 121
Cancer et maladies cardiovasculaires : des vaccins pourraient être prêts d’ici 2030
La pandémie de Covid-19 aura au moins eu pour effet bénéfique de booster la recherche médicale, via la technologie de vaccins à ARN messager.Des vaccins contre le cancer et contre les maladies vasculaires d’ici 2023. Ce qui semblait complètement inespéré il y a quelques années seulement serait en passe de devenir réalité, grâce au développement de la technologie de l’ARN messager.
D’après des experts de deux sociétés pharmacologiques de renom interviewés par nos confrères du Guardian (Source 1), plusieurs graves maladies, dont le cancer et les maladies cardiovasculaires, devraient bientôt bénéficier de vaccins à ARNm. Estimant que 15 ans de progrès ont été « déroulés » en 12 à 18 mois du fait de la pandémie de Covid, le Dr Paul Burton, médecin-chef de Moderna, société de biotechnologie désormais connue pour son vaccin à ARNm contre le Sars-CoV-2, a déclaré que Moderna devrait être en mesure de décliner sa technologie pour « toutes sortes de domaines pathologiques » d’ici 5 ans à peine. « Je pense que nous serons en mesure d’offrir des vaccins personnalisés contre le cancer contre plusieurs types de tumeurs différents à des personnes du monde entier », a détaillé le Dr Burton, plein d’enthousiasme. Le médecin a également assuré que l’ARNm pourrait bientôt aboutir à des thérapies pour soigner des maladies rares et jusqu’alors impossibles à soigner.
Rappelons que, dans le cadre du Sars-CoV-2, la technologie de l’ARN messager consiste à injecter, non pas un virus « diminué » ou inactivé, mais un fragment d’ARNm du virus, afin qu’il conduise à la production de la protéine Spike, présente sur l’enveloppe du virus. Le système immunitaire reconnaît alors cette protéine comme un agresseur et produit des anticorps en conséquence. Dans le cadre du cancer, le but est de cibler certaines protéines afin de faire réagir le système immunitaire pour qu’il s’attaque spécifiquement aux cellules cancéreuses et non aux cellules saines.
L’entreprise pharmaceutique Novavax, qui a proposé une alternative aux vaccins à ARNm avec un vaccin utilisant la protéine Spike du SARS-CoV-2 associée à un adjuvant, est elle aussi très confiante et enthousiaste pour l’avenir. Au Guardian, le Dr Filip Dubovsky, président de la recherche et du développement chez Novavax, a lui aussi fait part d’une « accélération massive, non seulement des technologies vaccinales traditionnelles, mais aussi des nouvelles technologies qui n’avaient pas encore été soumises à l’homologation. Certes, l’ARNm entre dans cette catégorie, tout comme [le vaccin de Novavax] ».
La crainte d’une diminution tant de l’intérêt que des financements
Les différents experts interviewés par le quotidien britannique alertent toutefois sur le risque que cette accélération technologique et médicale ne soit perdue du fait d’un manque d’investissements et/ou d’une baisse de l’intérêt pour ces progrès, notamment à cause du conflit qui se joue actuellement en Ukraine.« Les pandémies sont autant une menace, sinon plus, qu’une menace militaire parce que nous savons avec certitude qu’elles vont se produire […]. Mais nous n’investissons pas le même montant qu’il en coûterait pour construire un sous-marin nucléaire », a ainsi regretté le Pr Andrew Pollard, directeur de l’Oxford Vaccine Group et président du Joint Committee on Vaccination and Immunization (JCVI) du Royaume-Uni, qui espère que cet élan post-Covid ne s’essouflera pas de sitôt malgré la conjoncture.
Source de l'article : maladies-cardiovasculaires-des-vaccins-pourraient-etre-prets-dici-2030-1021037?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20230412&M_BT=17059782434867" target="_blank" rel="nofollow">https://www.santemagazine.fr/actualites/actualites-sante/cancer-et-maladies-cardiovasculaires-des-vaccins-pourraient-etre-prets-dici-2030-1021037?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20230412&M_BT=17059782434867
#coeur #maladies #cardiovasculaires #vaccin
- le Jeu 13 Avr 2023 - 10:03
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Cancer et maladies cardiovasculaires : des vaccins pourraient être prêts d’ici 2030
- Réponses: 0
- Vues: 211
Dissection aortique
La dissection aortique est une maladie qui est souvent liée à une hypertension sévère non traitée adéquatement ou qui provient d'une maladie de naissance. C’est une situation relativement rare, mais elle nécessite un diagnostic et un traitement immédiat.L’aorte est le plus grand vaisseau du corps humain. Elle part du cœur et elle donne naissance à plusieurs vaisseaux amenant l’oxygène à chaque partie du corps. Comme tous les vaisseaux, la paroi de l’aorte est composée de trois couches: interne, moyenne et extérieure.
Lorsqu’une rupture de la couche interne se produit (souvent par une plaque d'athérosclérose), le sang s’engouffre entre les couches internes et moyennes. Cela provoque une déchirure (ce que l’on appelle la dissection). Cette rupture peut provoquer à son tour la déchirure ou la fermeture d’autres vaisseaux, voire même une rupture complète de l’aorte suite à la pression du sang.
Il existe deux types de dissections selon la zone de l’aorte où la déchirure s’est produite. La différence entre les deux en conditionne le traitement.
- Type A
La déchirure se produit dès le départ dans l’aorte et s’étend le long de son trajet. Elle peut également déchirer la valve aortique et provoquer une insuffisance aortique. - Type B
La déchirure touche l’aorte à partir des vaisseaux des bras et de la tête et s’étend vers l’abdomen.
Causes
- Une hypertension artérielle non contrôlée ou non traitée
- Certaines maladies génétiques ou de naissance, telles que le syndrome de Marfan, le syndrome de Ehlers-Danlos ou la coarctation de l’aorte (rétrécissement de l’aorte de naissance)
- Une athérosclérose de l’aorte
- Une infection ou inflammation de l’aorte
- Une dilatation de l’aorte (élargissement excessif): celle-ci peut être due à une hypertension, à un défaut dans la structure de l’aorte ou à l’âge.
Symptômes
- Des douleurs très importantes au milieu du thorax avec une irradiation vers le dos, parfois vers l’abdomen
- Une dyspnée (difficulté respiratoire), de la transpiration, des vomissements
- Si la déchirure touche les vaisseaux de la tête, la circulation du sang vers cette dernière peut être ralentie, voir stoppée, provoquant une perte de connaissance, une paralysie d’un côté et autres symptômes d’un accident vasculaire cérébrale (AVC).
Diagnostic
- Un scanner de l’aorte (par CT-tomographie calculée par ordinateur, à rayons X)
Il permet au cardiologue de découvrir immédiatement la déchirure, son extension et l’atteinte des autres organes - Une échocardiographie
Cet examen qui se fait rapidement au lit du patient, permet d’obtenir des images du cœur en utilisant la technique des ultrasons pour visualiser la déchirure. - Une radiographie du thorax.
Traitement
Il existe différents traitements en fonction du type de dissection aortique, effectués par les chirurgiens cardiaques. Dans les deux cas, des médicaments sont néanmoins immédiatement prescrits au patient afin de faire baisser sa pression artérielle et d’empêcher une augmentation de la déchirure.
Type A: par intervention chirurgicale
- La partie endommagée de l’aorte est remplacée par un tube de matière spéciale (Dacron) et/ou en utilisant une colle spéciale afin de recoller la partie déchirée de l’aorte. Si la valve aortique est également endommagée, le chirurgien cardiaque la remplace au moyen d'une prothèse.
- Type B: par insertion de stents
Le traitement est dit endovasculaire. Moins invasif, il utilise une prothèse, constituée d’un tube en tissu synthétique et d’une structure de soutien métallique (stent). Celle-ci est introduite dans une artère de la cuisse grâce à un cathéter, un tube en plastique souple. Aidé par des techniques d'imageries médicales avancées, le chirurgien guide le cathéter portant la prothèse à l'intérieur de l'aorte, jusqu'à la déchirure. Une fois la prothèse en position, le chirurgien la déploie et retire le cathéter.
Source de l'article : https://www.chuv.ch/fr/cardiologie/car-home/patients-et-famille/maladies-traitees/affections-des-valves-et-vaisseaux/dissection-aortique
#coeur #maladies #cardiovasculaires
- le Mer 12 Avr 2023 - 10:55
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Dissection aortique
- Réponses: 0
- Vues: 92
Un cœur rond augmente le risque de maladie cardiaque
C'est une nouvelle étude américaine qui le dit : plus votre cœur a une forme ronde, plus votre risque de développer une maladie cardiaque est élevé.
Vous êtes-vous déjà demandé de quelle forme est votre cœur ? Globalement, le myocarde (c'est le nom scientifique du muscle cardiaque) se termine en pointe. Mais selon une nouvelle étude réalisée par des chercheurs de l'école de médecine de Stanford (aux États-Unis), plus le cœur a une forme ronde (ou sphérique), plus le risque de développer une maladie cardiaque est important.Les chercheurs américains ont étudié la forme de 38 897 cœurs humains grâce à l'intelligence artificielle ; ils ont ensuite comparé ces données avec les relevés médicaux des patients concernés. Verdict ? Selon les scientifiques, plus le cœur est "rond", plus le risque de cardiomyopathie (une pathologie qui réduit la capacité du cœur à pomper le sang) est important.
Une cardiomyopathie peut ensuite conduire à une insuffisance cardiaque (le cœur perd en force et devient peu à peu incapable de remplir son rôle de pompe) ou à une fibrillation auriculaire (un trouble du rythme cardiaque où le cœur bat trop vite et de façon irrégulière).
Un examen IRM pour observer la forme du cœur
La clé de voûte du problème, c'est le ventricule gauche du cœur : chez une personne en bonne santé, il est globalement en forme de cône. C'est lorsqu'il s'arrondit que le risque cardiaque augmente, d'environ 47 % d'après les chercheurs."Les cardiologues savent qu'après une maladie cardiaque, le cœur du patient apparaît plus sphérique, ce n'est pas une nouveauté, expliquent les scientifiques. Ce qui est nouveau, c'est que la sphéricité du myocarde pourrait en elle-même constituer un facteur de risque cardiaque." Ce facteur de risque pourrait notamment être détecté grâce à un examen IRM.
Grâce à ces travaux, il sera sans doute bientôt possible "d'identifier les individus présentant des anomalies cellulaires sous-jacentes qui les exposent à un risque accru de développer une cardiomyopathie manifeste ou des maladies apparentées" concluent les chercheurs.
Source de l'article : https://www.topsante.com/medecine/troubles-cardiovasculaires/insuffisance-cardiaque/un-coeur-rond-augmente-le-risque-de-maladie-cardiaque-655472
#coeur #maladies #cardiovasculaires #insuffisance #cardiaque
- le Ven 7 Avr 2023 - 12:30
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Un cœur rond augmente le risque de maladie cardiaque
- Réponses: 0
- Vues: 1180
Le sport à un âge très avancé, plus de bénéfices que de risques
Retour sur la performance de Charly Bancarel, 93 ans, doyen des 52 000 participants au dernier marathon de Paris et finisher de la course en 7h et 22 minutes. Cette performance est-elle si exceptionnelle ? Se mettre au sport à un âge avancé, ou pratiquer une activité intensément, est-ce bien raisonnable ? Réponses du Dr David Hupin, médecin du sport au CHU de Saint-Etienne.
Recevez-vous fréquemment des patients très âgés au sein de votre service ?David Hupin: Nous sommes un centre de référence agrée par le ministère pour suivre les sportifs de haut niveau. Pour nous, il n’est donc pas rare de recevoir des sportifs qui battent des records à un âge extrême. Les médecins généralistes qui les suivent nous les adressent afin que l’on détermine si oui ou non, il est physiologiquement risqué pour cette personne de plus de 95 ans de courir un marathon, par exemple. Je me souviens aussi d’un athlète très âgé qui a participé aux championnats du monde à Lyon il y a quelques années, qui courait le 1500 mètres. Nous recevons également beaucoup de cyclistes : nous avons donc mis en place une consultation dédiée, en prévention cardio-respiratoire.
Quelles sont les principales conséquences du vieillissement sur les capacités physiques ?
DH: Sur le plan cardio-respiratoire, on sait que le cœur d’un sujet âgé est ralenti, qu’il n’est plus capable de monter à des fréquences cardiaques importantes et peut donc vite s’essouffler. Les poumons sont également moins efficaces, avec une ventilation plus compliquée : l’inspiration et l’expiration sont moins complètes, il y a plus d’inflammations, les bronches sont un peu moins efficaces. La quantité et la qualité des fibres musculaires diminue : c’est ce que l’on appelle la sarcopénie. Cœur, poumons et muscles, voilà les trois paramètres physiologiques qui rendent l’effort plus compliqué avec l’âge. C’est physiologique, c’est comme ça.
Alors comment expliquer que certains dépassent ces difficultés ?
DH:La dimension « recherche » constitue une part importante de nos activités, et notamment le lien vieillissement/activité physique, donc ces sujets nous intéressent particulièrement. On sait que le fait de rester actif permet de diminuer ce déclin physiologique : on garde un niveau assez haut en termes d’activités cardiaque, respiratoire et musculaire par rapport à une population du même âge plus sédentaire. Avant de donner le « feu vert » à un patient âgé et sportif, il réalise chez nous une épreuve cardio-respiratoire sur vélo, tapis ou rameur, ses performances sont comparées à ce qu’on attend chez quelqu’un de son âge, à corpulence et niveau d’activité physique équivalents. Le protocole est individualisé de la façon la plus précise possible afin que les patients ne se fatiguent pas avant d’avoir atteint leurs capacités maximales lors de ces tests, qui durent environ 10 minutes.
Charly Bancarel a commencé à courir à la cinquantaine. Est-il courant et recommandé de se mettre au sport si tard ?
DH: Ce n’est pas si rare parce que Robert Marchand (le « plus vieux cycliste français », décédé à 109 ans en 2021, ndlr), s’il a toujours été sportif, a intensifié sa pratique du vélo au-delà de 50 ans. Il y a également le cas de Fauja Singh, ce coureur britannique d’origine indienne qui a battu tous les records de marathon au-delà de 90 ans. Il n’était pas particulièrement sportif et a commencé à courir après le décès de sa femme, quand il avait 88 ans… Cela confirme bien qu’il n’y a pas d’âge pour commencer à être actif, sportif. On entend beaucoup dire qu’à partir de 70 ans, c’est trop tard, qu’on prend des risques… Mais la balance bénéfiques-risques est largement en faveur des bénéfices. Si vous n’avez aucun problème de santé, que vous n’êtes pas fumeur, que vous n’avez aucun facteur de risque cardio-vasculaire comme l’hypertension ou le diabète, ni de traitement, vous ne prenez pas beaucoup de risques en reprenant progressivement une activité sportive, même si vous êtes resté longtemps sédentaire.
Source de l'article : https://destinationsante.com/le-sport-a-un-age-tres-avance-plus-de-benefices-que-de-risques.html
#coeur #maladies #cardiovasculaires #sport
- le Ven 7 Avr 2023 - 8:59
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Le sport à un âge très avancé, plus de bénéfices que de risques
- Réponses: 0
- Vues: 123
Être en forme réduit les méfaits de l’hypertension artérielle
Pratiquer une activité physique pourrait permettre de réduire le risque de décès par maladie cardiovasculaire chez les hommes souffrant d'hypertension artérielle…
Généralement silencieuse, l’hypertension artérielle est la maladie chronique la plus fréquente en France. Comme son nom l’indique, elle est caractérisée par une pression artérielle trop élevée, ouvrant la porte à de nombreuses complications cardiovasculaires, cérébro-vasculaires ou neurodégénératives (infarctus du myocarde, AVC, maladie d’Alzheimer…).Dans la prise en charge de l’hypertension, l’hygiène de vie tient une place de tout premier plan. Une alimentation équilibrée et le fait de ne pas fumer bien entendu. Mais pas seulement. Le sport aussi est important.
Preuve en est avec une étude finlandaise qui a duré plus de 30 ans. Tout a commencé entre 1984 et 1989. Des scientifiques ont recruté plus de 2 000 hommes âgés de 42 à 61ans. Dès lors, des mesures régulières de la pression artérielle et de la forme cardiorespiratoire, c’est-à-dire la consommation maximale d’oxygène lors d’un effort, ont été effectuées. Ce qui a permis aux scientifiques de répartir les participants en 4 groupes :
- Ceux présentant une tension artérielle normale et forme physique élevée ;
- Ceux ayant une tension artérielle normale et une faible forme physique ;
- Ceux souffrant d’une hypertension artérielle mais avec une bonne condition physique ;
- Et ceux souffrant d’une hypertension avec une faible forme physique.
Au cours du suivi – qui a duré jusqu’en 2018 – 644 décès dus à une maladie cardiovasculaire ont été recensés. Sans trop de surprise, les hommes souffrant d’hypertension artérielle et ne faisant pas de sport avaient un risque de décès cardiovasculaire plus que doublé par rapport à ceux premier groupe.
Quant aux participants souffrant d’hypertension mais avec des niveaux plus élevés de forme physique, ils présentaient bien un risque cardiovasculaire. Mais significativement plus faible que celui de leurs homologues sédentaires. Selon les auteurs, « une bonne condition physique n’élimine pas le risque accru de mortalité cardiovasculaire chez les hommes souffrant d’hypertension artérielle… mais elle l’atténue. La maîtrise de la pression artérielle devrait rester un objectif chez les personnes ayant des niveaux élevés. Et cela grâce à une activité physique régulière. »
Pour être en forme, l’Organisation mondiale de la Santé (OMS) recommande de pratiquer dans la semaine « au moins 150 minutes d’activité d’endurance d’intensité modérée ou 75 minutes d’activité d’intensité soutenue ». Dix à vingt minutes par jour, ce n’est tout même pas la mer à boire ! Et de simples gestes peuvent faire la différence : en allant au travail, descendez une station avant votre arrêt, garez votre voiture moins proche de votre lieu de travail ou de votre domicile, utilisez les escaliers plutôt que l’ascenseur, au bureau, levez-vous et marchez régulièrement…
Source de l'article : https://destinationsante.com/etre-en-forme-reduit-les-mefaits-de-lhypertension-arterielle.html
#coeur #maladies #cardiovasculaires #hypertension
- le Ven 7 Avr 2023 - 8:51
- Rechercher dans: Hypertension artérielle
- Sujet: Être en forme réduit les méfaits de l’hypertension artérielle
- Réponses: 0
- Vues: 937
Hypertension : cette mauvaise habitude augmenterait les risques
Une habitude bien spécifique liée au sommeil pourrait augmenter jusqu'à 92% le risque de développer de l’hypertension artérielle. On vous explique.Le sommeil est un pilier pour rester en bonne santé. Il est primordial pour la récupération aussi bien physique que psychique. En moyenne, les Français dorment 6 h 58 en semaine et 7 h 40 le week-end, selon une enquête OpinionWay pour l'Institut national du sommeil et de la vigilance et de la MGEN publiée le 17 mars dernier.
Cependant, il serait important de conserver une certaine régularité dans le cycle de sommeil. Une étude menée par des chercheurs de l’Université Flinders (Australie) révèle que décaler son coucher de 30 minutes serait associé à un risque accru d’hypertension. Leurs résultats sont publiés dans la revue Hypertension.
Hypertension : décaler son coucher de 90 minutes augmenterait les risques de 92%
Pour obtenir ces résultats, les chercheurs ont recueilli pendant 9 mois les habitudes de sommeil de 12.287 adultes avec et sans hypertension artérielle. Ces derniers, répartis dans 20 pays différents, étaient principalement des hommes d'âge moyen en surpoids. En moyenne, pour chaque participant, 181 nuits ont été analysées. Le sommeil était étudié via un capteur placé sous le matelas de chaque participant. La pression artérielle a été relevée en moyenne 29 fois via une évaluation à distance.Selon les relevés des auteurs, les personnes ayant des heures de coucher variant de 90 minutes (soit 1h30 minutes) avaient un risque d'hypertension artérielle accru de 92 % par rapport à ceux conservant un horaire régulier. De plus, pour les personnes allant se coucher 30 minutes avant ou après leur heure de coucher habituel observaient un risque 32% plus élevé de développer de l'hypertension artérielle par rapport aux personnes allant au lit à la même heure. Même si une personne atteint le nombre d’heures suffisant pour un sommeil de qualité, entre 7h et 9h, la régularité de l’heure du coucher aura tout de même un impact sur les risques d’hypertension.
Sommeil : pour une bonne santé cardiovasculaire, soyez attentif à l’heure du coucher
“Ces résultats illustrent le fait que l'irrégularité de la durée et du moment de l'endormissement et du réveil est un marqueur de risque clair pour une mauvaise santé cardiovasculaire, au même titre que le nombre total d'heures de sommeil” souligne le Dr Bastien Lechat, co-auteur de l’étude. Si les auteurs sont conscients que les horaires de travail et les différents engagements peuvent rendre difficile une régularité dans l’heure du coucher, ils précisent dans un second communiqué qu’il faut "essayer d'être aussi attentifs que possible au sommeil" et de "faire de votre mieux pour être cohérent."Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/hypertension-cette-mauvaise-habitude-augmenterait-les-risques-2153002
#coeur #hypertension #maladies #cardiovasculaires
- le Mer 5 Avr 2023 - 9:56
- Rechercher dans: Hypertension artérielle
- Sujet: Hypertension : cette mauvaise habitude augmenterait les risques
- Réponses: 0
- Vues: 1088
Vaccin bivalent Covid-19 : pas de sur-risque cardiovasculaire
Malgré l’alerte lancée outre-Atlantique, aucun risque d’événement cardiovasculaire n’a été associé aux vaccins bivalents à ARNm de Pfizer & BioNTech chez les plus de 50 ans. C’est le constat d’une étude française EPI-PHARE, publiée dans la revue New England Journal of Medicine.
Non, les vaccins bivalents à ARNm contre le Covid-19 n’augmentent pas le risque d’événement cardiovasculaire grave comparativement aux vaccins à ARNm monovalents. Lesquels ne sont pas associés à un risque d’événements cardiovasculaires graves (hors myocardites). C’est une étude de pharmaco-épidémiologie menée par le groupement d’intérêt scientifique ANSM-Cnam en épidémiologie des produits de santé EPI-PHARE qui rassure à ce sujet.Alerte américaine non vérifiée
Ce récent travail a été entrepris suite à l’annonce en janvier 2023, par la Food and Drug Administration et le Vaccine Safety Datalink des Centers for Disease Control and Prevention nord-américains, d’un risque augmenté d’AVC ischémique dans les 21 jours suivant l’administration du vaccin Comirnaty* bivalent chez les personnes âgées de 65 ans et plus.
Portant sur les vaccinations administrées en France entre le 6 octobre et le 9 novembre 2022, l’étude a inclus un total de 470 962 personnes, dont 20,6% avaient reçu le vaccin monovalent et 79,4% l’un des vaccins bivalents. « Aucune augmentation du risque d’accident vasculaire cérébral ischémique, d’accident vasculaire cérébral hémorragique, d’infarctus du myocarde, d’embolie pulmonaire, ni des quatre événements combinés n’a pu être mise en évidence dans les 21 jours suivant l’administration d’un vaccin bivalent Comirnaty en comparaison avec l’administration du vaccin monovalent », notent donc les auteurs.
Par conséquent, « la poursuite de l’utilisation des vaccins bivalents à ARNm contre le Covid-19 est confortée par ces résultats rassurants », concluent-ils.
A noter : Depuis fin 2022 en France, trois vaccins à ARNm développés par les laboratoires Pfizer/BioNtech peuvent être utilisés en rappel chez les 12 ans et plus : un vaccin monovalent ciblant uniquement le SARS-CoV-2 original, un vaccin bivalent ciblant le SARS-CoV-2 original et le sous-lignage Omicron BA.1 et un vaccin bivalent ciblant le SARS-CoV-2 original et les sous-variants BA.4 et BA.5.
Source de l'article : https://destinationsante.com/vaccin-bivalent-covid-19-pas-de-sur-risque-cardiovasculaire.html
#coeur #maladies #cardiovasculaires #covid
- le Lun 3 Avr 2023 - 9:35
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Vaccin bivalent Covid-19 : pas de sur-risque cardiovasculaire
- Réponses: 0
- Vues: 781
Opéré du cœur, il court le marathon de Paris pour financer des opérations cardiaques
À 23 ans, Alexis Desarmenien participe au marathon de Paris dimanche 2 avril afin de récolter des fonds pour Mécénat chirurgie cardiaque. Lui-même opéré étant bébé, il court 42 kilomètres pour financer les opérations cardiaques de deux enfants défavorisés.C'est un jeune Creusois qui a un cœur en or : dimanche 2 avril, Alexis Desarmenien participera au marathon de Paris. À 23 ans, cet habitant d'Auzances va courir 42 kilomètres pour la bonne cause. Il s'apprête à transpirer pendant environ quatre heures avec une motivation de taille : non seulement finir la course, mais aussi récolter des fonds pour Mécénat chirurgie cardiaque.
Cette association finance des opérations du cœur pour des enfants défavorisés qui habitent à l'étranger et viennent se faire soigner en France. Cette cause touche beaucoup ce jeune Creusois de 23 ans, lui-même né avec une malformation cardiaque. Il a été opéré seulement trois mois après sa naissance : "J'avais un trou dans le cœur, le sang se mélangeait un peu n'importe où, ça pouvait poser des problèmes de croissance. Les médecins ont dit que sans opération, je n'étais pas sûr d'atteindre les vingt ans."
"J'ai eu la chance de naître en France"
Désormais guéri, son cardiologue le rassure : aucun problème pour courir 42 kilomètres. Alexis décide donc de s'inscrire pour la première fois au marathon de Paris en faisant d'une pierre deux coups : il doit récolter dix euros pour chaque kilomètre parcouru, au profit de l'association. "J'ai eu la chance de naître en France et d'avoir accès aux soins facilement, donc je veux donner cette chance à des enfants qui ne l'ont pas."À sa grande surprise, son appel aux dons est largement entendu : sa cagnotte en ligne atteint très vite les 420 euros et les dépasse désormais de plusieurs centaines d'euros. Comme lui, soixante-dix autres participants au Marathon de Paris courent pour l'association Mécénat chirurgie cardiaque. Ensemble, ils vont récolter des fonds pour financer deux opérations du cœur, sachant qu'une opération coûte 12.000 euros en moyenne. Là encore, l'objectif est dors et déjà dépassé.
À quelques jours du départ, Alexis repose un peu ses jambes. Il attend avec impatience de franchir la ligne d'arrivée, mais il confie être encore plus ému par la rencontre prévue la veille de la course. Le samedi, il doit en effet rencontrer l'un des enfants qui sera opéré grâce aux fonds récoltés.
Le jour de la course, Alexis ne sera pas seul : il fait le voyage à Paris avec une dizaine d'autres coureurs creusois du club d'athlétisme de Guéret, qui participent, eux aussi, au marathon.
Source de l'article : https://www.francebleu.fr/infos/societe/opere-du-coeur-il-court-le-marathon-de-paris-pour-financer-des-operations-cardiaques-4513397
#coeur #maladies #cardiovascvulaires #innovations
- le Mer 29 Mar 2023 - 11:20
- Rechercher dans: Innovations en chirurgie cardiaque, traitements, etc ...
- Sujet: Opéré du cœur, il court le marathon de Paris pour financer des opérations cardiaques
- Réponses: 0
- Vues: 549
Maladies cardiovasculaires : faut-il dépister tous les adultes de plus de 40 ans ?
D’après les conclusions d’une étude danoise, près de la moitié des adultes présentent des signes de maladie coronarienne sans présenter le moindre symptôme. Cela entraîne pourtant un risque huit fois plus élevé de déclencher un infarctus du myocarde. Un dépistage généralisé est-il envisageable ?Une étude menée par des scientifiques danois montre que près de la moitié des adultes de plus de quarante ans peuvent avoir des signes précoces de maladie cardiaque, même en l’absence de symptômes.
Un dépistage par angioscanner chez des personnes sans symptômes
Dansle cadre de cette étude, les scientifiques ont rassemblé 9 533 personnes asymptomatiques âgées de 40 ans ou plus, qui ne présentaient pas de maladie cardiovasculaire connue.
Les participants ont été évalués par un examen appelé angioscanner des coronaires, ou coroscanner, afin de détecter leur athérosclérose coronarienne obstructive, qui sont des plaques d’athérome réduisant progressivement le calibre de leurs artères coronaires.
46% diagnostiqués avec une maladie cardiovasculaire
Résultats : les auteurs ont constaté que 54% des participants n'avaient pas d'athérosclérose coronaire subclinique alors que 46% ont été diagnostiqués avec une athérosclérose coronarienne subclinique, c’est à dire une athérosclérose sans symptômes associés. Parmi ces 46 %, 36% étaient touchés par une maladie non obstructive et 10% par une pathologie obstructive.
Le chercheur principal le Dr Klaus Fuglsang Kofoed, professeur au Département de cardiologie de l'Université de Copenhague, explique que la détection précoce devrait être un élément-clé du traitement des problèmes cardiaques.
Il déclare ainsi : "Cette étude est l'une des premières de ce type et nous sommes très optimistes face à ces résultats. Nous espérons désormais que le dépistage des maladies cardiovasculaires sera davantage prescrit, pourquoi pas sur le même modèle de ce qui se passe avec le dépistage du cancer".
Peut-on envisager le coroscanner comme un outil de dépistage ?
Alors faudrait-il généraliser un dépistage par coroscanner à tous les adultes de plus de 40 ans ? Interrogé par Doctissimo, le Dr Nathan Malka, cardiologue à Paris, juge que : "Le scanner coronaire est un examen ayant fait ses preuves quant à son intérêt dans le diagnostic des pathologies coronaires. Des études récentes soulignent en effet son intérêt dans des stratégies de dépistage de pathologies cardiovasculaires. Son accessibilité, bien que croissante, les rayons X et le recours à des produits de contrastes iodés, sont encore des freins à un usage large à l'échelle d'un territoire ou d'une classe d'âge".
Source de l'article : https://www.doctissimo.fr/sante/maladies/maladies-cardiovasculaires/diagnostic-des-maladies-cardiovasculaires/maladies-cardiovasculaires-faut-il-depister-tous-les-adultes-de-plus-de-40-ans/c9005a_ar.html
#coeur #maladies #cardiovasculaires
- le Mer 29 Mar 2023 - 10:31
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Maladies cardiovasculaires : faut-il dépister tous les adultes de plus de 40 ans ?
- Réponses: 0
- Vues: 134
Vivre près d’une route très fréquentée augmente le risque d’hypertension
Selon une récente étude, les personnes qui vivent à proximité d’un axe routier bruyant ont davantage de risque d’avoir une tension artérielle élevée.Selon une étude publiée dans JACC : Advances, le bruit de la circulation est associé à un risque accru d’hypertension. "Nous avons été un peu surpris que l’association entre le bruit du trafic routier et l’hypertension soit important même après ajustement pour la pollution de l’air", a déclaré Jing Huang, professeur adjoint au Département des sciences de la santé au travail et de l’environnement à l’École de santé publique de l’Université de Pékin (Chine) Chine, et auteur principal de l’étude.
Pour parvenir à ces résultats, les chercheurs ont analysé les données de plus de 240 000 personnes (âgées de 40 à 69 ans) qui ne souffraient pas d’hypertension. L’équipe est parvenue à déterminer le niveau de bruit engendré par le trafic routier en fonction de l’adresse du domicile de chaque participant. Pendant huit ans, ils ont déterminé le nombre de personnes ayant développé une hypertension.
Bruit et pollution
Si les personnes qui vivent à proximité d’un axe routier bruyant ont davantage de risque d’avoir de l’hypertension, le risque augmente également avec le niveau de bruit. Ceux qui étaient le plus exposés au bruit de la circulation et à la pollution de l’air avaient le risque d’hypertension le plus élevé. "Le bruit du trafic routier et la pollution de l’air liée au trafic coexistent autour de nous. Il est essentiel d’explorer les effets indépendants du bruit de la circulation routière, plutôt que l’environnement total", recommande le Pr Huang."À ce jour, il s’agit de la première étude prospective de grande envergure portant directement sur l’effet du bruit de la circulation routière sur l’incidence de l’hypertension nouvellement diagnostiquée", a souligné Jiandong Zhang, chercheur en maladies cardiovasculaires à la division de cardiologie de l’Université de Caroline du Nord à Chapel Hill, et auteur du commentaire éditorial qui l’accompagne.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/vivre-pres-dune-route-tres-frequentee-augmente-le-risque-dhypertension-966488?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20230324&M_BT=17059782434867
#coeur #maladies #cardiovasculaires #hypertension
- le Lun 27 Mar 2023 - 9:18
- Rechercher dans: Hypertension artérielle
- Sujet: Vivre près d’une route très fréquentée augmente le risque d’hypertension
- Réponses: 0
- Vues: 107
Pourquoi les infarctus sont-ils plus fréquents le matin ?
Le matin semble une période plus risquée pour notre cœur. De nombreux travaux ont en effet déjà montré que le risque d’infarctus du myocarde y était plus élevé qu’à un autre moment de la journée. Mais pourquoi ? Faisons le point avec le Pr Alain Furber, président de la Fédération française de cardiologie.
Les infarctus du myocarde, plus communément appelés « crises cardiaques », sont devenus de plus en plus fréquents et peuvent frapper n’importe qui. Cependant, il semble que dans la majorité des cas, ces accidents surviennent aux premières heures de la journée. Et ce n’est pas un hasard : vous le savez sans doute, toutes les fonctions de notre corps évoluent au cours de la journée, selon un cycle de 24 heures. C’est le fameux rythme circadien, autrement appelé « horloge biologique ».Un pic entre 9 heures et 11 heures
Pour le Pr Alain Furber, « l’incidence de l’infarctus du myocarde est aussi influencée par le rythme circadien avec un pic de fréquence entre 9 heures et 11 heures du matin selon les études. Durant cette période correspondant à une phase d’activité, il existe une stimulation du système nerveux sympathique (le système adrénergique) ainsi qu’une augmentation de la sécrétion de certaines hormones comme le cortisol (l’hormone du stress) aboutissant à une augmentation de la fréquence cardiaque et des variations de tension. Ces variations physiologiques augmentent le risque de rupture des plaques d’athérome et donc la survenue d’un infarctus du myocarde, d’autant plus que ces mécanismes entraînent également une augmentation de l’agrégation des plaquettes. »
Plus grave entre 23h et 1h du matin
Pour le spécialiste, « la gravité de l’infarctus du myocarde subit également des variations circadiennes, avec une augmentation de la taille de l’infarctus et de la mortalité aux alentours de minuit. » Selon lui, « cela n’est pas dû au délai entre la survenue de la douleur thoracique et la désobstruction de l’artère coronaire ni à la qualité de la prise en charge. En fait, des études expérimentales ont mise en évidence un lien entre la taille de l’infarctus et certains gènes impliqués dans le fonctionnement de l’horloge biologique cardiaque. » En clair, celles et ceux dont les symptômes surviennent autour de 23h pourraient présenter des lésions plus importantes que si l’incident survenait à un autre moment de la journée.
Rappelons que l’infarctus du myocarde est une urgence vitale. Les symptômes courants sont des douleurs caractéristiques :
- Elles agissent « comme un étau » au niveau de la poitrine ;
- Elles persistent et peuvent s’étendre à la mâchoire ou au bras gauche ;
- Elles peuvent enfin s’accompagner de pâleur, de sueurs, d’essoufflement, de nausées.
- Pour les femmes, les symptômes varient avec notamment une fatigabilité à l’effort, des palpitations cardiaques, une toux, des brûlures thoraciques, des troubles digestifs, une douleur dans le dos, une douleur au thorax irradiant dans le bras ou l’épaule, une sensation d’épuisement.
Comme le rappelle l’Assurance-maladie sur son site Internet : « ces symptômes durent souvent plus de cinq minutes et ne disparaissent pas avec du repos. Ne laissez pas l’infarctus du myocarde évoluer : appelez le 15 ! ». On ne le répètera jamais assez : une prise en charge la plus précoce possible conditionne l’étendue de l’infarctus et limite grandement le risque de complications cardiovasculaires.
Source de l'article : https://destinationsante.com/pourquoi-les-infarctus-sont-ils-plus-frequents-le-matin.html
#coeur #infarctus #maladies #cardiovasculaires
- le Lun 27 Mar 2023 - 9:11
- Rechercher dans: Infarctus du myocarde
- Sujet: Pourquoi les infarctus sont-ils plus fréquents le matin ?
- Réponses: 0
- Vues: 526
Cardiopathie congénitale chez les bébés, comment se développe-t-elle ?
Les cardiopathies congénitales peuvent survenir chez les nourrissons en raison de diverses causes et facteurs.Cette condition peut affecter le développement du bébé, il est donc important que les parents le sachent dès le départ.Cette condition peut être diagnostiquée dans l’utérus, elle sera donc très utile dans le traitement des bébés atteints de cardiopathie congénitale afin qu’ils puissent se développer correctement.
Consultez l’examen complet ci-dessous concernant la croissance et le développement des bébés atteints de cardiopathie congénitale et comment prendre soin d’eux en fonction des besoins nutritionnels que les parents doivent satisfaire.
Avant de voir la croissance et le développement des bébés atteints de cardiopathie congénitale, les parents doivent savoir que la cardiopathie congénitale peut survenir pour diverses causes.
Voici les causes des cardiopathies congénitales chez les nourrissons :
– Changements dans les gènes ou les chromosomes individuels
– Environnement
– L’alimentation de la mère
– L’état de santé de la mère
– Consommation de drogues par la mère pendant la grossesse
Parallèlement aux progrès des traitements médicaux et des traitements existants, les bébés atteints de cette maladie peuvent vivre plus longtemps et en meilleure santé jusqu’à l’âge adulte.
Lisez aussi: Les parents doivent être vigilants, ce sont les causes et les symptômes de la cardiopathie congénitale chez les bébés
Les parents n’ont pas besoin de s’inquiéter, mais contrôlent toujours le médecin et font ce qui est dirigé par le médecin pour maximiser la croissance et le développement de l’enfant.
Les procédures de traitement effectuées dépendront également du type et de la gravité des anomalies existantes.
Développement de la cardiopathie congénitale chez les bébés
Lancement depuis la page Stanford Medicine Santé infantile On dit que les enfants atteints de cardiopathie congénitale peuvent se développer plus lentement que les autres enfants.
Plusieurs conditions sont observées chez les bébés atteints de cardiopathie congénitale au cours de leur développement, à savoir :
– Les enfants ont l’air beaucoup plus jeunes, plus minces et peut-être plus fragiles que les enfants de leur âge
– La taille et le poids de l’enfant sont inférieurs à ceux de la plupart des enfants de son âge
– Les enfants peuvent être plus lents à atteindre un développement maximal que les enfants en bonne santé, comme se retourner, s’asseoir, marcher, parler et autres
Les nourrissons ou les enfants qui ont une cardiopathie congénitale dépendent beaucoup d’une nutrition adéquate, car les malformations cardiaques qu’ils subissent accélèrent la pompe cardiaque pour répondre aux besoins de l’organisme.
Ainsi, un métabolisme corporel plus rapide est également nécessaire, donc des calories supplémentaires sont nécessaires pour pouvoir maintenir le poids corporel et la croissance.C’est le rôle d’une nutrition épanouissante.
De plus, les enfants atteints de cette maladie peuvent également se fatiguer plus rapidement parce que le corps travaille plus fort sous la pression des malformations cardiaques. Comme un bébé peut se fatiguer plus rapidement pendant les tétées ou même pendant le sommeil. Chez les enfants, ils sont souvent pointilleux sur la nourriture, se plaignent d’être rassasiés après quelques bouchées ou demandent du repos.
Des besoins caloriques élevés, mais souvent une sensation de fatigue, rendent également insatisfaits les besoins nutritionnels des enfants atteints de cardiopathie congénitale. En outre, il est également possible que les enfants ne puissent pas absorber correctement les nutriments (malabsorption) car leurs intestins ne reçoivent pas suffisamment d’oxygène.
Lisez aussi: Cardiopathies congénitales pouvant entraîner la mort de bébés
Pour que l’on puisse dire, plusieurs autres raisons font que les bébés atteints de cardiopathie congénitale accusent un retard dans leur croissance et leur développement, à savoir :
– Problèmes génétiques associés aux malformations cardiaques, affectant la pensée et le développement moteur
– Une alimentation inadéquate, ne répond pas aux besoins énergétiques du corps, cette condition affecte la croissance et le développement des muscles, des os, du cerveau et des cellules nerveuses, et rend les enfants fatigués rapidement, difficiles à rivaliser physiquement avec les enfants de leur âge
– Être malade et rester souvent à l’hôpital pendant une longue période signifie également que l’enfant ne reçoit pas suffisamment de stimulation qui aide son développement, comme être rarement joué avec, parlé, tenu ou touché
Comment prendre soin des bébés atteints de cardiopathie congénitale
Il est important que les parents consultent un médecin au sujet de la nutrition des bébés et de la façon de prendre soin des bébés atteints de cardiopathie congénitale.
Il est probable que le médecin suggérera d’ajouter un supplément nutritionnel spécial au lait maternisé ou au lait maternel pompé pour augmenter le nombre de calories par once, permettant ainsi au bébé de boire moins mais d’obtenir suffisamment de calories pour grandir.
Les parents peuvent également fournir des repas et des collations nutritifs riches en calories et en nutriments lorsque cela est possible, alors lisez les étiquettes et connaissez la teneur en calories des aliments.
Mais évitez les aliments contenant beaucoup de sucre et peu de nutriments, comme les boissons gazeuses sucrées, la malbouffe et la restauration rapide.
Donnez aux enfants une variété de jouets et d’objets qui peuvent stimuler les sens de l’ouïe, de la vue, du toucher et de l’odorat.
Consulter un physiothérapeute peut aider à proposer des exercices sûrs aux enfants de tous âges pour favoriser leur développement.
Les patients atteints de maladie coronarienne (CHD) ont besoin d’examens réguliers avec un cardiologue pour rester en bonne santé.
Source de l'article : https://www.nouvelles-du-monde.com/cardiopathie-congenitale-chez-les-bebes-comment-se-developpe-t-elle/?fbclid=IwAR2QbAAe8A7EN7GEfEHsugV5ADM_Twd9JPi8OtKBN9A7JKNPPSGlYuaeJCU
#coeur #maladies #cardiovasculaires
- le Lun 27 Mar 2023 - 8:57
- Rechercher dans: Cardiologie pédiatrique
- Sujet: Cardiopathie congénitale chez les bébés, comment se développe-t-elle ?
- Réponses: 0
- Vues: 498
Lesbiennes, gays, trans… Un surrisque d’AVC
Lesbienne, gay, transgenre, intersexué… Selon une étude américaine, les personnes se reconnaissant dans une de ces minorités seraient exposées à un risque plus élevé d’accident vasculaire cérébral.
Faire partie d’un groupe discriminé en raison de son genre ou de ses préférences sexuelles serait associé à un surrisque cardiovasculaire. Une récente étude américaine pointe en tous les cas le lien entre un risque augmenté d’AVC et le fait de se reconnaître dans l’acronyme LGBTQIA+ (lesbienne, gay, bi, transgenre, queer, intersexué, asexuel).Pour s’en rendre compte, des chercheurs du UC San Francisco and Zuckerberg San Francisco General Hospital ont passé en revue les dossiers médicaux de 26 victimes d’AVC s’identifiant comme appartenant à une minorité de genre ou sexuelle. Ils ont ensuite comparé ces dossiers avec ceux de 78 patients d’un groupe contrôle.
Des facteurs de risque supplémentaires
Les facteurs de risque traditionnels tels que le tabagisme, l’hypertension ou le diabète étaient équivalents dans les deux groupes. En revanche, le groupe « minorités » présentait davantage d’autres facteurs de risque, tels qu’être séropositif au VIH et avoir eu un antécédent de syphilis ou d’hépatite C. Ces infections sexuellement transmissibles augmentant le risque d’AVC en raison d’une inflammation et du rétrécissement des vaisseaux sanguins associés.
Ces facteurs de risque suffisent-ils pour autant à expliquer le surrisque ? « Il faut préciser que ces personnes ont aussi plus de chances d’être dépistées que les autres », précisent les auteurs. Lesquels avancent donc d’autres hypothèses pour justifier ce lien. « Une prévalence supérieure d’obésité, les effets de la discrimination sur la santé vasculaire et un accès aux soins limités » peuvent expliquer ce surrisque qui s’illustre aussi avec un âge plus précoce de survenue des AVC : 55 ans en moyenne dans le groupe minorités contre 69 dans l’autre groupe.
Dernier constat : le groupe « minorités » avait aussi davantage de risque de souffrir d’AVC récurrents. Pour déterminer la cause de cet autre surrisque, les chercheurs suggèrent d’explorer le rôle du stress lié au fait même d’appartenir à une minorité. En effet, « la stigmatisation, les préjugés et la discrimination créent un environnement stressant qui peut se traduire en problèmes de santé », concluent-ils.
Source de l'article : https://destinationsante.com/lesbienne-gay-trans-un-surrisque-davc.html
#coeur #AVC #diabète #maladies #cardiovasculaires
- le Ven 24 Mar 2023 - 10:38
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Lesbiennes, gays, trans… Un surrisque d’AVC
- Réponses: 0
- Vues: 118
AVC chez les femmes : comment s’en protéger ?
Les accidents vasculaires cérébraux (AVC) ne touchent pas seulement les personnes âgées. Les jeunes Françaises sont aussi affectées. Parmi les causes analysées, l’hygiène de vie. Quelle prévention reste la plus adaptée en la matière ? Réponses avec le Dr Claude Kouakam, cardiologue.
Chaque année, la France enregistre 140 000 nouveaux cas d’accidents vasculaires cérébraux. Avant 75 ans, on en compte 55% chez les hommes et 45% chez les femmes. Après 75 ans, le rapport devient plus équilibré, compte tenu du facteur de l’âge qui avance et d’une meilleure espérance de vie chez les femmes.En règle générale 80% des AVC sont de nature ischémique. C’est-à-dire qu’un caillot migre vers le cerveau et arrête la circulation sanguine dans cette zone. Les 20% restant étant des AVC dits hémorragiques. Autrement dit quand un vaisseau éclate dans la tête. "De manière générale, ces derniers résultent souvent d’une hypertension artérielle négligée et/ou non contrôlée et donc n’ayant pas fait l’objet d’une prise en charge par un médecin", précise le Dr Claude Kouakam, cardiologue au CHU de Lille.
Les AVC, la première cause de mortalité chez les femmes
Selon la fondation Agir pour le cœur des femmes, les maladies cardio-vasculaires sont encore la première cause de mortalité chez les femmes en France. Tous les jours, elles tuent 200 Françaises, soit 75 000 femmes par an. Pourtant, dans 8 cas sur 10, elle peut être évitée par un dépistage et une prise en charge adaptée. "Entre 20 et 30 ans, la moitié des femmes fume et prend la pilule. Or ce mélange favorise l’accumulation de dépôts dans les artères et augmente le risque d’accident vasculaire cérébral", rappelle le cardiologue.La première démarche à envisager consiste donc à effectuer un bilan sanguin lipidique au moment de se voir prescrire la pilule. Les gynécologues le prescrivent à ce moment-là pour cette raison. "S’il existe des antécédents familiaux d’hypercholestérolémie ou cardio-neuro-vasculaire, ce bilan est encore plus justifié", précise le Dr Kouakam. La grossesse peut également représenter un risque d’AVC en raison des épisodes d’hypertension durant cette période. Là encore, un bon suivi permet de dépister les patientes à risque.
L'activité physique est un des moyens de prévention les plus efficaces
En dehors des causes inexplicables qui arrivent dans la moitié des cas chez les femmes jeunes, c’est toujours l’hygiène de vie qui apparaît comme la prévention la plus "simple" à adopter. L’arrêt du tabac doit faire partie des premières mesures préventives. Si c’est trop difficile, il ne faut pas hésiter à solliciter l’aide d’un tabacologue. Les chances de succès sont très importantes avec une bonne prise en charge. Ensuite, la sédentarité doit absolument être combattue. "On ne le répètera jamais assez mais l’activité physique reste un des moyens de prévention les plus efficaces", ajoute le cardiologue. Enfin, l’alimentation reste également le nerf de la guerre. Trop de graisses saturées, de sel, de sucre conduisent à un surpoids, et parfois à l’obésité. Ce qui favorise le cholestérol, l’hypertension, le diabète…, des facteurs de risques d’accidents vasculaires cérébraux. Il est primordial de veiller à son assiette et au besoin de demander l’appui d’un nutritionniste. Ces trois pôles constituent la base d’une prévention efficace.Merci au Dr Claude Kouakam, cardiologue au CHU de Lille.
[En Vidéo ] La fondation Femmes et AVC lance une campagne de sensibilisation #AGIR sur les réseaux sociaux, afin de sensibiliser sur les AVC chez les femmes :
Source de l'article : https://www.topsante.com/medecine/troubles-cardiovasculaires/avc/avc-chez-les-femmes-comment-sen-proteger-655299
#coeur #AVC #femmes #maladies #cardiovasculaires
- le Mer 22 Mar 2023 - 15:40
- Rechercher dans: Les femmes et les maladies cardiovasculaires
- Sujet: AVC chez les femmes : comment s’en protéger ?
- Réponses: 0
- Vues: 136
Santé cardiaque : 7 aliments que ce cardiologue intègre toujours à sa liste de courses
Pour avoir un cœur en bonne santé et éviter l'apparition de maladies cardiovasculaires, un cardiologue recommande ces sept aliments sains à mettre dans son panier de courses ! Voici lesquels.Activité physique, tabagisme... Les maladies cardiovasculaires sont parfois liées à notre mode de vie. En effet, il existe de nombreux facteurs pouvant influer sur la santé cardiaque, dont l'alimentation, qui peut également jouer un rôle déterminant. L'Organisation mondiale de la santé (OMS) estime d'ailleurs qu' "il est possible de prévenir la plupart des maladies cardiovasculaires en s’attaquant aux facteurs de risque comportementaux". Ainsi, pour prévenir le risque de maladies cardiovasculaires, le Dr Long Cao, un cardiologue américain, a listé sept aliments à ne pas négliger pour avoir un cœur en bonne santé, dans une interview accordée au média Well and Good. Découvrez de quoi il s'agit !
Avocats, pommes, noix... 7 aliments à mettre dans son caddie pour protéger son coeur
On le sait, une bonne alimentation aide fortement à préserver sa santé cardiaque. Mais alors quels sont les aliments à privilégier ? Le cardiologue Long Cao en a notamment listé sept :Les baies
En salade de fruits, en smoothies, les baies fraîches font partie des aliments permettant de conserver une bonne santé cardiaque ! D'après le cardiologue, "elles sont riches non seulement en vitamine C, mais aussi en une grande quantité d'autres antioxydants qui aident à lutter contre le cancer et à minimiser l'inflammation dans nos vaisseaux qui conduit à la formation de plaques". Ainsi, le professionnel de santé américain préconise de consommer 100 grammes de baies par jour afin de lutter contre l'inflammation et favoriser un vieillissement en bonne santé.Les pois chiches
Selon le Dr Cao, les pois chiches sont des aliments à ne pas négliger pour protéger sa santé cardiaque. La raison ? Source de vitamines, de minéraux et de fibres, ils peuvent "offrir une variété de bienfaits pour la santé, tels que l'amélioration de la digestion et la réduction du risque de maladie cardiaque".Si vous avez tendance à consommer vos pois chiches entiers, le cardiologue recommande alors d'opter pour une portion d'un demi-bol à un bol entier. Aussi, n'hésitez pas à utiliser "le houmous comme trempette pour vos légumes ou craquelins préférés, ou en tartiner une bonne partie sur le sandwich de votre choix".
Les pommes
Consommées tout au long de l'année, les pommes sont des alliées pour le cœur. Comme l'explique le Dr Cao, les pommes peuvent contribuer à faire baisser la tension artérielle et ce, en partie grâce à leur teneur élevée en fibres. "Les fibres donnent une sensation de satiété. De plus, les pommes regorgent de vitamine C, de vitamine K et de minéraux tels que le cuivre et le potassium", explique le spécialiste.Les fruits à coque
Noix, amandes... Les fruits à coque constituent, pour le cardiologue, un en-cas "non négociable pour la santé cardiaque". En effet, ce dernier explique qu'une alimentation saine comprenant des fruits à coque peut améliorer la santé des artères, diminuer le risque d'hypertension, réduire l'inflammation liée aux maladies cardiaques. Mais ce n'est pas tout : leur consommation permettrait également de diminuer le risque de formation de caillots sanguins, qui peuvent entraîner des crises cardiaques et des accidents vasculaires cérébraux (AVC).Les légumes verts à feuilles foncées
Chou frisé, épinards... Les légumes verts à feuilles foncées font également partie de la liste du Dr Cao. Sources de vitamine A, de vitamine C et de vitamine K, ainsi que de folate, de vitamines B et d'acides gras oméga-3, ces aliments présentent des bienfaits pour santé cardiaque, selon le spécialiste : "La vitamine K est nécessaire à une bonne coagulation du sang, ce qui est important lorsqu'il s'agit de coagulation dans le cœur". Ce dernier recommande ainsi de manger 100 grammes de chou frisé ou d'épinards crus par jour. Vous pouvez également les ajouter à votre smoothie.Les avocats
Souvent sujets à controverse au regard de leur teneur en graisses, les avocats seraient bénéfiques pour le système cardiovasculaire. Le Dr Cao indique à Well and Good, qu'ils contiennent également de nombreux micronutriments, notamment les vitamines C, E, K, B6, la riboflavine, la niacine, les folates, le magnésium et le potassium. "Tous ces agents favorisent une meilleure circulation sanguine en dilatant les vaisseaux sanguins, en améliorant le débit cardiaque en améliorant les contractions du cœur et, dans une certaine mesure, en rendant naturellement les cellules sanguines plus saines et plus glissantes pour traverser l'organisme."Le poisson "sauvage"
Il fait partie de la liste de courses du cardiologue : le poisson dit "sauvage". Selon le spécialiste, "les poissons sauvages, qui sont moins susceptibles de provoquer des inflammations et présentent plus d'avantages que les poissons d'élevage, ont leur place dans ses repas car ils constituent une bonne source de protéines, de graisses saines, d'oméga-3, de B12 et de sélénium".Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/sante-cardiaque-7-aliments-que-ce-cardiologue-integre-toujours-a-sa-liste-de-courses-2151486
#coeur #maladies #cardiovasculaires #alimentation
- le Mer 22 Mar 2023 - 11:03
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Santé cardiaque : 7 aliments que ce cardiologue intègre toujours à sa liste de courses
- Réponses: 0
- Vues: 153
Insuffisance cardiaque : 1,5 million de Français touchés
Depuis le 13 mars et jusqu’à fin avril, l’Assurance-maladie lance le second volet de sa campagne sur l’insuffisance cardiaque. L’enjeu : améliorer le diagnostic et la prise en charge précoce de cette pathologie caractérisée par une perte de capacité du cœur à se contracter normalement.
En santé, il est malheureusement des sujets de prévention qui nécessitent de régulières piqûres de rappel. C’est le cas du diagnostic précoce de l’insuffisance cardiaque. Thématique au cœur d’une campagne de sensibilisation, « Insuffisance cardiaque : et si votre cœur essayait de vous dire quelque chose ? », menée par l’Assurance-maladie. Le premier volet avait été diffusé à l’automne dernier. Depuis le lundi 13 mars et jusqu’à la fin avril, c’est le second pan de cette campagne qui s’est ouvert, toujours à la télévision, à la radio et sur les réseaux sociaux.L’enjeu : véhiculer le plus d’informations sur cette pathologie affectant 1,5 million de Français et dont l’incidence devrait augmenter de 25% tous les 4 ans dans les décennies à venir. Des données en deçà de la réalité dans la mesure où « les malades tardent à être diagnostiqués », relaie l’Assurance-maladie.
En hausse chez les plus de 70 ans et les moins de 55 ans
Mais qui sont les patients atteints d’insuffisance cardiaque ? Cette maladie touche « majoritairement les personnes de 60 ans et plus, son incidence s’accroît tant pour les plus de 70 ans que pour les moins de 55 ans en raison de l’allongement de l’espérance de vie et des habitudes de vie délétères [sur] la santé comme le tabagisme et la sédentarité », continue l’Assurance-maladie.
Une première campagne efficace
A noter que la campagne de l’automne 2022 a porté ses fruits sur le front de l’information et de la prévention :
- « 9 seniors sur 10 déclarent que la campagne les incite à consulter leur médecin en cas d’apparition des symptômes» ;
- « Près de 9 seniors sur 10 identifient la fatigue importante comme un symptôme (88%, +6 points) de même que l’essoufflement inhabituel (87%, +4 points*) ; 7 seniors sur 10 citent les œdèmes (70%, +8 points) et même si cela reste insuffisant, 37% des séniors évoquent la prise de poids rapide (+11 points)», prolonge l’Assurance-maladie ;
- En revanche, il reste du chemin à faire sur le sujet des thérapeutiques : « 49% pensent qu’elle est guérissable alors qu’elle est incurable et nécessite un traitement à vie, comprenant des mesures d’hygiène de vie, de vigilance et un traitement médicamenteux ».
*augmentation en comparaison avec les données obtenues avant le lancement de la campagne de l’Assurance-maladie
Source de l'article : https://destinationsante.com/insuffisance-cardiaque-15-million-de-francais-touches.html
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mar 21 Mar 2023 - 9:42
- Rechercher dans: Insuffisance cardiaque
- Sujet: Insuffisance cardiaque : 1,5 million de Français touchés
- Réponses: 0
- Vues: 141
Quels sont les bienfaits santé du stretching ?
Le stretching est une gymnastique douce qui permet d’étirer les muscles et de gagner en souplesse. Tout le monde peut pratiquer cette méthode. Quels sont les bienfaits du stretching ? Comment faire du stretching ? Quelle est la différence entre le yoga et le stretching ? Les réponses de la professeure de Pilates.Stretch, c’est quoi ?
En anglais, le terme stretch signifie « extensible ». Ce qui peut se traduire, en français, par étirer ou étirement. « Faire du stretching consiste donc à étirer les muscles, les tissus conjonctifs et les fascias », explique Helen Haynes, professeure de Pilates, Maison Epigenetic.Quels sont les bienfaits du stretching ?
Ils sont nombreux car, comme le disait le créateur de la méthode d’exercices centenaire, Joseph Pilates « un corps libre de tensions et de fatigue permet d’affronter toutes les complexités de la vie. » Alors, qu’apporte cette méthode que l’on soit débutant ou pratiquant de longue date ?De manière générale, le stretching est intéressant tant au niveau de la préparation physique avec des techniques d’étirements dynamiques, qu’au niveau de la récupération avec des exercices de détente.
Au niveau des muscles
Le dictionnaire Le Robert définit le muscle de la façon suivante : « Structure organique formée de fibres contractiles assurant le mouvement ». Ainsi, les muscles assurent de nombreuses fonctions dans l’organisme au niveau de la respiration, de la digestion, de la locomotion… Des muscles forts et souples sont des muscles plus sains qu’une musculature raide.Le stretching est une méthode intéressante pour avoir des muscles en bonne santé : « Un muscle étiré aura une meilleure oxygénation et une augmentation du flux sanguin avec plus d’oxygène et de nutriments apportés par le sang vers le muscle, et aussi une meilleure faculté à se contracter, et sera sujet à moins de crampes. Une bonne séance de stretching permet aussi de libérer les tensions musculaires, d’améliorer la flexibilité et la mobilité des muscles qui aident à prévenir les blessures du sport, mais aussi les blessures du quotidien », explique Helen Haynes.
Au niveau de la circulation sanguine et lymphatique
« Une séance de stretching active également les systèmes circulatoire et lymphatique, ajoute Helen Haynes.Une étude publiée dans le Journal of Physiologymontre que la pratique du stretching permet la dilatation des artères du mollet et de la partie supérieure des bras, ainsi qu’une meilleure circulation sanguine et moins de rigidité artérielle (source 1).
Quant à la circulation lymphatique, elle a différents rôles : elle fait circuler et elle régule les fluides du corps, elle absorbe les graisses et défend le système immunitaire.
Au niveau des articulations
Le stretching permet de garder le plus longtemps possible des articulations jeunes, de limiter l’évolution de la dégénération du cartilage qui provoque de l’arthrose, par exemple. « Améliorer et entretenir une souplesse musculaire et articulaire est indispensable pour bien vieillir physiquement car, au fur et à mesure que l’on avance en âge, il y a une perte naturelle de la souplesse et une perte de mouvement considérable. Avec cette mobilité réduite, on augmente la possibilité de ressentir des douleurs », avertit Helen Haynes.Comment se pratique le stretching ?
Le stretching est adapté à tous publics, car ses différents niveaux permettent de répondre aux besoins de chacun : du débutant à l’adolescent ou à la personne âgée, comme au sportif confirmé.« Le stretching est une forme d’exercice importante à inclure dans le quotidien si possible », estime Helen Haynes.
Stretching combien de fois par semaine ?
On peut commencer avec juste 5 à 10 minutes de stretching quotidien, ou au moins deux ou trois fois par semaine. « Le stretching visant à détendre et à relâcher le corps, il peut se pratiquer à n’importe quel moment de la journée : au réveil comme au coucher », rassure Helen Haynes. Toutefois, mieux vaut choisir un moment où l’on se sent prêt à profiter pleinement de cette séance.Et si l’on pratique d’autres sports que cette gymnastique douce, il est préférable de faire du stretching à distance d’un entraînement de force, de puissance ou d’intensité car les muscles ne seront pas prêts à se relaxer.
« Le stretching n’étant pas une baguette magique, la pratique de cette technique demande une constance et une régularité quotidienne pour gagner en souplesse, prévient Helen Haynes. Il faut souvent plusieurs mois, voire dans certains cas des années, pour constater une différence physique. »
Il ne faut pas se décourager pour autant ! Certaines précautions sont notamment à prendre : « Les personnes particulièrement raides doivent faire très attention à ne pas s’étirer trop fort et à ne jamais forcer sinon elles risquent de se blesser et de se faire plus de mal que de bien », avertit Helen Haynes.
Dans tous les cas, pour apprécier cette pratique bien-être, il est important « d’écouter son corps, de ressentir un certain inconfort lors de l’étirement, mais pas au point de bloquer sa respiration », souligne Helen Haynes.
Source de l'article : https://www.santemagazine.fr/beaute-forme/sport/activites-physiques-forme/quels-sont-les-bienfaits-sante-du-stretching-964340?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20230317&M_BT=17059782434867
#coeur #sport #maladies #cardiovasculaires
- le Mar 21 Mar 2023 - 9:38
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Quels sont les bienfaits santé du stretching ?
- Réponses: 0
- Vues: 116
La salive, nouveau révélateur de notre santé
Repérer des anomalies évocatrices d’une maladie dans notre salive, et non plus dans le sang ? Telle est la prouesse d’une entreprise spécialisée dans les dispositifs médicaux qui a mis au point un micro-capteur sur une dent capable d’enregistrer les possibles déséquilibres révélés par notre salive.
Sans reprendre l’histoire des humeurs que l’on faisait couler au Moyen-Age pour se prononcer sur notre état de santé, il est des liquides qui parlent d’eux-mêmes. C’est le cas de la salive dont la composition en dit beaucoup sur l’équilibre de certains de nos paramètres physiologiques et biochimiques.Dans cette optique, une entreprise américaine, Lura Health, vient de mettre au point un micro-capteur capable d’analyser la composition de notre salive. Un dispositif si minuscule qu’il peut être apposé discrètement sur l’une de nos dents.
1 000 problèmes de santé détectables ?
« La salive est un incroyable liquide de diagnostic, utilisé pour tester plus de 1 000 problèmes de santé », précisent les fabricants. Sont concernées des pathologies bucco-dentaires mais aussi des affections chroniques comme des cancers, des cas de diabète, d’insuffisance rénale, des maladies cardiovasculaires, ou encore le trouble du spectre autistique (TSA), des infections par le virus Zika, des atteintes neurodégénératives telles que la maladie d’Alzheimer.
Tout comme les prises de sang prescrites en routine dans le dépistage de certaines maladies, ce capteur de salive sera donc capable de délivrer de nombreuses informations sur de possibles déséquilibres. Autant de données analysées en temps réel par le système Bluetooth Low Energy, relié à un smartphone. De quoi accéder en permanence aux résultats des analyses et donner l’occasion aux soignants connectés de prendre contact avec le patient si nécessaire.
Ce dispositif est une prouesse : jusqu’ici, aucun capteur de ce type n’existait. Les supports restaient uniquement applicables « dans les appareils orthodontiques traditionnels, notamment les appareils de rétention, les bagues et les brackets », relaient les industriels. Et dans la pratique, la seule analyse de la salive reposait sur un prélèvement en laboratoire.
Reste que cette invention doit encore passer entre les mains de la Food and drug administration (FDA), agence du médicament américaine, pour obtenir son autorisation de mise sur le marché (AMM).
« Un fluide biologique de grande valeur »
On l’aura compris, la salive possède un gros potentiel diagnostic. « Considérée il y a dix ans comme un déchet, elle est enfin perçue aujourd’hui comme un fluide biologique de grande valeur », résume le Pr Christophe Hirtz, biochimiste à l’université de Montpellier, et coordonnateur du programme Salivalz de détection précoce de la maladie d’Alzheimer.
Ce liquide reste « plein de secrets », comme le précisait Irwin Mandel, chercheur ayant mis à la lumière du jour les premiers tests détecteurs du virus du SIDA. Même s’il n’a pas le caractère aussi « dramatique » du sang, aussi « sincère » de la sueur, aussi « émotionnel » que les larmes, disait-il…
Source de l'article : https://destinationsante.com/la-salive-nouveau-revelateur-de-notre-sante.html
#coeur #maladies #cardiovasculaires
- le Jeu 16 Mar 2023 - 9:52
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: La salive, nouveau révélateur de notre santé
- Réponses: 0
- Vues: 240
Mortalité maternelle : maladies cardiovasculaires, suicides et inégalités
La mortalité maternelle est stable en France depuis plusieurs années. Mais cela ne signifie pas qu’elle ne subit aucune évolution. Les dernières données de suivi national révèlent que les maladies cardiovasculaires et les suicides sont désormais des causes plus fréquentes que les hémorragies. Autre constat : les inégalités qui entraînent des retards de soins restent profondes.
De quoi meurent les femmes enceintes et les jeunes mères en France ? C’est à cette question que permet de répondre le système renforcé de surveillance de la mortalité maternelle baptisée Enquête nationale confidentielle sur les morts maternelles (ENCMM). Son dernier baromètre – qui a identifié chaque décès survenant pendant la grossesse, le travail et l’accouchement et jusqu’à un an après l’accouchement entre 2013 à 2015 – rapporte un total de 262 décès, ce qui correspond à 10,8 pour 100 000 naissances vivantes.Premier constat : contrairement aux années précédentes, « l’hémorragie obstétricale n’est plus la première cause de mortalité maternelle », notent les rédacteurs du Bulletin d’épidémiologie hebdomadaire (BEH) qui s’en fait l’écho. Ce sont désormais des causes « indirectes » qui prennent le pas : précisément les maladies cardiovasculaires et le suicide.
Comment expliquer ce changement ? Concernant les maladies cardiovasculaires, les chiffres « reflètent probablement l’évolution démographique des femmes enceintes en France », suggèrent les auteurs. En effet, les femmes ont des enfants plus tardivement dans la vie, ce qui les expose davantage à ces pathologies favorisées par le vieillissement. Par ailleurs, désormais « les maladies cardiovasculaires et le suicide représentent les principales causes de décès dans de nombreux pays à revenu élevé », de manière générale.
Femmes des DROM et femmes nées en Afrique défavorisées
Autre observation : les disparités régionales et sociales de la mortalité maternelle persistent. Les premières défavorisent nettement les femmes dans les départements et régions d’outre-mer (DROM). En effet, la mortalité maternelle s’avère trois fois plus élevée en Martinique, Guadeloupe, Guyane, à la Réunion et Mayotte, par rapport à la France métropolitaine.
Les inégalités sociales elles, mettent davantage en péril les femmes nées en Afrique subsaharienne par rapport à celles nées en France ou dans d’autres pays. Plus précisément, ces femmes subissent des retards de soins plus importants que les autres. Il peut s’agir d’un retard concernant la décision de consulter, d’un retard à l’arrivée dans un établissement de santé ou d’un retard concernant la délivrance d’une offre de soins adaptée, selon les critères de qualité des soins définis par l’Organisation mondiale de la santé (OMS).
Comment prévenir les décès maternels évitables ?
La plupart des décès liés à un retard de soins « auraient probablement été évités en modifiant les stratégies de prévention, l’organisation des soins ou les soins eux-mêmes », estiment les auteurs. C’est pourquoi il est important de concentrer les actions de prévention à la fois « sur la réduction des inégalités de soins liés à la grossesse », précisent-ils. Tout en agissant « sur la santé cardiovasculaire et la santé mentale pendant et après la grossesse. » Avec pour « objectif ultime de prévenir tous les décès maternels évitables. »
Source de l'article : https://destinationsante.com/mortalite-maternelle-maladies-cardiovasculaires-suicides-et-inegalites.html
#coeur #femmes #maladies #cardiovasculaires
- le Jeu 16 Mar 2023 - 9:48
- Rechercher dans: Les femmes et les maladies cardiovasculaires
- Sujet: Mortalité maternelle : maladies cardiovasculaires, suicides et inégalités
- Réponses: 0
- Vues: 118
Les femmes et les maladies cardiovasculaires
Source de l'article : Les femmes et les maladies cardiovasculaires - FFC (fedecardio.org)#coeurs #maladies #cardiovasculaires
A l’occasion du 8 mars, la Fédération Française de Cardiologie souhaite alerter le plus grand nombre sur la santé cardiaque des femmes. Nous avons réalisé une étude en partenariat avec OpinionWay dont voici les chiffres clés.
LA PRISE EN CHARGE MÉDICALE DES FEMMES PEUT ÊTRE OPTIMISÉE
[ltr]
68% des femmes s’occupent de la santé d’un des membres de leur famille avant de s’occuper de la leur.
50% des femmes ne savent pas vers quel professionnel de santé s’orienter.
37% des femmes disent manquer de temps pour consulter un professionnel de santé en cas de besoin.[/ltr]
LES MALADIES CARDIOVASCULAIRES EN TANT QUE 1ERE CAUSE DE MORTALITÉ CHEZ LA FEMME SONT SOUS-ESTIMÉES
[ltr]
74% des femmes n’identifient pas les maladies cardiovasculaires comme 1ere cause de mortalité féminine (le cancer étant placé en premier par 63% d’entre elles).
55% des femmes pensent que les maladies cardiovasculaires touchent essentiellement les plus de 50 ans – alors qu’il y a un risque croissant chez les moins de 50 ans.[/ltr]
LES FACTEURS DE RISQUES SPÉCIFIQUES AUX FEMMES SONT PEU CONNUS
[ltr]
65% des femmes seulement identifient la prise d’hormone contraceptive comme un facteur de risque
1/4 des femmes pensent que les périodes clés de leur vie hormonale (puberté, grossesse, péri-ménopause, ménopause) n’influent pas voire diminuent leur risque.[/ltr]
QUELQUES POINTS POSITIFS ÉMERGENT CEPENDANT
[ltr]
70% des femmes sont à l’écoute de leur corps et font attention à leur niveau de stress, de fatigue etc.
54% des femmes connaissent l’ensemble des symptômes de l’infarctus
83% des femmes savent que certains facteurs de risque de développer une maladie cardiovasculaire sont spécifiques à la femme[/ltr]
- le Dim 12 Mar 2023 - 10:20
- Rechercher dans: Les femmes et les maladies cardiovasculaires
- Sujet: Les femmes et les maladies cardiovasculaires
- Réponses: 0
- Vues: 519
Régime cétogène : il augmenterait le mauvais cholestérol et le risque cardiovasculaire
Le régime cétogène, qui fait la part belle aux bonnes graisses au détriment des glucides, pourrait augmenter les taux LDL, ou mauvais cholestérol, et augmenter le risque de maladies cardiovasculaires.Pauvre en glucides, modéré en protéines et riche en lipides, tel est le leitmotiv du régime cétogène, dit « keto diet »’, plébiscité en cas de diabète et/ou de surpoids. En privant le corps de glucides, sources d’énergie, ce régime alimentaire pousse l’organisme à décomposer les graisses pour produire de l’énergie. Le foie va alors produire des corps cétoniques, ou cétones, que le corps va utiliser comme carburant, d’où le nom de ce régime particulier..
Hélas, si cette stratégie semble intéressante, elle aurait ses effets indésirables plutôt gênants : l’augmentation des taux de mauvais cholestérol (ou LDL pour « low density lipoprotein ») et du risque cardiovasculaire. C’est du moins ce que révèle une étude présentée lors du congrès scientifique annuelle de l’American College of Cardiology.
Notons que si d’autres travaux avaient mis en avant le risque d’une hausse de mauvais cholestérol lié au régime cétogène, il s’agirait de la première étude à montrer un réel risque cardiovasculaire découlant d’une telle alimentation.
Les chercheurs ont ici défini le régime cétogène comme une alimentation où 25 % de l’énergie ou des calories quotidiennes totales proviennent des glucides, et où plus de 45 % de l’apport calorique total provient des lipides. Ils l’ont qualifié de régime « de type céto » car un peu plus souple que le régime cétogène strict, où l’apport calorique provenant des glucides ne dépasse pas 10 %.
Un risque cardiovasculaire plus que doublé
L’équipe de recherche a analysé des données provenant de la UK Biobank, banque de données de santé britannique. Quelque 70 684 personnes ont été incluses dans l’étude, dont 305 suivaient un régime « de type céto » et 1 220 suivant un régime « classique », plus équilibré. 73 % des participants étaient des femmes, et la moyenne d’âge était de 54 ans.Comparés aux personnes suivant un régime standard, celles et ceux suivant un régime de type cétogène avaient des niveaux significativement plus élevés de LDL, ou mauvais cholestérol, et d’apolipoprotéine B (apoB), un composant protéique qui constitue un marqueur très fiable de risque de maladies cardiovasculaires.
Après 11,8 ans de suivi en moyenne, et après ajustement d’autres facteurs de biais, les personnes adeptes du « keto diet » avaient plus de deux fois plus de risque d’avoir plusieurs événements cardiovasculaires majeurs (accident vasculaire cérébral, athérosclérose nécessitant la pose d’un stent, crise cardiaque…).
« Nos résultats suggèrent que les personnes qui envisagent de suivre un régime [de type cétogène] doivent être conscientes que cela pourrait entraîner une augmentation de leur taux de cholestérol LDL. Avant de commencer ce régime alimentaire, elles devraient consulter un professionnel de santé », conseillent les chercheurs dans un communiqué (Source 2). Par ailleurs, pendant le régime, ils recommandent de surveiller son taux de cholestérol, et d’essayer de traiter ses autres facteurs de risque cardiovasculaire (diabète, hypertension, sédentarité, tabac…).
Source de l'article : Régime cétogène : il augmenterait le mauvais cholestérol et le risque cardiovasculaire | Santé Magazine (santemagazine.fr)
#coeur #maladies #cardiovasculaires #alimentation
- le Dim 12 Mar 2023 - 10:01
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Régime cétogène : il augmenterait le mauvais cholestérol et le risque cardiovasculaire
- Réponses: 0
- Vues: 136
Hypertension et sexualité : quelle prévention ?
Selon l’Organisation mondiale de la Santé (OMS), l’activité sexuelle constitue un élément essentiel de notre qualité de vie. Pourtant, dans certains cas, notamment en présence facteurs de risque cardiovasculaires ou d’une affection qui exige un traitement, la sexualité peut se compliquer. Sans que cela ne soit une fatalité. Illustration avec l’hypertension artérielle (HTA).
La présence d’une HTA « ne doit pas vous empêcher pas de mener une vie normale, y compris une vie sexuelle satisfaisante », précise le Comité français de lutte contre l’hypertension artérielle (CFLHTA), sur son site. En revanche, cette affection – comme c’est le cas du diabète – peut parfois favoriser la présence de troubles de l’érection.Ne pas arrêter son traitement
C’est également le cas de certains traitements prescrits contre l’hypertension. Même si « tous les médicaments pour la tension n’ont pas les mêmes effets secondaires et que tous les patients ne réagissent pas de la même façon aux mêmes médicaments », glisse le CFLHTA.Malgré tout, « ne cessez jamais de prendre vos médicaments parce qu’ils provoquent des effets secondaires qui nuisent à votre vie sexuelle », insiste la Fondation canadienne des maladies du cœur et de l’AVC. « Parlez à votre cardiologue pour savoir s’il est possible de changer vos médicaments ». Et de préciser par ailleurs : « ne prenez pas de médicaments à base de plantes pour traiter votre dysfonction érectile parce qu’ils peuvent avoir un effet négatif sur vos médicaments pour le cœur ».
Miser aussi sur l’hygiène de vie
En matière de prévention, ne négligez pas non plus l’hygiène de vie. Elle représente un facteur essentiel pour préserver voire restaurer sa sexualité. Comme le rappelle la Fédération française de cardiologie (FFC), « il est nécessaire et fondamental d’arrêter de fumer, de perdre du poids en cas d’obésité, de pratiquer régulièrement une activité physique, de réduire l’alcool (au maximum 3 verres par jour pour l’homme et 2 verres pour la femme), d’éviter les médicaments sédatifs et anxiolytiques, de limiter la durée des antidépresseurs et d’apprendre à gérer son stress (avec une thérapie ou des techniques de cohérence cardiaque, par exemple) ».Source de l'article : Hypertension et sexualité : quelle prévention ? - A la une - Destination Santé (destinationsante.com)
#coeur #hypertension #maladies #cardiovasculaires
- le Ven 10 Mar 2023 - 9:10
- Rechercher dans: Hypertension artérielle
- Sujet: Hypertension et sexualité : quelle prévention ?
- Réponses: 0
- Vues: 114
Un simple patch pour remplacer l'échographie cardiaque
Un simple patch de la taille d’un timbre-poste au lieu d’une échographie. Tels sont les travaux prometteurs présentés dans une étude américaine parue dans la revue Nature. Les chercheurs démontrent que le dispositif est capable de mesurer la fonction des cavités cardiaques tout comme un échographe classique.Un dispositif de la taille d’un timbre-poste à tout simplement coller sur la poitrine en lieu et place d’une sonde d’échographie cardiaque. Non, il ne s’agit pas du tout d’un scénario de science-fiction mais bien d’un travail récemment publié dans la revue Nature.
Un échographe cardiaque miniature
Une équipe de nano et de bio-ingénieurs de l’université de Californie (San Diego) travaille en effet sur cet échographe portable et totalement miniaturisé qui peut évaluer à la fois la structure et la fonction cardiaques, tout en fournissant des données automatisées en temps réel.
Son secret ? De minuscules capteurs piézo-électriques inclus dans un patch adhésif qui envoient des ultrasons directement de la peau vers le corps, comme le font les sondes des échographes classiques. Ces ondes permettent ensuite, comme avec un échographe classique, de détecter les organes, ici les cavités cardiaques, oreillettes et ventricules, les données acquises étant ensuite transformées en images.
Un modèle sans fil
L’étude signale que les premiers tests comparatifs avec des échographes du commerce sont prometteurs. Dans sa configuration actuelle, les auteurs précisent toutefois que le patch est encore connecté, via des câbles, à un ordinateur, mais l’équipe a déjà développé un modèle sans fil qui devrait faire l’objet d’une prochaine publication.
Source de l'article : https://www.sciencesetavenir.fr/sante/coeur-et-cardio/un-simple-patch-pour-remplacer-l-echographie-cardiaque_169583
#coeur #échographie #maladies #cardiovasculaires
- le Mer 1 Mar 2023 - 14:20
- Rechercher dans: Innovations en chirurgie cardiaque, traitements, etc ...
- Sujet: Un simple patch pour remplacer l'échographie cardiaque
- Réponses: 0
- Vues: 732
La pollution de l’air associée à un surrisque de cardiopathie congénitale
France __ Bonjour. Aujourd’hui, je voudrais vous parler d’un article inhabituel – en tout cas inhabituel pour les cardiologues qui s’occupent d’adultes – qui est paru dans le numéro de février de Circulation et qui s’intéresse à la pollution et au risque de cardiopathie congénitale. C’est un sujet qui n’est pas très bien connu.Une étude portant sur plus d’1 million de naissances en Chine
C’est une étude intéressante qui porte sur 1,4 million de naissances en Chine. Elle a évalué la corrélation entre l’incidence des cardiopathies congénitales (i y a eu plus de 7 000 enfants qui ont eu des cardiopathies congénitales) et l’exposition à la pollution atmosphérique qui a été mesurée par la concentration dans l’atmosphère de petites particules, qu’on appelle les PM2, 5.
Cette concentration a été mesurée par satellite en utilisant les données qui sont rendues publiques chaque année par la NASA, qui géolocalise la pollution atmosphérique avec une précision très grande – à 1 km près – et ces données ont été mesurées entre 2014 et 2017 dans plusieurs provinces de Chine.
Comme la Chine est un pays où, malheureusement, il y a beaucoup de pollution – il y a tout un gradient de pollution – ce qui permet de faire des corrélations beaucoup plus fortes et beaucoup plus faciles à détecter que dans les pays occidentaux où il y a moins de pollution.
Les auteurs chinois ont noté une corrélation forte entre la concentration de particules fines et la fréquence des cardiopathies congénitales, en particulier des anomalies septales.
Une corrélation entre pollution et cardiopathie congénitale
Les résultats sont assez éclairants, puisque les auteurs chinois ont noté une corrélation forte entre la concentration de particules fines et la fréquence des cardiopathies congénitales, en particulier des anomalies septales.
Cette corrélation est forte – elle est augmentée, encore, parmi les populations qui sont économiquement défavorisées, elle est augmentée chez les femmes les plus jeunes et elle est augmentée en Chine du sud.
Ceci a des implications assez importantes en termes de santé publique, parce que cela veut dire qu’on peut faire quelque chose pour prévenir ces cardiopathies congénitales, d’autant que ce que les auteurs ont observé, c’est que la relation est plus forte lorsqu’on fait la corrélation pendant les mois qui précèdent… les semaines qui précèdent la conception, les trois mois avant la conception que pendant le premier trimestre.
Donc c’est la période péri-conception qui semble la plus critique pour la sécurité de l’embryogénèse et de la cardiogenèse.
C’est la période péri-conception qui semble la plus critique pour la sécurité de l’embryogénèse et de la cardiogenèse.
C’est donc tout à fait spectaculaire à mon sens, c’est une grande leçon sur l’épidémiologie, la collaboration internationale, les enseignements qu’on peut tirer des mesures faites dans d’autres pays, et c’est une leçon sur les dangers de la pollution atmosphérique non seulement sur la santé cardio-respiratoire des adultes, ce qu’on sait depuis longtemps, sur celle les enfants, ce qu’on savait également, mais aussi sur celle des embryons, et ça, c’est à ma connaissance, quelque chose de nouveau.
Les références que les auteurs citent sont toutes des références parues dans des journaux obscurs de science environnementale, mais je n’avais rien vu dans les grandes revues cardiologiques ou de médecine et là, cette corrélation est tout à fait spectaculaire et impressionnante et elle renforce la nécessité impérieuse d’intervenir sur la qualité de l’air.
Source de l'article : https://francais.medscape.com/voirarticle/3609766?ecd=WNL_mdplsfeat_230301_mscpedit_fr&uac=455043AZ&impID=5205643&faf=1
#coeur #cardiopathie #congénitale #maladies #cardiovasculaires
- le Mer 1 Mar 2023 - 12:45
- Rechercher dans: Cardiopathie congénitale
- Sujet: La pollution de l’air associée à un surrisque de cardiopathie congénitale
- Réponses: 0
- Vues: 454
Maladies cardiovasculaires : cet édulcorant bien connu renforcerait les risques, selon une étude
La consommation fréquente d'un édulcorant en particulier aurait des conséquences néfastes sur la santé : il augmenterait les risques de maladies cardiaques, selon une récente étude. On vous explique.Aspartame K, sucralose... Ce n'est pas la première fois que certains édulcorants sont pointés du doigt. En effet, de nombreuses études ont mis en lumière les effets néfastes liés à leur consommation. La dernière en date ? Une étude publiée le 27 février 2023 dans la revue Nature Medicine. Des chercheurs américains ont constaté que l'erythritol, un édulcorant généralement utilisé comme substitut au sucre, serait associé à la formation de caillots sanguins, aux accidents vasculaires cérébraux (AVC), aux crises cardiaques.
Erythritol : des risques élevés de maladies cardiaques en cas de consommation excessive
Pour bien mener leurs travaux, les scientifiques ont commencé par analyser 1.157 échantillons de sang de personnes présentant un risque de maladie cardiaque. Puis, l'équipe de chercheurs de la Clinique de Cleveland (États-Unis) a étudié un autre lot d'échantillons de sang provenant de plus de 2.100 personnes aux États-Unis et 833 échantillons supplémentaires recueillis par des collègues en Europe.Ces derniers ont constaté que les participants dont le taux d’érythritol dans le sang était plus élevé présentaient un risque accru de subir une crise cardiaque, un AVC ou un décès.
Les scientifiques ont observé que la consommation d'érythritol pouvait également avoir des conséquences sur les personnes souffrant de diabète . "Les produits 'sans sucre' contenant de l'érythritol sont souvent recommandés aux personnes souffrant d'obésité, de diabète ou de syndrome métabolique et qui recherchent des options pour les aider à gérer leur consommation de sucre ou de calories. Or, les personnes atteintes de ces pathologies présentent également un risque plus élevé d'événements cardiovasculaires indésirables tels que les crises cardiaques et les accidents vasculaires cérébraux", explique le Pr Hazen, un des auteurs de l'étude dans un communiqué.
Un lien entre la consommation d’érythritol et l'apparition de thrombose
Autre constat des auteurs de l'étude : l'ingestion d'érythritol chez certains des participants était également associée à une "réactivité plaquettaire accrue et à un potentiel de thrombose".Cependant, d'autres études sont nécessaires afin de confirmer le lien entre cet édulcorant et les maladies cardiovasculaires : "Il est important que d’autres études de sécurité soient menées pour examiner les effets à long terme des édulcorants artificiels en général, et de l’érythritol en particulier, sur les risques de crise cardiaque et d’accident vasculaire cérébral, notamment chez les personnes présentant un risque élevé de maladie cardiovasculaire", conclut le scientifique.
Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/maladies-cardiovasculaires-cet-edulcorant-bien-connu-renforcerait-les-risques-selon-une-etude-2151060
#coeur #maladies #cardiovasculaires
- le Mer 1 Mar 2023 - 9:55
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Maladies cardiovasculaires : cet édulcorant bien connu renforcerait les risques, selon une étude
- Réponses: 0
- Vues: 134
Tabac, drogues, stress… quand le mode de vie augmente le risque d’AVC
Des antécédents familiaux, un faible poids à la naissance, l’avancée en âge… certains facteurs de risques d’AVC ne sont pas modifiables. D’autres, en revanche, le sont et ont trait à notre style de vie.
Une récente étude publiée dans The Lancet a mis en évidence le fait qu’environ 90 % des accidents vasculaires cérébraux (AVC) pourraient être attribuables à des facteurs de risque modifiables par l’adoption de meilleures habitudes de vie.Premier d’entre eux, le tabagisme. Le tabac en effet double le risque d’AVC. Avant 50 ans, il le quadruple même. D’ailleurs, le tabagisme actif n’est pas seul responsable puisque les fumeurs passifs voient aussi leur risque augmenter.
Autre élément favorisant, l’obésité. Et ce, autant chez les sujets âgés que chez les plus jeunes. Les élévations de tension artérielle, de cholestérol et de glycémie, favorisés par l’excès de poids, contribuent pour les trois quarts à cette augmentation du risque. Lequel est majoré en cas de sédentarité. Les personnes qui n’ont pas d’activité physique régulière ont un risque d’AVC supérieur de 25 à 30 % à celles qui en ont une.
L’alcool a aussi un rôle à jouer. En fait, la consommation répétée peut s’accompagner d’une hypertension artérielle ou d’une insuffisance cardiaque. Selon les estimations, le risque d’AVC augmente au-delà de 3 verres standards par jour.
Quid des drogues ?
La consommation de drogues (cannabis, cocaïne) augmente aussi fortement le risque d’AVC. A titre d’exemple, chez des moins de 50 ans, la consommation de cocaïne multiplie par sept le risque d’infarctus cérébral dans les 24 heures suivant la prise.
Enfin, il existe un lien indéniable entre l’accident vasculaire cérébral et le stress. S’il est fort et prolongé, ce dernier impose une charge de travail plus élevée au cœur, et augmente la pression artérielle ainsi que le taux de cholestérol et de glucose dans le sang. Ainsi, une récente étude de l’Université de Galway (Irlande) a montré que la survenue d’un événement stressant augmente le risque d’AVC de 17 %. Et de 31% au-delà de 2 événements.
Comment prévenir ?
En pratique pour réduire le risque d’AVC, il est important de :
- Ne pas fumer ;
- Limiter sa consommation d’alcool ;
- Ne pas consommer de drogues ;
- Équilibrer son alimentation ;
- Pratiquer régulièrement une activité physique ;
- Dépister les maladies qui augmentent le risque : hypertension artérielle, diabète, hypercholestérolémie, fibrillation atriale…
Source de l'article : https://destinationsante.com/tabac-drogues-stress-quand-le-mode-de-vie-augmente-le-risque-davc.html
#coeur #AVC #maladies #cardiovasculaires
- le Mar 28 Fév 2023 - 15:27
- Rechercher dans: AVC (Accident Vasculaire Cérébrale)
- Sujet: Tabac, drogues, stress… quand le mode de vie augmente le risque d’AVC
- Réponses: 0
- Vues: 113
Pipis nocturnes : ils seraient le signe de plusieurs problèmes de santé !
La nycturie est le terme médical pour désigner le besoin d’uriner pendant la nuit. Si elle est plus fréquente chez les personnes âgées ou durant la grossesse, elle peut aussi être le signe d’un problème de santé. On fait le point.Les causes les plus fréquentes de la polyurie nocturne
La polyurie nocturne se distingue de la polyurie globale car elle a lieu la nuit. Les personnes qui en souffrent sont généralement obligées de se lever plusieurs fois par nuit pour aller aux toilettes.Elle est plus fréquente chez les personnes âgées puisqu'en vieillissant, l'organisme produit moins d'aldostérone, une hormone produite par les glandes surrénales qui entraîne une rétention des fluides.
Les femmes enceintes peuvent également être touchées par la polyurie nocturne. Et pour cause, l’utérus appuie sur la vessie, ce qui réduit sa capacité à retenir de grands volumes d’urines.
Les causes les plus graves de la polyurie nocturne
Outre ces modifications physiologiques, certains problèmes de santé peuvent entraîner la polyurie nocturne :- Une infection urinaire ou une infection de la vessie ;
- La prise de certains traitements comme les diurétiques par exemple (ces médicaments prescrits dans le cadre de l’hypertension ou de l’obésité peuvent causer la nycturie comme effet secondaire) ;
Dans des cas plus graves, la polyurie nocturne peut être le signe de :
- l’apnée du sommeil ;
- le diabète?;
- une insuffisance cardiaque ;
- une insuffisance veineuse des membres inférieurs ;
- une insuffisance hépatique ;
- une insuffisance rénale ;
- une maladie neurologique comme la maladie de Parkinson et d'Alzheimer,
- le cancer de la vessie et de la prostate
Si l’envie d’uriner la nuit devient fréquente et si vous observez le moindre symptôme, consultez un médecin sans tarder.
Source de l'article : Pipis nocturnes : ils seraient le signe de plusieurs problèmes de santé ! (passeportsante.net)
#coeur #maladies #cardiovasculaires #insuffisance #cardiaque #rénale
- le Sam 25 Fév 2023 - 16:30
- Rechercher dans: Insuffisance cardiaque
- Sujet: Pipis nocturnes : ils seraient le signe de plusieurs problèmes de santé !
- Réponses: 0
- Vues: 182
Décès de Greg Foster : qu’est-ce que l’amyloïdose ?
L’ancien champion du 110 mètres haies Greg Foster est décédé ce 19 février des suites d’une maladie rare : l’amyloïdose, également appelée amylose. Quels sont les symptômes et les traitements associés à cette pathologie cardiovasculaire ?
Greg Foster a rendu l’âme ce dimanche 19 février dans la banlieue de Chicago, à Maywood exactement. Ancien champion d’athlétisme, ce dernier s’était notamment fait connaître pour ses performances au 110 mètres haies, dans les années 90. Agé de 64 ans, l’ancien sportif était atteint d’une amyloïdose cardiaque, maladie rare diagnostiquée en 2016 après une chimiothérapie. Puis Greg Foster, détenteur du premier titre au saut de haies à Helsinki en 1983, avait été greffé d’un cœur en 2020. Des informations relayées par nos confrères de L’Equipe.Complication en insuffisance cardiaque
L’amyloïdose se traduit par « une rigidité du muscle cardiaque et affecte sa capacité de relaxation et de contraction menant à l’insuffisance cardiaque », détaillent les spécialistes de l’Institut de cardiologie de Montréal. Certaines formes d’amyloïdose sont héréditaires. Toutes se traduisent par l’accumulation anormale d’une protéine.Le diagnostic se pose par divers moyens : « l’échocardiographie, l’électrocardiogramme, la résonnance magnétique cardiaque, la biopsie endomyocardique (biopsie cardiaque), la prise de sang pour doser les chaînes légères et évaluer l’atteinte des différents organes, l’analyse génétique (prise de sang). »
Chimiothérapie, greffe de cœur
Le traitement de l’amyloïdose repose sur « la médication [prescrite] pour le traitement de l’insuffisance cardiaque », relaie le site québécois. Il existe aussi « un traitement spécifique selon le type d’amyloïdose trouvée ». Ainsi, la même approche thérapeutique que celle proposée dans le cadre du myélome multiple pourra être prescrite : des séances de « chimiothérapie et une transplantation de moelle osseuse ». Pour compenser la fragilité cardiaque, une pacemaker défibrillateur peut aussi être implanté. Lorsque le cœur est trop atteint et que ses parois deviennent trop rigides pour assurer son bon fonctionnement, une greffe de cœur devient nécessaire.Une transplantation hépatique peut également être indiquée pour restaurer la fonction de la protéine à l’origine de la rigidification du muscle cardiaque. Enfin, de nouveaux traitements, « les TTR gene silencers ont été développé ces dernières années et semblent très prometteurs », concluent des chercheurs de la Revue Médicale Suisse.
Source de l'article : Décès de Greg Foster : qu’est-ce que l’amyloïdose ? - A la une - Destination Santé (destinationsante.com)
#coeur #amylose #insuffisance #cardiaque #maladies #cardiovasculaires
- le Sam 25 Fév 2023 - 16:24
- Rechercher dans: Amylose Cardiaque
- Sujet: Décès de Greg Foster : qu’est-ce que l’amyloïdose ?
- Réponses: 0
- Vues: 568
Mort subite : la cardiogénétique en prévention
Par définition, la mort subite ne prévient pas. Il serait pourtant possible d’en prévenir la survenue par un simple dépistage sanguin. Et ce dans le cadre de maladies cardiaques génétiques. Explications.
Certaines maladies génétiques affectant le cœur augmentent le risque de mort subite. Comment améliorer la prévention de ces pathologies ? En misant sur la cardiogénétique, discipline née dans les années 1990 et en plein essor depuis 2010.« Cette approche a considérablement augmenté les chances de survie de nombreux patients », souligne Philippe Chevalier, cardiologue à l’hôpital Louis-Pradel de Lyon. Un point important en termes de santé publique : en effet chaque année en France 60 000 patients perdent la vie par la mort subite. Chez les moins de 45 ans, la cause sous-jacente est souvent une maladie génétique.
La cardiogénétique consiste à mettre en place un suivi rapproché auprès des patients présentant un risque de développer l’une des 200 maladies cardiaques génétiques. A savoir que ces pathologies sont réparties en deux groupes : les cardiomyopathies caractérisées par un défaut anatomique d’une part, et les arythmies quand le cœur bat trop rapidement, trop lentement ou de façon irrégulière d’autre part.
Extraction de l’ADN et électrocardiogramme
Contrairement aux maladies cardiovasculaires liées au mode de vie*, les maladies cardiaques génétiques sont liées à « des mutations impliquées dans la fabrication de protéines indispensables au bon fonctionnement du cœur », rappellent à ce sujet des chercheurs de l’Inserm.
Mais de quelle façon les médecins peuvent-ils repérer cette fragilité ? « Concrètement, nous extrayons l’ADN du patient à partir d’un échantillon de sang et le séquençons. Puis à l’aide de logiciels de bioinformatique, nous procédons à une analyse ciblée d’un panel de plus de 100 gènes connus pour être impliqués dans la pathologie soupçonnée », détaille Gilles Millat, responsable du laboratoire de cardiogénétique des Hospices civils de Lyon.
Le patient pourra ensuite se voir prescrire des électrocardiogrammes spécialisés et passer des examens d’imagerie cardiaque. « Si le résultat du test génétique confirme le diagnostic du cardiologue, celui-ci prescrit un traitement adapté : une modification du mode de vie, un traitement médicamenteux ou non (pacemaker, défibrillateur), et/ou la mise en place d’une surveillance médicale régulière », étaye Gilles Millat. Des tests génétiques sont par ailleurs proposés aux proches du patient (mère, père, frères et sœurs ou enfants).
Selon une étude menée auprès de 4 185 patients, « ces tests génétiques permettent aujourd’hui d’identifier de façon quasiment certaine les mutations génétiques en cause, dans 30 à 40 % des cas ». Un chiffre qui ne pourra qu’augmenter étant donné les nouvelles mutations constamment découvertes comme étant impliquées dans des maladies cardiaques.
10 centres référents
En France, les services de cardiogénétique sont aujourd’hui accessibles à l’hôpital de la Pitié-Salpêtrière à Paris (APHP), à l’hôpital Louis-Pradel à Lyon, les hôpitaux Necker, Ambroise Paré, Bichat, Mondor et Georges-Pompidou à Paris, dans les CHU de Nantes, Bordeaux et Grenoble.
A noter : la cardiogénétique pourrait aussi entrer dans le dépistage du risque d’infarctus du myocarde dans les « familles dites à infarctus » dans lesquelles « une combinaison de multiples mutations génétiques qui, indépendamment, peuvent chacune avoir des effets minuscules mais qui, combinées, augmenteraient significativement le risque d’infarctus du myocarde », conclut le Pr Philippe Chevalier, cardiologue à l’hôpital Louis-Pradel de Lyon.
Source de l'article : https://destinationsante.com/mort-subite-la-cardiogenetique-en-prevention.html
#coeur #maladies #cardiovasculaires
- le Jeu 23 Fév 2023 - 10:11
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Mort subite : la cardiogénétique en prévention
- Réponses: 0
- Vues: 284
Mulhouse : Une start-up va révolutionner la médecine cardiaque pour sauver les cœurs brisés
Est-ce la fin des greffes et traitements médicamenteux lourds et à vie pour réparer les cœurs brisés après un infarctus du myocarde sévère ? L’avenir est à la régénération cellulaire, en clair, devenir son propre médicament à partir de ses propres cellules, assure la start-up mulhousienne Cellprothera. D’ailleurs elle y travaille déjà depuis plus d’une dizaine d’années et ses recherches avancent à grand pas. La start-up de biotechnologie médicale réalise en ce moment même des essais cliniques en France, au Royaume-Uni, sur des patients qui ont déjà fait un infarctus du myocarde lourd.Avec des résultats très encourageants qui laissent espérer la première thérapie sur le marché dans les deux années à venir. Peut-être même dans un an si elle bénéficie de procédures réglementaires accélérées, mises en place pour les thérapies très innovantes et qui répondent à un besoin où il n’existe pas encore de thérapie.
Si l’on parle depuis longtemps de la régénération cellulaire, si elle a déjà trouvé des applications, il n’y a en revanche « pas beaucoup de thérapie disponible sur le marché, explique Matthieu de Kalbermatten, président de CellProthera. On en a beaucoup entendu parler depuis trente ans, mais, de là à avoir un médicament qui soit autorisé et qui fonctionne, il y a encore un pas à faire. Car, même si la thérapie régénératrice a beaucoup de possibilités, de cellules souches, toutes ne fonctionnent pas pour les mêmes pathologies », précise-t-il.
Une thérapie à utiliser rapidement après l’infarctus
Pour l’heure, la science arrive en effet à faire des greffes de peau, refaire de la peau, refaire de la cornée pour les yeux, « mais pas, par exemple, la régénération du cœur. Pour ça, aujourd’hui, il n’y a rien, explique Matthieu de Kalbermatten, qui détaille : Il faut trouver les bonnes cellules, pour essayer de recréer du muscle cardiaque, les bons vaisseaux, tout le tissu cardiaque, précise le président de CellProtera. On travaille sur un type de cellule particulier, la CD34, que l’on trouve en toute petite quantité dans la moelle osseuse. On pensait, pour faire simple, qu’elle ne faisait que reconstruire des cellules sanguines comme les globules rouges ou blancs, mais on s’est rendu compte qu’elle avait d’autres capacités, qu’elle pouvait régénérer du foie, des tissus vasculaires, cardiaques, mais il faut savoir la manipuler. »La start-up travaille pour cela très tôt après l’infarctus, ce qui la rend pionnière en la matière. « On est très peu à travailler sur ce temps-là. C’est un concept thérapeutique unique au monde de réparation tissulaire du myocarde. On pense que les cellules souches ont plus d’impact quand le cœur vient d’être endommagé, dans le mois qui suit l’infarctus », souligne Matthieu de Kalbermatten. Comment ? Les cellules prélevées par une prise de sang, sont démultipliées dans un automate. Elles sont ensuite injectées dans les tissus du cœur à réparer. Chacun devient donc son propre médicament.
Pour l’instant, une trentaine de patients ont été traités dans le cadre des essais cliniques. Des essais qui bénéficient d’un conseil d’experts qui réunit les plus grands noms de la cardiologie.
De nombreux avantages
Des cellules médicaments qui sont un réel espoir et présentent de sérieux avantages pour le patient, explique CellProthera, car cette thérapie, qui se pratique en une seule injection dans la zone abîmée, améliorerait durablement la fonction cardiaque et donc la qualité et l’espérance de vie du patient. L’occasion au passage d’éviter un traitement médicamenteux lourd lié à l’insuffisance cardiaque et dans certains cas, une alternative efficace même à la transplantation cardiaque. Une bonne nouvelle aussi pour la société, car cela réduirait significativement le coût de la prise en charge des patients, les opérations chirurgicales, les hospitalisations multiples…Un concept qui ouvre des perspectives et pourrait, à terme, être utilisé pour les angines de poitrine réfractaires ou même après un AVC, explique CellProthera. Des recherches sur ces dernières thérapies sont d’ailleurs déjà bien entamées par la start-up. Mais pour l’heure, ce sont les petits cœurs brisés qui vont pouvoir être réparés.
Source de l'article : https://www.20minutes.fr/sante/4024534-20230221-mulhouse-start-up-va-revolutionner-medecine-cardiaque-sauver-urs-brises
#coeur #infarctus #maladies #cardiovasculaires
- le Mer 22 Fév 2023 - 9:21
- Rechercher dans: Infarctus du myocarde
- Sujet: Mulhouse : Une start-up va révolutionner la médecine cardiaque pour sauver les cœurs brisés
- Réponses: 0
- Vues: 149
Santé cardiaque : ce gène anti-vieillissement permettrait de rajeunir le coeur de 10 ans
Un gène que l'on retrouve fréquemment chez les centenaires permettrait de retarder le vieillissement du cœur, selon une récente étude. Explications.Le secret de la longévité des centenaires résiderait dans leur ADN, et notamment dans un gène en particulier. C'est le constat dressé par des chercheurs de l'Université de Bristol (Royaume-Uni) et du groupe de scientifiques MultiMedica de Milan (Italie). Dans une étude publiée le 13 janvier 2023 dans la revue Cardiovascular Research, les chercheurs britanniques et italiens ont découvert un gène spécifique que l'on retrouve fréquemment chez les centenaires et qui permettrait de ralentir le vieillissement du cœur. Son nom ? "LAV-BPIFB4".
Selon les auteurs de l'étude, il existe des régions dans le monde appelées "zones bleues", dans lesquelles les personnes sont moins sujettes aux complications cardiovasculaires et peuvent vivre souvent jusqu'à 100 ans ou plus. Porteuses du "gêne mutant sain" LAV-BPIFB4, ces individus auraient tendance à rester en bonne santé. Ainsi, les chercheurs ont émis une hypothèse selon laquelle ce gène pourrait contribuer à garder leur cœur jeune en le protégeant contre les maladies liées au vieillissement, comme l'insuffisance cardiaque.
Le gène LAV-BPIFB4 serait capable de faire reculer le vieillissement du cœur de 10 ans
Pour aller plus loin dans leur théorie, les scientifiques ont réalisé des essais sur des souris en leur injectant le gène en question, le "LAV-BPIFB4". Ces derniers ont découvert que lorsqu'il a été administré à des rongeurs âgés dont le cœur n'était pas en bonne santé, le gène aurait fait reculer "l'âge biologique du cœur de plus de 10 ans".Au cours des trois ans d'études, les chercheurs ont également analysé l'impact de ce gène sur des cellules humaines. Ces derniers ont administré le gène dans des cellules cardiaques de patients âgés souffrant de graves problèmes cardiaques. Résultat ? Ils ont observé un processus de rajeunissement cardiaque : "Les cellules cardiaques des patients âgés atteints d'insuffisance cardiaque ont recommencé à fonctionner correctement, se révélant plus efficaces dans la construction de nouveaux vaisseaux sanguins", souligne Monica Cattaneo, chercheuse au sein du groupe MultiMedica, dans un communiqué.
Maladies cardiovasculaires : ce gène aurait un effet protecteur
Autre constat des chercheurs : une seule administration du gène mutant anti-vieillissement permettait de stopper le déclin de la fonction cardiaque chez les souris d'âge moyen. "Nos résultats confirment que le gène LAV-BPIFB4 peut inverser le déclin des performances cardiaques, notamment chez les personnes âgées", explique le Professeur Madeddu, l'un des auteurs de l'étude, dans le communiqué.Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/sante-cardiaque-ce-gene-anti-vieillissement-permettrait-de-rajeunir-le-coeur-de-10-ans-2149198
#coeur #maladies #cardiovasculaires
- le Mer 15 Fév 2023 - 11:03
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Santé cardiaque : ce gène anti-vieillissement permettrait de rajeunir le coeur de 10 ans
- Réponses: 0
- Vues: 30
Maladies cardiovasculaires : cette intolérance alimentaire répandue renforcerait les risques
Lactose, arachides... Il existe de nombreuses intolérances alimentaires. Selon des chercheurs britanniques, l'une d'entre elles pourrait renforcer les risques de développer une maladie cardiovasculaire.Les maladies cardiovasculaires sont "la première cause de mortalité dans le monde", rappelle l'Organisation Mondiale de la Santé (OMS) [url=https://www.who.int/fr/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds)#:~:text=Les maladies cardiovasculaires constituent un,sanguins qui alimentent le cerveau)]sur son site[/url]. Si certains facteurs de risque "comportementaux", tels que le tabagisme ou encore le manque d'activité physique, sont pointés du doigt, une simple intolérance alimentaire pourrait également être mise en cause : c'est le constat dressé par des chercheurs de l'Université d'Oxford (Royaume-Uni), dans de nouveaux travaux parus dans la revue BMJ Medicine.
Cette intolérance alimentaire renforcerait les risques de maladies cardiovasculaires
Ils ont analysé les données de 469.095 adultes âgés de 40 à 69 ans, issues de l'étude "UK Biobank" menée entre 2006 et 2010. Parmi les participants, 2.083 souffraient d'une intolérance au gluten, également appelée maladie coeliaque. En revanche, ils ne présentaient pas de pathologies cardiovasculaires. "La maladie cœliaque a été associée à un risque accru de maladie cardiovasculaire", avancent d'emblée les scientifiques.En effet, près de 40.687 incidents liés à des troubles cardiaques sont survenus lors d'une période de suivi de douze ans, dont 218 chez des patients touchés par une intolérance au gluten : cela équivaut à un taux d'incidence annuel de 9 personnes sur 1.000, contre 7,4 sur 1.000 pour celles n'ayant pas montré de signes de maladie coeliaque.
Suivre un régime sans gluten pourrait-il réduire les risques de maladies cardiovasculaires ?
Selon les chercheurs, les participants qui souffrent d'une intolérance au gluten ont 27% de risques supplémentaires de développer une maladie cardiovasculaire, comme une crise cardiaque ou encore un accident vasculaire cérébral (AVC). "Cette étude souligne l'importance de la maladie cardiovasculaire en tant que complication potentielle de la maladie cœliaque", détaillent-ils dans un communiqué.Cependant, ces travaux ne permettent pas de mettre en lumière une relation de cause à effet. "En outre, il convient d'étudier dans quelle mesure l'adhésion à un régime sans gluten chez les personnes atteintes de la maladie cœliaque entraîne une réduction du risque, ou si le régime sans gluten lui-même contribue à l'augmentation du risque identifié", concluent ainsi les scientifiques. De nouvelles recherches seront donc nécessaires.
Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/maladies-cardiovasculaires-cette-intolerance-alimentaire-repandue-renforcerait-les-risques-2149671
#coeur #maladies #cardiovasculaires #alimentation
- le Mer 15 Fév 2023 - 10:52
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Maladies cardiovasculaires : cette intolérance alimentaire répandue renforcerait les risques
- Réponses: 0
- Vues: 159
Les femmes invitées à prendre soin de leur cœur
En ce jour dédié à l’amour, la fondation Agir pour le Coeur des Femmes met en avant une série de témoignages forts et inspirants sur des femmes qui ont traversé un accident cardiovasculaire. Une façon de parler d’une évidence par toujours connue : les femmes aussi peuvent souffrir du cœur, et en prendre soin peut vous sauver la vie.Emilie, 36 ans, a vécu un tako-tsubo à la mort de son mari ; Isabelle, 57 ans, a sauvé la vie d’une amie en prenant ses symptômes cardiaques au sérieux ; Carole 46 ans, à découvert qu’elle faisait un infarctus… Au total, la fondation Agir pour le cœur des femmes publie en ce jour de Saint-Valentin le témoignage de 6 femmes impactées d’une façon ou d’une autre par un accident cardiovasculaire. Six femmes aujourd’hui debout, pour avoir pris les bonnes décisions en ce qui concerne leur cœur et avoir consulté un professionnel à temps. Car oui, le cœur des femmes est aussi touché que celui des hommes, voire plus.
Les maladies cardiovasculaires, première cause de mortalité chez la femme
Maladies de l’environnement et du mode de vie, les maladies cardiovasculaires ne sont plus réservées aux hommes. Elles sont même devenues la première cause de mortalité chez les femmes, avec 200 décès par jour en France constate la fondation. Constat plus interpellant encore, ces femmes sont touchées de plus en plus jeunes, dès la quarantaine, conséquence de l’évolution de leur mode de vie (tabagisme, sédentarité, surpoids, stress... ). Résultat : les hospitalisations des femmes de 45 à 54 ans en France pour un infarctus du myocarde progressent de 5 % par an.
À âge égal, les femmes ont davantage de facteurs de risque que les hommes, avec des artères plus fines et plus fragiles. Elles sont également soumises à des situations à risque spécifiques, aux trois phases clés de leur vie hormonale : contraception, grossesse et ménopause. Ces facteurs de risques spécifiques aux femmes liés à leur physiologie aux symptômes atypiques en passant par l’absence de temps pour prendre soin d’elles et le manque de prévention dédiée participent à cette augmentation du nombre d'accidents cardiovasculaires. Pourtant, 8 décès sur 10 pourraient être évités avec une prévention efficace.
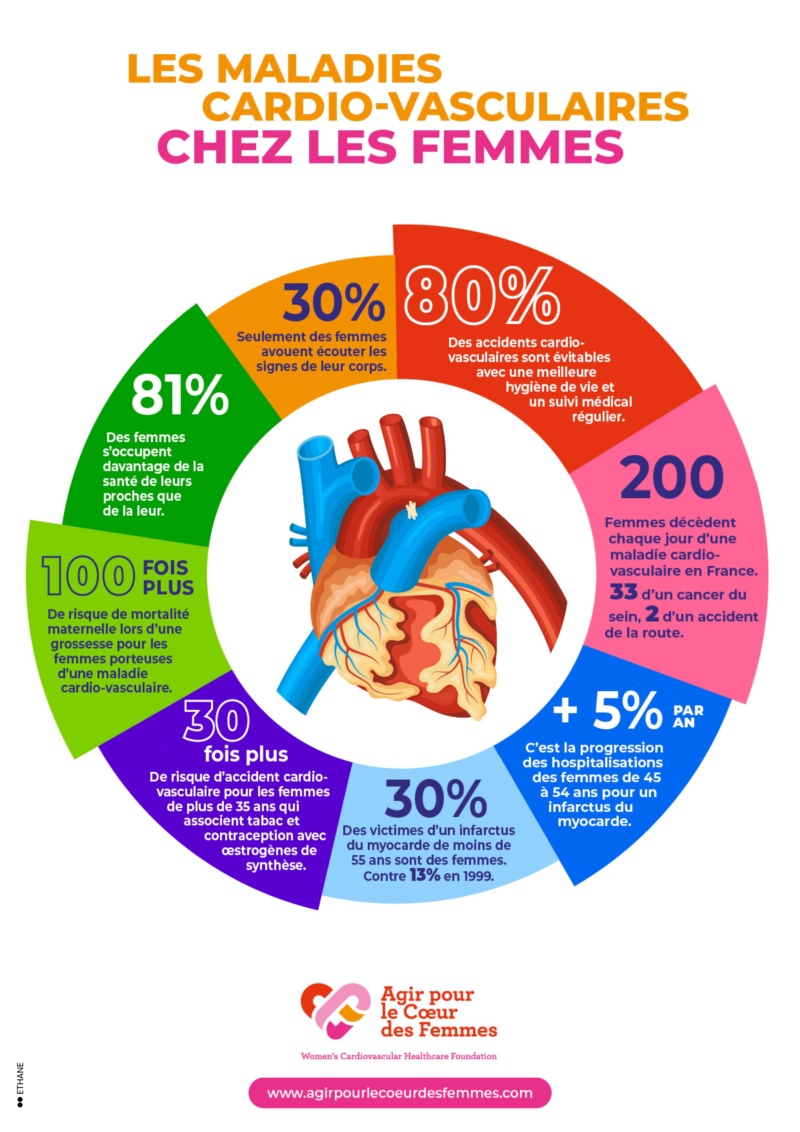
Source de l'article : https://www.doctissimo.fr/sante/maladies/maladies-cardiovasculaires/maladies-cardiovasculaires-chez-les-femmes/pour-la-saint-valentin-les-femmes-invitees-a-prendre-soin-de-leur-cour/affa1d_ar.html
#coeur #maladies #cardiovasculaires
- le Mer 15 Fév 2023 - 10:23
- Rechercher dans: Les femmes et les maladies cardiovasculaires
- Sujet: Les femmes invitées à prendre soin de leur cœur
- Réponses: 0
- Vues: 323
Peut-on faire du sport quand on souffre d’arythmie cardiaque ?
Le sport est indispensable pour une bonne santé cardiovasculaire. Mais lorsque notre cœur défaille, peut-on vraiment poursuivre une activité physique ? Faut-il privilégier certains sports plutôt que d’autres ? Réponses du Dr Claude Kouakam, cardiologue.La pratique d’une activité sportive régulière est bénéfique pour l’esprit, mais aussi pour le corps. Et cela vaut pour tout le monde : mis à part quelques exceptions, la plupart des patients en proie à une arythmie cardiaque sont encouragés à se mettre au sport. "Toutefois, cette pratique sportive doit être très encadrée, car le risque zéro n’existe pas", précise le Dr Claude Kouakam, médecin cardiologue, spécialisé dans la prise en charge des troubles du rythme cardiaque et responsable de l’unité Syncope et du Plateau technique rythmologique non invasif à l’Institut Cœur Poumon du CHU Lille.
Les bienfaits de l’activité physique pour le cœur et les artères des sportifs
La sédentarité est un facteur majeur de risque cardiovasculaire. L’activité physique au sens large, elle, favorise le bon fonctionnement de notre cœur et des artères qui l’alimentent.Sur le plan médical, comme le détaille la Fédération française de Cardiologie (source 1) l’activité physique :
- permet d’améliorer la performance du myocarde. En somme, la force de contraction du cœur augmente, ce qui lui permet de fournir un moindre effort pour propulser le sang dans l’organisme ;
- contribue à lutter contre l’hypertension artérielle ;
- protège les artères en améliorant leur vasodilatation, ce qui limite le risque de formation de caillots ;
- et favorise le maintien d’un bon équilibre glycémique et participe à la prévention du diabète de type 2.
Par ailleurs, elle améliore aussi grandement la qualité de vie des patients en proie à une arythmie cardiaque :
- elle permet d’effectuer plus facilement des tâches quotidiennes, comme monter les escaliers ou porter des sacs de courses ;
- elle réduit les niveaux de stress et d’anxiété ;
- elle accroît l’enthousiasme et l’énergie au quotidien ;
- elle améliore la qualité du sommeil ;
- et elle permet de gagner en confiance en soi.
"La clé du succès, c’est la régularité", insiste le Dr Kouakam. En effet, les substances bienfaisantes sécrétées par notre corps après une activité physique ne font effet que 24 à 36 heures D’où l’importance de la régularité.
Source de l'article : https://www.santemagazine.fr/sante/maladies/maladies-cardiovasculaires/peut-on-faire-du-sport-quand-on-souffre-darythmie-cardiaque-964535
#coeur #arythmie #maladies #cardiovasculaires #sport
- le Mar 14 Fév 2023 - 9:39
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Peut-on faire du sport quand on souffre d’arythmie cardiaque ?
- Réponses: 0
- Vues: 132
Pour éloigner les maladies cardiovasculaires, pensez aux fraises !
Deux nouvelles études présentées lors d’un récent congrès américain sont formelles : une quinzaine de fraises par jour aurait des effets bénéfiques sur la santé cardiaque et les fonctions vasculaires. A consommer sans modération dès l’arrivée de la saison !Le saviez-vous ? Un régime alimentaire pauvre en fruits vous expose à des risques de maladies cardiovasculaires et de diabète. Mais selon le 9e symposium biennal sur les avantages pour la santé des baies qui s’est tenu à Tampa, en Floride, les fraises seraient de véritables atouts pour la santé cardiovasculaires. Des bienfaits établis dès une quinzaine de fraises par jour ou 150g.
Les fraises, des alliées pour améliorer la résistance à l'insuline et améliorer la fonction vasculaire
Deux essais cliniques ont établi ce lien entre les fraises et l'amélioration de divers marqueurs des maladies cardiovasculaires. Dans un essai croisé contrôlé randomisé incluant 33 adultes obèses mené par l'Université du Nevada, la consommation quotidienne de 225g de fraises par jour a considérablement amélioré la résistance à l'insuline et modérément amélioré la taille des particules de lipoprotéines de haute densité (HDL) par rapport au groupe témoin.
Une autre étude menée à l'Institut de technologie de l'Illinois auprès de 34 hommes et femmes adultes atteints d'hypercholestérolémie modérée a révélé que la fonction vasculaire, telle qu'indiquée par la dilatation médiée par le flux, s'améliore une heure seulement après la consommation de fraises.
Un médicament sucré et rouge de saison
“Nous pensons que ces preuves soutiennent le rôle des fraises dans une approche 'aliment comme médicament' pour la prévention du diabète de type 2 et des maladies cardiovasculaires chez l'adulte” a soutenu l'enquêteur principal de la première étude.
Une, voire deux bonnes nouvelles assurément, quand on sait que les fraises sont l’un des fruits les plus appréciés des deux côtés de l’Atlantique et qu’une portion de fraises (soit 8 fruits) remplit déjà la valeur quotidienne recommandée de vitamine C ainsi qu’une foule d'autres nutriments. De quoi les ajouter à vos menus, aussi souvent que possible !
Source de l'article : https://www.doctissimo.fr/nutrition/alimentation-et-sante/bien-manger-pour-etre-en-bonne-sante/alimentation-et-maladies-cardiovasculaires/pour-eloigner-les-maladies-cardiovasculaires-pensez-aux-fraises/df30bc_ar.html?fbclid=IwAR02lAc6FK8B4Fi_wSO7xqMgfSU7qj8O4OVrcpxCK1qgKVJIHDqxPcEEHFs
#coeur #maladies #cardiovasculaires #alimentation #diabète
- le Lun 13 Fév 2023 - 13:24
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Pour éloigner les maladies cardiovasculaires, pensez aux fraises !
- Réponses: 0
- Vues: 119
En pleine crise de tachycardie, le cœur de cet homme monte à 600 battements par minute
Les examens ont révélé que le taux de troponine dans le sang du patient était anormalement élevé.C’est une première. Aux États-Unis, les médecins de l’hôpital Saint-Vincent de Worcester dans le Massachusetts ont été les témoins d’une scène unique. Un patient de 57 ans a senti son cœur s’emballer… allant jusqu’à 600 pulsations par minute pendant une vingtaine de secondes. Par comparaison, la fréquence cardiaque au repos d’un adulte se situe généralement entre 60 et 80 pulsations. Lors d’un exercice physique intense, elle peut atteindre 200.
Cet homme est tétraplégique depuis dix ans suite à un accident de la route. À cause de malaises à répétition et de douleurs dans la poitrine, il a été admis à l’hôpital. Comme l’explique Futura Sciences, il s’est fait poser un stent par le passé pour maintenir son artère coronaire droite ouverte.
Dysfonctionnement cardiaque
Si les médecins pensent en premier lieu à un problème cardiaque, les examens écartent ce souci et ne révèlent aucune anomalie. En revanche, les examens ont révélé que le taux de troponine dans le sang du patient était anormalement élevé. Cette protéine du muscle cardiaque permet la contraction musculaire, sa présence à un niveau trop important est le signe d’un dysfonctionnement cardiaque. Et c’est cette dernière qui pourrait être responsable de cette tachycardie impressionnante. Le cœur du patient s’est emballé pendant vingt secondes avant de redescendre à 300 battements par minute, un rythme encore trop élevé. Pendant l’épisode à 600 pulsations, il a été victime de plusieurs malaises.Après cet évènement, il a été opéré et les médecins sont parvenus à déboucher la partie distale de son artère coronaire droite.
Source de l'article : https://www.santemagazine.fr/actualites/actualites-sante/en-pleine-crise-de-tachycardie-le-coeur-de-cet-homme-monte-a-600-battements-par-minute-964461?#at_medium=email&at_emailtype=retention&at_campaign=Quot_SAM&at_send_date=20230208&M_BT=17059782434867
#coeur #maladies #cardiovasculaires
- le Jeu 9 Fév 2023 - 12:24
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: En pleine crise de tachycardie, le cœur de cet homme monte à 600 battements par minute
- Réponses: 0
- Vues: 143
Quand le froid influe sur les traitements
Les températures froides ne sont pas sans effet sur nos organismes, et plus encore en cas de prise de médicaments. Voici quelques règles de prudence.
Qu’elles soient très froides ou très chaudes, les températures extrêmes stressent l’organisme, qui doit s’adapter pour maintenir la température corporelle à 37°C. Par exemple, en brûlant plus de calories pour produire de la chaleur et en réduisant le débit sanguin vers les extrémités afin de privilégier les organes vitaux (d’où l’importance de porter gants et bonnet).Le mécanisme naturel de thermorégulation peut cependant se dérégler, lorsque l’on prend certains types de médicaments. Les benzodiazépines, les barbituriques et certains neuroleptiques, ainsi que certains antihypertenseurs et vasodilatateurs peuvent en effet « majorer les effets du froid sur l’organisme et aggraver une hypothermie », soit la baisse de la température du corps sous la barre des 35°C, prévient l’Assurance-maladie.
Les somnifères et sédatifs, connus pour leur impact sur la vigilance, peuvent aussi altérer les capacités à agir de manière appropriée pour se protéger contre le froid.
Action perturbée
La réduction du débit sanguin consécutive à la vasoconstriction peut en outre perturber l’action de médicaments à base de lithium (utilisé notamment pour certains troubles psychiatriques) ou de digoxine (insuffisances cardiaques, fibrillations auriculaires…). Elle peut également réduire l’efficacité des médicaments sous forme de patchs appliqués sur la peau ou administrés par voie sous-cutanée.
Si vous êtes concernés par l’un de ces traitements, n’hésitez pas à en parler à votre médecin. C’est lui qui évaluera l’intérêt ou non de faire évoluer votre traitement.
A noter : L’alcool aggrave le risque d’hypothermie. Il est donc fortement déconseillé d’en consommer en cas de chute importante des températures.
Source de l'article : https://destinationsante.com/quand-le-froid-influe-sur-les-traitements.html
#coeur #maladies #cardiovasculaires #insuffisance #cardiaque
- le Jeu 9 Fév 2023 - 12:14
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Quand le froid influe sur les traitements
- Réponses: 0
- Vues: 814
AVC, infarctus… Deux fois plus de risque chez les femmes ayant eu une prééclampsie
Une importante étude menée auprès de plus d’un million de femmes démontre que la prééclampsie expose à un risque deux fois plus élevé d’accident vasculaire cérébral (AVC) et d’infarctus du myocarde, même 20 ans suivant l’accouchement.Une étude publiée dans l’European Journal of Preventive Cardiology présente les travaux de recherches d’une équipe qui a suivi 1 157 666 femmes enceintes au Danemark entre 1978 et 2017. Ces femmes ont été suivies jusqu'à 39 ans après l'accouchement. L’étude précise que toutes les participantes étaient exemptes de maladies cardiovasculaires avant la grossesse. S’il a déjà été établi que la prééclampsie entraîne un risque élevé de maladie cardiovasculaire, l’analyse des données de cette nouvelle étude a permis de révéler que les femmes qui ont eu une prééclampsie pendant la grossesse sont plus susceptibles d'avoir un infarctus du myocarde ou un accident vasculaire cérébral (AVC).
AVC, infarctus et prééclampsie, un lien établi même 20 ans après l’accouchement
Les données ont été divisées en deux groupes : celles des femmes n’ayant pas eu de prééclampsie et celles qui ont souffert de cette complication de la grossesse. "Cela nous a permis d'évaluer exactement quand les maladies cardiovasculaires surviennent chez les femmes avec et sans prééclampsie, et d'estimer le risque dans différents groupes d'âge et à différentes durées de suivi", a déclaré le Dr Sara Hallum, l’une des chercheuses de l’étude danoise. Les scientifiques ont ainsi découvert que les femmes ayant eu une prééclampsie étaient quatre fois plus susceptibles de subir une crise cardiaque et trois fois plus susceptibles d'avoir un accident vasculaire cérébral dans les 10 ans suivant l'accouchement. D’autre part, même 20 ans plus tard, le risque d'AVC ou d’infarctus était deux fois plus élevé dans le groupe atteint de prééclampsie. L’étude va plus loin et révèle que les femmes âgées de 30 à 39 ans ayant souffert de prééclampsie ont 5 fois plus de risque d’avoir une crise cardiaque par rapport au groupe de femme du même âge n’ayant pas eu cette maladie. Ce groupe de femmes a également 3 fois plus de risque d’avoir un AVC… Quant aux femmes de plus de 50 ans, elles ont deux fois plus de risque d’avoir un AVC et/ou une crise cardiaque comparées aux femmes n’ayant pas eu de prééclampsie.
Prééclampsie, un syndrome qui apparaît généralement durant la 1ère grossesse
Le Dr Sara Hallum a précisé dans un communiqué de presse que ces résultats permettraient de mieux suivre les femmes ayant eu une prééclampsie afin de les orienter vers des spécialistes pour éviter la survenue d’AVC et d’infarctus du myocarde en complément des mesures hygiéno-diététiques.
Pour rappel, en France, la prééclampsie touche généralement les primipares (70 à 75% des premières grossesses). Cette maladie de la grossesse qui associe une hypertension artérielle et la présence de protéines dans les urines touche environ 1 à 2% des grossesses. Si 10% de ces prééclampsie évoluent vers une forme sévère, la plupart des femmes accouchent sans difficultés d’un enfant en bonne santé.
Source de l'article : https://www.doctissimo.fr/bien-vieillir/sante/maladies-cardiovasculaires/avc-infarctus-deux-fois-plus-de-risque-chez-les-femmes-ayant-eu-une-preeclampsie/3b8443_ar.html
#coeur #AVC #infarctus #maladies #cardiovasculaires
- le Mer 1 Fév 2023 - 15:37
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: AVC, infarctus… Deux fois plus de risque chez les femmes ayant eu une prééclampsie
- Réponses: 0
- Vues: 137
Maladies cardiovasculaires : voici pourquoi la dépression augmente les risques, selon cette étude
Chaque année, les maladies cardiovasculaires sont responsables de millions de décès. Un facteur de risque en particulier vient d'être mis en lumière par des scientifiques américains : les troubles dépressifs. On fait le point.Les maladies cardiovasculaires sont "la première cause de mortalité dans le monde", rappelle [url=https://www.who.int/fr/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds)#:~:text=Les maladies cardiovasculaires constituent un,sanguins qui alimentent le cerveau)]l'Organisation Mondiale de la Santé (OMS)[/url]. Si de nombreux facteurs de risques comportementaux existent (sédentarité, mauvaise alimentation, abus d'alcool et de tabac...), certaines maladies psychiques pourraient également être mises en cause : c'est ce que révèlent des chercheurs de l'Université John Hopkins Medicine (États-Unis), dans une nouvelle étude publiée dans le Journal of the American Heart Association.
Maladies cardiovasculaires : les personnes qui souffrent de troubles dépressifs seraient plus à risque
Pour la réaliser, ils ont recruté 593.616 jeunes adultes, âgés de 18 à 49 ans. Tous ont dû déclarer s'ils souffraient ou non d'une maladie cardiovasculaire - infarctus du myocarde, angine de poitrine ou accident vasculaire cérébral (AVC) - et s'ils présentaient un ou plusieurs facteurs de risque, tels que de l'hypertension, du diabète ou encore un surpoids. Les scientifiques ont ensuite cherché à savoir s'il existait un potentiel lien entre ces pathologies et des problèmes psychologiques.Chaque participant a donc signalé s'il souffrait de troubles dépressifs et combien de jours il avait estimé avoir subi une "mauvaise santé mentale" au cours du mois dernier. Les travaux ont ainsi révélé que les personnes ayant affirmé qu'elles avaient connu une mauvaise santé mentale pendant une quinzaine de jours avaient un risque 1,5 à 2 fois plus élevé de développer une maladie cardiovasculaire.
Comment expliquer la relation entre les maladies cardiovasculaires et la dépression ?
Alors, comment expliquer ce constat ? "Lorsque vous êtes stressé, anxieux ou déprimé, vous pouvez vous sentir dépassé, et votre rythme cardiaque et votre tension artérielle augmentent", avance Garima Sharma, professeure de médecine associée et auteure principale de l'étude. Elle précise que le fait de souffrir de troubles dépressifs pourrait conduire à "faire de mauvais choix de vie", comme boire beaucoup, fumer ou encore faire moins d'activité physique, ce qui a un "impact négatif" sur le coeur."La relation entre la dépression et les maladies cardiaques est à double sens. La dépression augmente le risque de problèmes cardiaques, et les personnes atteintes de maladies cardiaques souffrent de dépression", ajoute Yaa Adoma Kwapong, également chercheuse. Selon elle, cette nouvelle étude suggère donc que le dépistage et la surveillance des maladies cardiaques chez les personnes souffrant de troubles mentaux devraient être nettement renforcés.
Source de l'article : https://www.femmeactuelle.fr/sante/news-sante/maladies-cardiovasculaires-voici-pourquoi-la-depression-augmente-les-risques-selon-cette-etude-2149412
#coeur #maladies #cardiovasculaires #AVC #hypertension #diabète
- le Mer 1 Fév 2023 - 11:11
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Maladies cardiovasculaires : voici pourquoi la dépression augmente les risques, selon cette étude
- Réponses: 0
- Vues: 154
Livèche de Szechuan : bienfaits santé, utilisations, quelles contre-indications ?
C'est l'une des plantes les plus importantes de la pharmacopée traditionnelle chinoise : le rhizome de cette plante vivace est doté d'actifs puissants. Remède naturel par excellence des maux de tête dans la médecine traditionnelle chinoise, découvrez tous ses bienfaits pour la santé !
Qu'est-ce que la livèche de Szechuan ?
La livèche de Szechuan (Ligusticum wallichii) est une plante vivace de la famille des ombellifères, cultivée en Chine, mais aussi en Corée et au Japon, où son utilisation traditionnelle contre les maux de tête existe depuis des millénaires.C'est la racine de la plante, d'une longueur de 10 cm environ et de 1 à 2 cm de diamètre qui est séchée, puis coupée en fines rondelles pour être consommée sous forme de poudre ou de décoction.
Quels sont les bienfaits de la livèche de Szechuan ?
En Médecine traditionnelle chinoise (MTC), elle est réputée pour mobiliser la circulation sanguine ; une propriété qui est loin de n'être qu'une croyance puisque plusieurs études scientifiques réalisées en Chine sur la plante démontrent qu'elle agit effectivement sur l'agrégation plaquettaire, c’est-à-dire les prémisses de la coagulation, en empêchant les plaquettes de se coller les unes aux autres ; en ce sens, elle favorise la fluidité du sang.Elle serait même au moins aussi efficace que certaines molécules prescrites à des personnes souffrant de troubles de la coagulation ou d'insuffisance circulatoire !
Dans quels cas utiliser la livèche de Szechuan ?
En Asie, c'est le remède naturel par excellence desmaux de tête, qu'elle calme en rétablissant une meilleure circulation. La livèche de Szechuan peut également être bénéfique dans les cas suivants :- douleurs abdominales ou articulaires en raison de son léger effet antalgique ;
- problèmes d'aménorrhée (absence de règles) ;
- troubles suivant un infarctus ou une thrombose cérébrale.
Enfin, elle aurait également un effet relaxant sur les muscles lisses et un léger effet anti-inflammatoire.
Comment consommer la livèche de Szechuan ?
La livèche de Szechuan se consomme essentiellement sous forme de décoction : faire bouillir de 3 à 6g de racine séchée dans 1 litre d'eau durant 5 à 10 minutes, filtrez et consommez tout au long de la journée.La livèche de Szechuan est également présente dans des synergies de plantes sous forme de gélules ou de comprimés. En règle générale, ne pas dépasser les 6 g par jour.
Quelles sont les contre-indications de la livèche de Szechuan ?
Encore relativement peu connue et répandue sous nos latitudes, la livèche de Szechuan est une plante aux propriétés puissantes qui doit être utilisée avec précaution et sous la supervision d'un praticien en MTC.Sa prise est à éviter en cas de :
- règles abondantes et douloureuses,
- grossesse,
- maladie hémorragique,
- prise d'un traitement anticoagulant ou antiplaquettaire.
Attention également aux interactions avec d'autres plantes facilitant la circulation sanguine telles que l'ail, le ginseng ou encore la vigne rouge.
Source de l'article : https://www.topsante.com/plantes-medicinales/fiche/liveche-de-szechuan-bienfaits-sante-utilisations-contre-indications-646746
#coeur #maladies #cardiovasculaires #alimentation
- le Mer 1 Fév 2023 - 10:51
- Rechercher dans: Alimentation, idées de recettes, etc ...
- Sujet: Livèche de Szechuan : bienfaits santé, utilisations, quelles contre-indications ?
- Réponses: 0
- Vues: 120
L’accident ischémique transitoire, à ne pas prendre à la légère
Même lorsque les symptômes d’un accident vasculaire cérébral s’estompent rapidement, il est impératif d’appeler les secours. Selon l’American Heart Association, face à ce que l’on appelle un accident ischémique transitoire, des examens doivent être réalisés pour prévenir la survenue d’un véritable AVC.
Une déformation de la bouche, une faiblesse d’un côté du corps, des troubles de la parole. Ces symptômes sont ceux d’un accident vasculaire cérébral (AVC), mais pas seulement. Ils surviennent également lors d’un accident ischémique transitoire (AIT). Également qualifié d’« AVC d’avertissement », ce phénomène correspond à un blocage temporaire du flux sanguin dans le cerveau.Bien que l’AIT en lui-même ne cause aucun dommage, près d’1 victime sur 5 développe un véritable AVC dans les 3 mois. Et pour la moitié de ceux-là, l’accident survient dans les deux jours. C’est pourquoi il est essentiel de ne pas prendre cet avertissement à la légère.
Identifier les patients à hospitaliser
« Il est très difficile de diagnostiquer un AIT car les patients ont généralement retrouvé un fonctionnement normal au moment de la consultation », explique Hardik P. Amin du Yale New Haven Hospital dans le Connecticut. Néanmoins, étant donné les risques associés, chaque patient devrait être soumis à plusieurs analyses afin de déterminer s’il est à risque d’AVC imminent, et nécessite donc une hospitalisation immédiate.
Pour cela, le score ABCD2 a été mis au point par l’American Heart Association. Il se base sur les éléments suivants : l’âge, la tension artérielle, les symptômes, la durée des symptômes (plus ou moins 60 minutes) et la présence d’un diabète. Pour les patients présentant un score élevé associé à un risque fort, une hospitalisation préventive est indiquée.
De plus, l’AHA recommande que plusieurs examens soient réalisés chez tous les patients dont on soupçonne qu’ils ont fait un AIT : une imagerie des vaisseaux sanguins de la tête et du cou, une IRM du cerveau, une analyse sanguine évaluant le sucre dans le sang, une éventuelle infection, un diabète et le taux de cholestérol. Une consultation en neurologie est également recommandée.
« Intégrer systématiquement cette prise en charge permettrait de distinguer efficacement les patients à hospitaliser et ceux pouvant être suivis à domicile », conclut Hardik P. Amin.
Source de l'article : https://destinationsante.com/laccident-ischemique-transitoire-a-ne-pas-prendre-a-la-legere.html
#coeur #AIT #AVC #maladies #cardiovasculaires
- le Mer 1 Fév 2023 - 9:07
- Rechercher dans: Accident ischémique transitoire
- Sujet: L’accident ischémique transitoire, à ne pas prendre à la légère
- Réponses: 0
- Vues: 611
Le travail de nuit met notre cœur sous pression
Alors que le travail dominical créée la polémique dans les médias, le corps médical s’intéresse à ses éventuels effets sur notre santé. A en croire les spécialistes, celui-ci n’aurait pas de répercussions négatives au niveau physiologique mais plutôt des répercussions psychologiques car le dimanche est culturellement perçu comme un jour de repos.En revanche si travailler le dimanche ne nuit pas à la santé les horaires décalés et le travail de nuit occasionnent eux des troubles cardio-vasculaires sévères. Indépendamment de l’âge, du sexe et des facteurs de risque traditionnels les travailleurs de nuit augmentent leurs risques de crises cardiaques de 23%, de 24% pour les accidents coronariens et de 5% pour les accidents vasculaires cérébraux. Mais au-delà de la survenue des maladies cardiovasculaires, ces rythmes décalés augmentent aussi l’incidence de l’hypertension artérielle, de la sédentarité, du tabagisme et d’une alimentation déséquilibrée à l’origine du surpoids.
Sachant que pour préserver sa santé cardio-vasculaire un adulte doit dormir entre 7 et 9 heures par nuit, le travail nocturne dérègle donc l’horloge biologique et il est nécessaire que les employeurs informent leurs salariés de cet impact en préconisant des pauses et en encourageant le personnel de nuit à vérifier régulièrement sa pression artérielle ainsi que son poids.
Source de l'article : http://www.fondation-recherche-cardio-vasculaire.org/le-travail-de-nuit-met-notre-coeur-sous-pression/
- le Mer 1 Fév 2023 - 8:53
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Le travail de nuit met notre cœur sous pression
- Réponses: 0
- Vues: 91
Conseils pratiques pour les insuffisants cardiaques
Eviter les fortes chaleursEviter les périodes de grands froids
Eviter de manipuler des charges loudres
Eviter des trajets longs (par exemple domicile/travail)
#coeur #maladies #cardiovasculaires #insuffisance #cardiaque
- le Lun 30 Jan 2023 - 11:18
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Conseils pratiques pour les insuffisants cardiaques
- Réponses: 0
- Vues: 196
Le virus de la varicelle et du zona expose à un risque accru de de maladies cardiovasculaires
Environ 90 % de la population humaine a été infectée par le virus de la varicelle et du zona (VZV). Un virus très commun qui semble aussi augmenter le risque de problèmes cardiovasculaires chez les personnes âgées. Ce risque persisterait pendant plus de dix ans ! Pourquoi ce virus fragilise-t-il le cœur ?La grande majorité des humains ont été infectés par le virus de la varicelle et du zona (VZV) au cours de leur vie. La primo-infection par ce virus très contagieux a souvent lieu durant l'enfance et prend la forme de la varicelle. Après cela, le VZV reste latent dans le corps humain, caché à l'intérieur des cellules. Dans des circonstances encore mal comprises, le VZV peut à nouveau se multiplier et causer une maladie : le zona. On estime qu'environ un tiers des personnes infectées par le VZV développeront un zona au cours de leur vie, avec un risque qui augmente avec l'âge. Or, les scientifiques de l'université de médecine d'Harvard ont calculé que les personnes qui ont souffert d'un zona ont 30 % de risque en plus de développer des problèmes cardiovasculaires sur le long terme que les autres.
Zona et problèmes cardiovasculaires
Cette donnée statistique a été déduite de l'analyse d'une grande cohorte comportant près de 200 000 personnes, essentiellement des femmes infirmières, qui ont été suivies pendant de longues années par l'intermédiaire d'un questionnaire où les volontaires rapportaient leur état de santé et les maladies dont ils ont souffert. Les scientifiques ont sélectionné les profils pour lesquels des données de la date de l'apparition d'un zona étaient disponibles et qui n'ont pas eu de problèmes cardiovasculaires au moment du suivi.Dans cette cohorte, 3 603 AVC et 8 620 incidents cardiovasculaires ont été dénombrés avec une fréquence accrue de ces évènements chez les personnes ayant eu un zona. Selon le calcul des scientifiques, le risque accru de 30 % d'AVC et de problèmes cardiovasculaires associés au zona persiste jusqu'à 12 ans après l'apparition de la maladie.
Du côté biologique, il se pourrait que le VZV, l'un des rares virus connus pour être capable de se répliquer dans les cellules qui forment les artères, provoque une inflammation localisée au niveau des artères, forçant les vaisseaux sanguins à se réorganiser. Cela pourrait, à terme, fragiliser tout le système cardiovasculaire et favoriser l'apparition d'AVC et d'autres accidents cardiovasculaires.
Un effet positif de la vaccination contre le VZV ?
Cette étude, parue dans Journal of the American Heart Association, a tout de même une limite. Les cohortes utilisées sont plutôt anciennes (début des années 2000 au moment de l'enrôlement des volontaires) ; ainsi, les participants n'étaient pas vaccinés contre le VZV. Le vaccin est aujourd'hui recommandé entre 65 et 75 ans pour se prémunir des effets secondaires du zona qui peut provoquer des douleurs névralgiques et des problèmes oculaires. Les scientifiques d'Harvard disent collecter des données sur des patients vaccinés pour savoir si le risque de problèmes cardiovasculaires est toujours élevé chez cette population cible.Source de l'article : https://www.futura-sciences.com/sante/actualites/virus-virus-varicelle-zona-expose-risque-accru-de-maladies-cardiovasculaires-102025/
#coeur #AVC #maladies #cardiovasculaires #zona #varicelles
- le Ven 27 Jan 2023 - 13:06
- Rechercher dans: Zona, varicelle et maladies cardiovasculaires
- Sujet: Le virus de la varicelle et du zona expose à un risque accru de de maladies cardiovasculaires
- Réponses: 0
- Vues: 504
Maladies cardiovasculaires : quand le cœur des enfants va mal
Nous avons très peu d'informations concernant la cardiologie pédiatrique. De ce fait, si des cardiologues spécialisés dans ce domaine pouvaient nous apporter des éléments sur le sujet, nous pourrions compléter notre site pour les parents qui se retrouvent face à ce problème.Nous vous indiquons à toutes fins utiles quelques ouvrages sur le sujet.
Voici une liste non exhaustive :
Cardiologie pédiatrique pratique (5e édition) : https://www.jle.com/fr/ouvrages/e-docs/cardiologie_pediatrique_pratique_5e_edition__316400/ouvrage.phtml
Cardiologie Congénitale et Pédiatrique : https://www.livres-medicaux.com/cardiologie/23814-cardio-pediatrie.html?gclid=Cj0KCQjw7MGJBhD-ARIsAMZ0eevuIFqna0fn76uplY3DUB7L44otHW5kiMG2c9oPvb4IzkbbUY0NwT8aAsr1EALw_wcB
[size=21]Parfois, le cœur d’un enfant va mal, et le monde s’écroule. Diagnostiquées au cours de la grossesse, à la naissance ou pendant la croissance de l’enfant, les maladies cardiovasculaires liées à une malformation congénitale ou à des troubles du rythme cardiaque sont de gravité variable selon les cas. Cependant, même graves, ces pathologies de l’enfant, lorsqu’elles sont prises en charge tôt et de façon pertinente, présentent un bon pronostic et offrent, dans la plupart des cas, aux enfants une qualité de vie normale.[/size]
Malformation cardiaque de l’enfant
Décelées in utero ou à la naissance, les anomalies cardiaques ne sont pas rares et touchent 7 à 8 enfants pour 1000 naissances, selon les chiffres de la Fédération française de cardiologie. « Elles peuvent consister en des communications anormales entre les différentes cavités du cœur, une absence totale de cloison, un rétrecissement des gros vaisseaux ou d'une valve cardiaque (qui ne laisse pas passer le sang), un ventricule unique, de mauvaises connexions entre le cœur et les veines ou artères, etc. »
Les cardiopathies congénitales les plus fréquentes diagnostiquées chez l'enfant sont :
- Les communications interauriculaires ou interventriculaires (la plus fréquente),
- Les tétralogies de Fallot,
- La coarctation de l’aorte,
- La persistance du canal artériel,
- Le tronc artériel commun, etc.
Les causes sont multiples, souvent difficiles à identifier, ces malformations cardiaques congénitales peuvent avoir pour origine une anomalie génétique, plus fréquemment être favorisées par des facteurs environnementaux observés pendant la grossesse comme certaines maladies maternelles virales (rubéole), parasitaire (toxoplasmose), la prise de médicaments ou encore la consommation de drogue, de tabac et d’alcool.
Elles sont le plus souvent détectées lors de la grossesse grâce aux échographies ou à la naissance grâce à l’échocardiographie et au doppler. La gravité et la complexité de ces affections est très variable. Certaines sont traitées par administration de médicaments, d’autres nécessitent une chirurgie. Cette dernière peut être réalisée précocement en cas de mauvaise tolérance mais souvent la correction des anomalies peut être envisagée plus tardivement.
Cependant la découverte d'un souffle à la naissance, ou chez l'enfant plus âgé, ne signifie pas obligatoirement qu'il existe une authentique anomalie cardiaque. Il existe des souffles dits "fonctionnels", aussi appelés « souffles innocents » (très fréquents). Ils peuvent apparaître pendant la croissance ou dans des situations où le cœur s’accélère (fièvre, effort, nervosité, anémie…). Dans ces situations, le cœur de l’enfant fonctionne normalement et les souffles disparaissent en grandissant. En cas de doutes, il est recommandé de consulter un pédiatre qui pourra éventuellement orienter l’enfant vers un cardiologue spécialisé.
Troubles du rythme cardiaque de l’enfant
Mais les maladies cardiovasculaires pédiatriques ne sont pas uniquement liées à des malformations. Le cœur des enfants peut également souffrir de défaillances fonctionnelles (sans atteinte structurelle) induites par des troubles du rythme cardiaque : leur cœur bat trop vite, trop lentement ou de façon irrégulière.
Si vous attendez un enfant et qu’une malformation cardiaque est suspectée ou si votre enfant souffre d’une malformation ou d’un trouble du rythme, vous devrez prendre des décisions importantes qui se révéleront déterminantes pour sa prise en charge et son pronostic. Il est important, dans ces cas, de consulter des médecins spécialistes (cardiopédiatres) à l’hôpital, en ville et par l'intermédiaire de la télémédecine également.
[b]Source de l'article [/b]: https://www.deuxiemeavis.fr/blog/article/399-maladies-cardiovasculaires-quand-le-coeur-des-enfants-va-mal
SOURCES :
- Centre de référence des malformations cardiaques congénitales complexes (M3C) : https://www.carpedemm3c.com/
- Fédération française de Cardiologie :
https://www.fedecardio.org/ - Nos enfants cardiaques, association :
https://www.nosenfantscardiaques.be/maladies-du-coeur/#malformations
#coeur #maladies #cardiovasculaires
- le Mer 25 Jan 2023 - 14:36
- Rechercher dans: Cardiologie pédiatrique
- Sujet: Maladies cardiovasculaires : quand le cœur des enfants va mal
- Réponses: 0
- Vues: 68
Angiosarcome cardiaque : ce qu'il faut savoir sur ce cancer du cœur
L'angiosarcome cardiaque, un cancer du cœur qui atteint plutôt les jeunes
Qu'est-ce qu'un angiosarcome cardiaque ? L'angiosarcome cardiaque (ou angiosarcome du cœur) est une tumeur maligne (comprendre : cancéreuse) d'origine vasculaire (comprendre : elle se développe à partir de vaisseaux sanguins). La tumeur se développe le plus souvent à partir de l'oreillette droite du cœur.
L'angiosarcome cardiaque appartient donc à la famille des tumeurs cardiaques primitives : celles-ci atteignent plutôt des individus jeunes, et peuvent être responsables de troubles respiratoires (dyspnée) et/ou de douleurs dans la poitrine (douleurs rétrosternales).
Malheureusement, à ce jour, il n'existe pas de traitement efficace contre l'angiosarcome cardiaque. Lorsque la tumeur est encore localisée, une chirurgie peut être proposée. En 2016, un traitement combinant du propranolol (un médicament antihypertenseur) et une chimiothérapie métronomique (une chimiothérapie spécifique qui se caractérise par des doses plus fréquentes mais aussi plus faibles) a néanmoins donné des résultats encourageants.
Le pronostic vital des patients atteints d'angiosarcome cardiaque ne dépasse que rarement 16 mois. Virgil Abloh, quant à lui, aura continué à créer jusqu'à la fin.
Sources :
Source de l'article : https://www.topsante.com/medecine/cancers/angiosarcome-cardiaque-ce-qu-il-faut-savoir-sur-ce-cancer-du-coeur-647220
#coeur #maladies #cardiovasculaires
- le Mer 25 Jan 2023 - 14:32
- Rechercher dans: Angiosarcome cardiaque
- Sujet: Angiosarcome cardiaque : ce qu'il faut savoir sur ce cancer du cœur
- Réponses: 0
- Vues: 380
Sédentarité : marcher 5 minutes toutes les 30 minutes suffit ?
Diabète, surpoids, maladies cardiovasculaires… Les méfaits de la sédentarité et son corollaire, le manque d’activité physique, favorisent l’apparition d’un certain nombre de troubles évitables. Une équipe américaine pense avoir trouvé une solution simplissime pour y remédier.
« 95% de la population française adulte est exposée à un risque de détérioration de la santé par manque d’activité physique ou un temps trop long passé assis », alertait l’Agence nationale de sécurité sanitaire dans une étude publiée il y a un peu moins d’un an. Qui conseillait, pour inverser la tendance, de cumuler la pratique d’une activité cardiorespiratoire 5 fois par semaine pendant 30 minutes (vélo, marche, course…), du renforcement musculaire une à deux fois par semaine et d’exercices d’assouplissement deux à trois fois par semaine.Plus facile à dire qu’à faire ? Alors pourquoi ne pas mettre en œuvre la solution proposée par une équipe américaine de l’Université de Columbia, récemment publiée dans la revue Medicine & Science in Sports & Exercise ? Une solution simple, tirée de l’expérience menée sur un tout petit échantillon de 11 personnes, mais qui semble donner des résultats.
5 options testées
Point de départ de l’expérience, dirigée par le Dr Keith Diaz, professeur associé de médecine comportementale à l’Université de Columbia : déterminer la plus petite quantité d’activité nécessaire pour neutraliser l’impact sur la santé d’une journée de travail passée assis. Les 11 participants, âgés de 40 à 60 ans et en bonne santé, ont donc passé une journée entière dans un fauteuil ergonomique, dans lequel ils ont pu travailler, lire, consulter leur smartphone…
Ils n’ont été autorisés à le quitter que pour tester les cinq options d’activité évaluées par les chercheurs : une minute de marche toutes les demi-heures, cinq minutes toutes les demi-heures, une minute toutes les heures, cinq minutes toutes les heures et aucune marche. Les participants ont en outre absorbé les mêmes repas, et les chercheurs ont régulièrement mesuré leur tension artérielle et leur taux de glycémie, des indicateurs clés de la santé cardiovasculaire.
5 minutes toutes les demi-heures
Résultat : dans tous les cas, le fait de marcher semble produire un effet bénéfique sur la tension artérielle, par rapport à l’absence de marche. L’impact sur la glycémie, lui, n’est probant que lorsque l’on marche une ou cinq minutes toutes les demi-heures.
Finalement, selon les chercheurs, la routine optimale serait de cinq minutes de mouvement toutes les demi-heures : c’est la seule qui a permis de réduire de manière significative la tension artérielle et surtout la glycémie des participants. Elle a notamment permis de diminuer de 58% les pics de glycémie par rapport à la position assise toute la journée.
Autres indicateurs en faveur du mouvement pendant les journées sédentaires : l’amélioration de l’humeur et la réduction de la fatigue, également mesurées par l’équipe du Dr Diaz. L’impact sur la performance cognitive, lui aussi évalué, est en revanche resté nul. Ces résultats encourageants doivent cependant être confirmées par d’autres études, menées sur des échantillons plus importants.
Source de l'article : https://destinationsante.com/sedentarite-marcher-5-minutes-toutes-les-30-minutes-suffit.html
#coeur #maladies #cardiovasculaires #sport
- le Mer 25 Jan 2023 - 9:31
- Rechercher dans: Activités physiques et maladies cardiovasculaires
- Sujet: Sédentarité : marcher 5 minutes toutes les 30 minutes suffit ?
- Réponses: 0
- Vues: 127
Les températures extrêmes augmentent le risque d’accidents cardiaques mortels
Les températures extrêmes, très froides ou très chaudes, fragilisent le muscle cardiaque au point d’augmenter le risque de décès par maladies cardiovasculaires. Explications.
Le cœur semble ne pas aimer les températures extrêmes, trop froides ou trop chaudes. Pour évaluer précisément le risque d’arrêts cardiaques survenant en période de grand froid ou de canicule, des chercheurs* ont étudié les données concernant 32 millions de décès par troubles cardiovasculaires rapportés à l’échelle mondiale** sur ces quarante dernières années. Bilan :- Un décès sur 100 par maladie cardiovasculaire est provoqué par des températures extrêmes ;
- Pour 1 000 décès cardiovasculaires, les chercheurs ont constaté que les journées extrêmement chaudes ont causé 2,2 décès supplémentaires. Et les froides, 9,1 décès supplémentaires. Les personnes souffrant d’insuffisance cardiaque étaient les plus touchées.
Le dérèglement climatique, nouveau challenge
Depuis les années 60, les stratégies de prévention étaient axées sur « les facteurs de risque individuels que sont le tabagisme, la sédentarité, le diabète de type 2 et l’hypertension », décrit le Pr Barrak Alahmad, principal auteur de l’étude. Une sensibilisation qui a fait son œuvre « avec une diminution constante des décès par maladies cardiovasculaires répertoriées ces soixante dernières années ».
Mais aujourd’hui la prévention devra cibler le collectif : « du fait du dérèglement climatique, il est important de poursuivre nos recherches pour développer des stratégies permettant de protéger la population de l’impact des températures extrêmes sur le cœur », concluent les chercheurs.
*Harvard T.H. Chan School of Public Health at Harvard University, Boston – College of Public Health at Kuwait University, Kuwait
** Données récoltées à travers 567 villes de 27 pays entre 1979 et 2019
Source de l'article : https://destinationsante.com/les-temperatures-extremes-augmentent-le-risque-daccidents-cardiaques-mortels.html
#coeur #insuffisance #cardiaque #maladies #cardiovasculaires
- le Mar 17 Jan 2023 - 8:04
- Rechercher dans: Insuffisance cardiaque
- Sujet: Les températures extrêmes augmentent le risque d’accidents cardiaques mortels
- Réponses: 0
- Vues: 98
Transplantation cardiaque, complications et rejet
La transplantation cardiaque est le prélèvement d’un cœur sain chez une personne récemment décédée, suivi de son implantation dans le corps d’une personne atteinte d’une maladie cardiaque grave qui ne peut plus être traitée efficacement avec des médicaments ou d’autres types de chirurgies.(Voir également Présentation de la transplantation.)
La transplantation cardiaque est réservée aux personnes présentant l’une des affections suivantes ne pouvant être efficacement traitées avec des médicaments ou par d’autres interventions chirurgicales :
Insuffisance cardiaque sévère
Coronaropathie
Troubles du rythme cardiaque (arythmies)
Autres affections cardiaques sévères
La transplantation cardiaque seule n’est pas possible si les personnes sont atteintes d’ hypertension pulmonaire sévère (hypertension dans les artères des poumons) n’ayant pas répondu à un traitement médicamenteux. Ces personnes seraient probablement candidates à une transplantation du bloc cœur-poumons.
Dans certains centres médicaux, les appareillages mécaniques peuvent prolonger la survie de quelques semaines ou de quelques mois jusqu’à ce qu’un cœur compatible soit trouvé. De plus, il existe des cœurs artificiels implantables (appelés dispositifs d’assistance ventriculaire ou DAV) qui propulsent le sang dans le reste de l’organisme et sont utilisés pour permettre aux personnes de tenir jusqu’à ce qu’un cœur soit disponible. Ils sont également utilisés chez les personnes qui ne sont pas des candidats à la transplantation cardiaque. Ces dispositifs sont de plus en plus utilisés comme substituts à long terme. Ainsi, la nécessité d’une transplantation cardiaque a quelque peu diminué.
Environ 95 % des personnes ayant subi une transplantation cardiaque sont bien mieux à même de pratiquer une activité physique et de mener à bien leurs activités quotidiennes qu’avant la greffe. Plus de 70 % d’entre elles reprennent un travail à plein temps. Environ 85 à 90 % des receveurs d’une greffe de cœur survivent pendant au moins 1 an.
Donneurs
Tous les cœurs donnés proviennent de personnes récemment décédées. Les donneurs doivent avoir moins de 60 ans et ne pas souffrir de coronaropathie ni de toute autre affection cardiaque. De plus, le groupe sanguin et la taille du cœur du donneur et du receveur doivent correspondre.
Un cœur donné doit être transplanté dans les 4 à 6 heures.
Procédure de transplantation cardiaque
Les donneurs et les receveurs font l’objet d’un dépistage préalable à la transplantation. Ce dépistage est réalisé pour s’assurer que l’organe est suffisamment sain pour la greffe et que le receveur ne présente pas d’affections médicales qui interdisent la greffe.
Après avoir pratiqué une incision dans le thorax, une grande partie du cœur lésé est retirée, mais la paroi postérieure de l’une des cavités cardiaques supérieures (oreillettes) reste en place. Le cœur donné est ensuite relié à la partie restante du cœur du receveur.
Une transplantation cardiaque se fait en 3 à 5 heures. Après cette intervention, l’hospitalisation dure en général 7 à 14 jours.
Le receveur commence à prendre des médicaments pour inhiber le système immunitaire (immunosuppresseurs), notamment des corticoïdes, le jour de la transplantation. Ces médicaments peuvent aider à réduire le risque de rejet du cœur transplanté.
Complications de la transplantation cardiaque
La transplantation peut causer diverses complications.
La plupart des décès qui surviennent suite à une transplantation cardiaque sont dus à un rejet peu après l’opération ou à des infections.
Rejet
Même si les types de tissus sont hautement compatibles, les organes transplantés, contrairement au sang transfusé, sont en général rejetés à moins que des mesures de prévention du rejet ne soient prises. Le rejet résulte de l’attaque de l’organe transplanté par le système immunitaire du receveur qui le reconnaît comme corps étranger. Il peut être léger et facilement contrôlé ou sévère, entraînant la destruction du greffon.
Les immunosuppresseurs sont des médicaments qui bloquent ou ralentissent le système immunitaire et doivent être pris pour prévenir le rejet d’un cœur transplanté.
Le rejet, s’il se produit, peut entraîner une faiblesse ainsi qu’une accélération ou une autre anomalie du rythme cardiaque. En cas de rejet, le cœur transplanté peut mal fonctionner, ce qui induit une hypotension et une accumulation de liquide dans les jambes ainsi que parfois dans l’abdomen, ce qui entraîne un gonflement, affection dénommée œdème. Du liquide peut également s’accumuler dans les poumons, entraînant des difficultés respiratoires. Toutefois, le rejet est souvent léger. Dans ce cas, il se peut qu’aucun symptôme ne se manifeste, mais l’électrocardiographie (ECG) peut détecter des modifications de l’activité électrique du cœur.
En cas de suspicion de rejet, le médecin pratique en général une biopsie. Un cathéter est inséré dans une veine à travers une incision pratiquée dans le cou et il est poussé jusqu’au cœur. Un dispositif placé à l’extrémité du cathéter permet d’extraire un petit fragment de tissu cardiaque qui sera examiné au microscope. Les effets d’un rejet pouvant être graves, le médecin effectue également des biopsies de routine, une fois par an, afin de détecter un éventuel rejet n’ayant pas encore causé de symptôme.
Athérosclérose liée à une transplantation
Environ un quart des personnes vivant avec un cœur transplanté développent une athérosclérose des coronaires.
Le traitement inclut des médicaments pour abaisser le taux de lipides (graisses) dans le sang et du diltiazem (médicament pouvant aider à empêcher le rétrécissement des vaisseaux sanguins).
Source de l'article : https://www.msdmanuals.com/fr/accueil/troubles-immunitaires/transplantation/transplantation-cardiaque
#coeur #maladies #cardiovasculaires #greffes
- le Ven 13 Jan 2023 - 10:47
- Rechercher dans: Maladies cardiovasculaires : généralités
- Sujet: Transplantation cardiaque, complications et rejet
- Réponses: 0
- Vues: 768
Page 2 sur 6 •  1, 2, 3, 4, 5, 6
1, 2, 3, 4, 5, 6 
|
|
|
